La enfermedad de Paget extramamaria (EPEM) es una forma extremadamente rara de adenocarcinoma intraepitelial. Presentamos los casos de EPEM diagnosticados en los últimos 5 años en un hospital de tercer nivel (2009-2013). Se trata de 10 casos, 4 varones y 6 mujeres, con edades comprendidas entre los 50-79 años. Todos ellos sufrieron un retraso diagnóstico de uno a 5 años debido a sospechas diagnósticas erróneas. Seis casos correspondieron a EPEM in situ y en 4 existía invasión dérmica. Se localizó una segunda neoplasia en 4 pacientes y 2 con EPEM invasiva fallecieron. La baja incidencia de esta enfermedad y su clínica inespecífica nos debe alertar sobre la necesidad de establecer una alta sospecha clínica para evitar retrasos diagnósticos y terapéuticos.
Extramammary Paget disease (EMPD) is a very rare form of intraepithelial adenocarcinoma. We report the cases of EMPD diagnosed in a referral hospital over a 5-year period from 2009 to 2013. Ten cases of EMPD were diagnosed in 4 men and 6 women aged between 50 and 79 years. Erroneous clinical diagnoses led to diagnostic delays of 1 to 5 years in all cases. Six patients had in situ lesions and dermal invasion was observed in the other 4 cases. Four patients had a second neoplasm and 2 of the patients with invasive EMPD died. Because EMPD is rare and its clinical presentation is nonspecific, a high degree of clinical suspicion is required to avoid delays in diagnosis and treatment.
La enfermedad de Paget extramamaria (EPEM) fue descrita por primera vez por Crocker en 1889 como un carcinoma cutáneo localizado en el pene y el escroto de un orfebre de 60 años similar clínica e histopatológicamente a la enfermedad de Paget mamaria (EPM), descrita en 1874 por James Paget1. Se trata de una forma extremadamente rara de adenocarcinoma intraepitelial que puede acompañarse de otras neoplasias malignas2. Presentamos los casos de EPEM diagnosticados en los últimos 5 años en un hospital de tercer nivel.
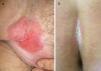
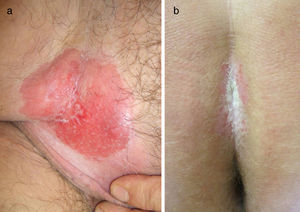
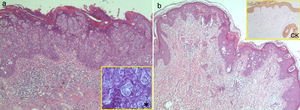
Casos clínicosResumimos las características clínicas e histológicas de los pacientes con EPEM en la tabla 1. Se trata de 10 casos, 4 vulvares, 3 perianales, 2 con localización inguinal derecha (fig. 1 A) y uno en el pliegue interglúteo (fig. 1 B) en 4 varones y 6 mujeres con edades comprendidas entre los 50-79 años. Todos ellos sufrieron un retraso diagnóstico de uno a 5 años y recibieron tratamientos infructuosos para infecciones fúngicas en 5 casos (50%), enfermedad inflamatoria crónica (eccemas y liquen simple) en 5 (50%), enfermedad de Bowen en uno (10%), liquen escleroso y atrófico en uno (10%) y leucoplasia en otro (10%). En todos se obtuvo el diagnóstico definitivo de EPEM mediante estudio histopatológico de la biopsia cutánea y el tratamiento fue la exéresis radical de la lesión con un margen amplio. El 60% de los casos correspondieron a EPEM in situ (fig. 2 A) y en el 40% existía invasión dérmica (fig. 2 B). Se observó persistencia de la enfermedad tras la cirugía en 4 pacientes (66,7%) con EPEM in situ y en 3 (75%) de los invasivos, además se produjo recidiva en uno con EPEM in situ (16,7%) y otro (25%) con invasiva, requiriéndose en ambas situaciones nueva intervención quirúrgica. Existió una segunda neoplasia en 4 pacientes, 2 (33,3%) con EPEM in situ sufrieron un melanoma in situ, porocarcinoma y carcinoma basocelular, uno (25%) con invasiva padeció un síndrome linfoproliferativo crónico tipo B y otro (25%) un carcinoma papilar urotelial de bajo grado. Dos pacientes (20%) fallecieron debido a una diseminación de la enfermedad, ambos con la forma invasiva, uno a los 10 meses y otro a los 2 años. En los 8 pacientes restantes (80%) no se observó recidiva de la misma durante un período de seguimiento entre 9 meses y 4,5 años.
Características clínicas e histológicas de los pacientes con enfermedad de Paget extramamaria
| Caso | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 |
|---|---|---|---|---|---|---|---|---|---|---|
| Edad | 63 | 72 | 71 | 75 | 54 | 64 | 78 | 79 | 74 | 50 |
| Sexo | Varón | Varón | Mujer | Varón | Mujer | Varón | Mujer | Mujer | Mujer | Mujer |
| Localización | Inguinal derecha | Inguinal derecha | Pliegue interglúteo | Perianal y adenopatía inguinal derecha | Perianal | Perianal | Vulvar | Vulvar | Vulvar | Vulvar |
| Exploración física | Placa eritematosa, moderadamente infiltrada y bordes netos | |||||||||
| Exudativa | - | Exudativa | Hiperqueratósica | Erosionada | Descamativa | Exudativa | Erosionada | Erosionada | Descamativa | |
| Evolución (años) | 2 | 3 | 2 | 1,5 | 3 | 1,5 | 3 | 1,5 | 5 | 1 |
| Diagnósticos previos | IC | IC | IC; EC | EC; enfermedad de Bowen | IC | EC | IC | Liquen escleroso y atrófico | Leucoplasia; liquen simple | EC |
| Tratamiento previo | Antifúngicos tópicos | Antifúngicos tópicos | Antifúngicos, corticoides tópicos | Corticoides tópicos | Antifúngicos tópicos | Emolientes | Antifúngicos tópicos | Corticoides tópicos | Corticoides tópicos y emolientes | Corticoides tópicos |
| Invasión dérmica | Sí | Sí | No | Sí | No | No | Sí | No | No | No |
| Tratamiento definitivo | Exéresis radical con 3cm de margen quirúrgico | Vulvectomía radical | Hemivulvectomía derecha | Vulvectomía radical | Tumorectomía vulvar | |||||
| Persistencias /recidivas | 2/0 | 0/0 | 1/0 | 3/0 | 1/0 | 0/0 | 2/1 | 1/0 | 3/1 | 0/0 |
| Neoplasia asociada | Carcinoma papilar urotelial de bajo grado | No | No | Síndrome linfoproliferativo crónico tipo B | No | No | No | Porocarcinoma, carcinoma basocelular | No | Melanoma in situ |
| Seguimiento | Muerte en 2 años | 9 meses | 3 años | Muerte en 10 meses | 4 años | 2 años | 4,5 años | 1,5 años | 3 años | 4,5 años |
EC: eccema crónico; IC: intértrigo candidiásico.
A. Caso 1: placa eritematoexudativa de 10×12cm, moderadamente infiltrada y con bordes netos en la región inguinal derecha, que corresponde a una enfermedad de Paget extramamaria invasiva. B. Caso 3: placa eritematosa con exudado blanquecino de 6×4cm, moderadamente infiltrada y con bordes netos en el pliegue interglúteo, que corresponde a una enfermedad de Paget extramamaria in situ.
A. Caso 9: infiltración de la epidermis sin invasión de la dermis por células de citoplasma amplio, eosinófilo y nucléolo evidente (células de Paget) agrupadas en tecas (tinción hematoxilina eosina ×4). *Ocasional formación de pequeñas glándulas (×20). B. Caso 2: presencia de células de Paget en la epidermis y la dermis (tinción hematoxilina eosina ×4). CK: inmunotinción con queratinas de bajo y alto peso molecular (AE1 y AE3) con positividad en la epidermis, el epitelio folicular y más intensa en las células de Paget con invasión por células individuales y en pequeños grupos de la dermis reticular (×4).
El Hospital Universitario Virgen de las Nieves de Granada es centro de tercer nivel para una población con derecho a atención médica de 439.035 personas, donde se han diagnosticado 10 pacientes con EPEM en los últimos 5 años (2009-2013). La EPEM es una neoplasia muy infrecuente cuya incidencia exacta se desconoce, aunque no supera el 6,5% del conjunto de enfermedades de Paget y solo existen unos pocos cientos de casos publicados en la literatura2–4. La EPEM generalmente afecta a individuos de raza blanca con edades entre 50-80 años y más frecuentemente mujeres, con relación 2,4:1, como observamos en nuestra serie, aunque en la raza asiática afecta principalmente a varones5–7. Existen 2 teorías sobre su origen, la primera la considera una diferenciación anormal de las células epidérmicas de la capa basal del estrato germinativo (EPEM primaria), por lo que la enfermedad de Paget sería un adenocarcinoma independiente a una segunda neoplasia, y la segunda una metástasis epidérmica de un carcinoma subyacente (EPEM secundaria), sin explicar las lesiones aisladas6,8. Además se conocen al menos 6 casos de EPEM familiar6. Los síntomas clínicos son insidiosos, a menudo menores en los estadios iniciales, por lo que los pacientes no solicitan atención médica hasta que pasan varios años, retrasando el diagnóstico y el tratamiento durante un período medio de 2 años2,9. Las lesiones consisten en placas eritematosas o parduzcas infiltradas, generalmente únicas, con bordes bien definidos, ocasionalmente edematosas y exudativas que pueden ocasionar prurito, dolor, escozor o ser asintomáticas (fig. 1)4. A veces la superficie es rugosa y puede haber erosiones, costras o liquenificación6. Raramente se presenta como nódulos infiltrados, lesiones vegetantes o linfadenopatías locorregionales9. A diferencia de la EPM, la EPEM se relaciona con cáncer anexial subyacente en el 24-33% de los casos, y visceral en el 12-15% incluyendo tumores gastrointestinales y del tracto urinario, principalmente en órganos con revestimiento contiguo, siendo más frecuente en la forma perianal6,10. Los tumores generalmente asociados son de mama, vejiga y cuello uterino, pero también de recto, colon, próstata, ovarios, uretra, vagina, endometrio y riñón6. Nosotros observamos asociación con neoplasia cutánea en 2 casos, urotelial en uno y hematológica en otro. La localización preferente ocurre en zonas de piel ricas en glándulas apocrinas como los genitales externos, el área perianal, las ingles y las axilas2,3, aunque puede ocurrir en cualquier lugar de la piel o mucosas7. La localización vulvar es la más frecuente (65% de EPEM), como en nuestros casos, aunque solo representa el 2% de todas las neoplasias vulvares primarias4,9. La segunda en frecuencia es la perianal (20% de las EPEM) y la tercera es el aparato genital masculino (14% de EPEM)4,9. Excepcionalmente se localiza en el pliegue axilar o inguinal, como en 2 de nuestros casos, que presentaron una EPEM invasiva, probablemente por un mayor retraso diagnóstico debido a la localización atípica4,9. Al ser una neoplasia rara no existe un protocolo establecido para el diagnóstico, tratamiento y seguimiento, constituyendo un reto en la práctica clínica7. La clínica y el estudio histológico nos darán el diagnótico. La biopsia cutánea mostrará células de citoplasma pálido y abundante con núcleos grandes pleomórficos, a veces con nucleolos prominentes; en ocasiones los núcleos son excéntricos con apariencia en anillo de sello (fig. 2)6. El diagnóstico diferencial debe incluir enfermedades más frecuentes como son lesiones eccematosas, liquen simple crónico, liquen escleroso y atrófico, liquen plano, psoriasis invertida, intértrigo candidiásico, eritroplasia de Queyrat, enfermedad de Bowen, melanoma amelanótico con diseminación superficial o pénfigo benigno familiar4,6. El tratamiento de elección es la extirpación quirúrgica amplia, pero el carácter multicéntrico y los márgenes mal definidos de este tumor provocan recidiva en el 16-44% de los casos11, por lo que cada vez se emplea con mayor frecuencia la cirugía micrográfica de Mohs que disminuye la tasa de recidivas al 8-28%2,6. En nuestro centro la persistencia local tras la cirugía se produjo en 7 (70%) casos y la recidiva en 2 (20%). Como alternativas se han empleado el láser de CO2, imiquimod tópico, crioterapia, radioterapia y terapia fotodinámica, aunque el índice de recidivas es muy superior llegando al 50-60%2,4,12,13. En casos inoperables se emplea la quimioterapia sistémica con 5-fluorouracilo, mitomicina C, docetaxel o etopósido que consigue escasas respuestas completas4,5,9. Durante el estudio de la EPEM se recomienda descartar las neoplasias asociadas y observar signos de recidiva de la enfermedad que se produce hasta en el 35% de las EPEM in situ y el 67% de las invasivas2. En el despistaje de neoplasias asociadas es recomendable la realización de ecografía abdominal y ginecológica, colonoscopia y mamografía. La EPEM permanece in situ en más del 65% de los casos, como en los nuestros, en los que la tasa de supervivencia supera el 90% a los 5 años y ocasionalmente se produce regresión espontánea después de la resección quirúrgica parcial4,6. La supervivencia empeora drásticamente en la EPEM con invasión dérmica o cuando existen neoplasias asociadas, como en los 2 pacientes fallecidos de nuestra serie. La baja incidencia de esta enfermedad y su clínica inespecífica nos debe alertar sobre la necesidad de establecer una alta sospecha clínica para evitar retrasos diagnósticos y terapéuticos que empeoren el pronóstico de estos pacientes.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.