La afectación cutánea de la enfermedad de Crohn (EC) se produce según las series1 hasta en un 44% de los pacientes afectos de esta entidad. Desde el punto de vista fisiopatológico las lesiones mucocutáneas2 se pueden dividir en: lesiones específicas (las que presentan el mismo mecanismo fisiopatológico que la EC), reactivas (histológicamente diferentes de las primeras y producidas por antigenicidad cruzada piel-aparato digestivo) o asociadas (de mecanismo poco conocido). La EC metastásica queda incluida en el primer grupo. Fue descrita inicialmente en 1965 y es la manifestación específica menos frecuente. Presentamos un caso recientemente diagnosticado en nuestra unidad.
Un varón de 35 años, con antecedentes personales de EC de 9 años de evolución, bien controlada con infliximab en dosis de 5mg/kg cada 8 semanas, es remitido desde la consulta de aparato digestivo por eccemas de 8 semanas de evolución en cara anterior de ambos muslos, refractarios a tratamiento tópico con clobetasol pomada, en cura oclusiva durante 5 semanas.
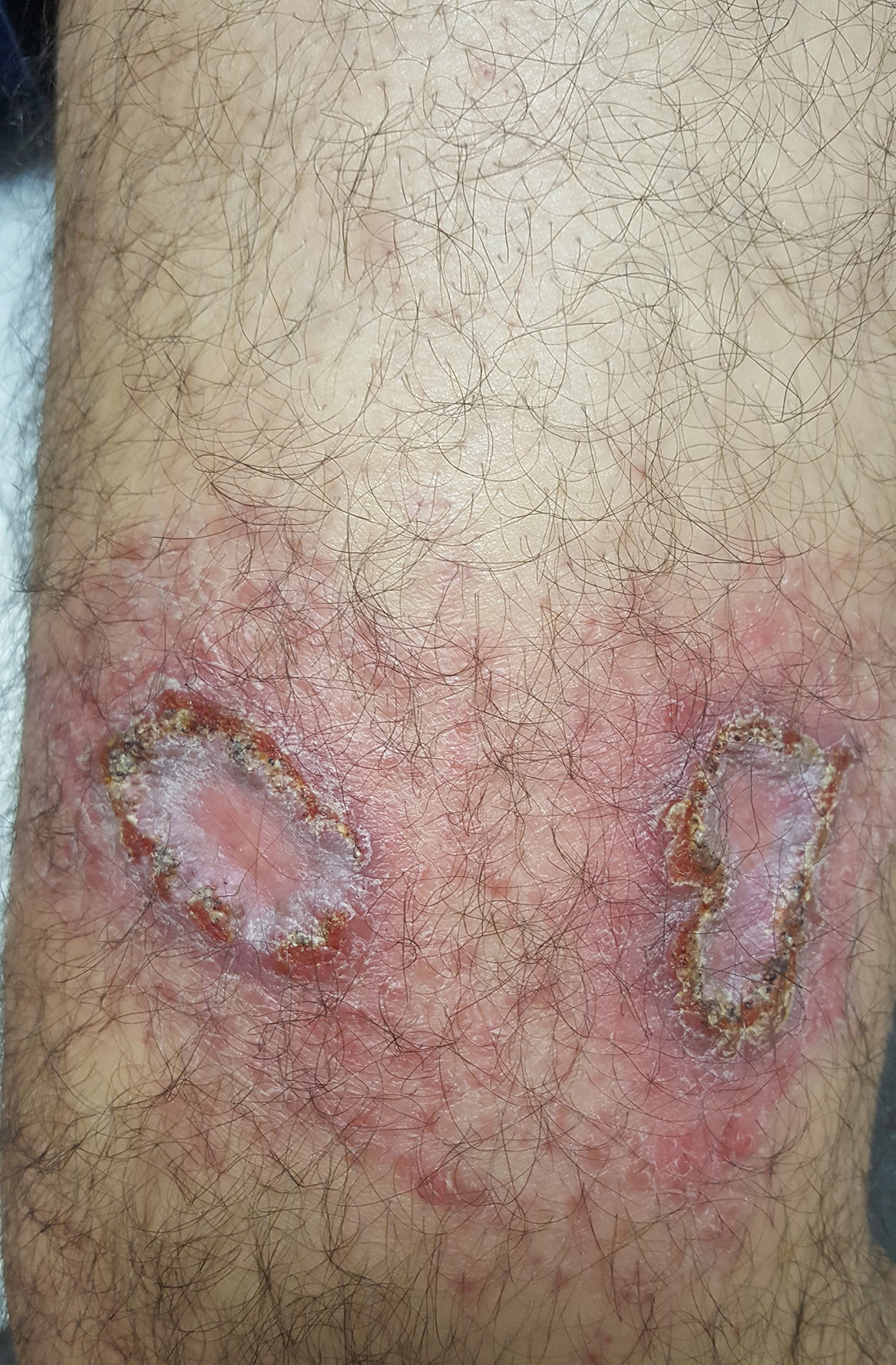
En la exploración física destacaba la presencia de placas eccematosas de 5cm de diámetro mayor, con borde eritematoso discretamente infiltrado recubierto por una costra serosa y centro atrófico no ulcerado de aspecto más pálido, en la cara anterior de ambos muslos. No se palpaban adenopatías locorregionales (fig. 1). Las pruebas complementarias realizadas mostraron resultados dentro de la normalidad (hemograma, bioquímica general, velocidad de sedimentación globular [VSG], proteína C reactiva [PCR], autoanticuerpos, inmunocomplejos circulantes, enzima convertidora de angiotensina [ECA] y calcio en orina de 24h), así como la radiografía de tórax practicada.
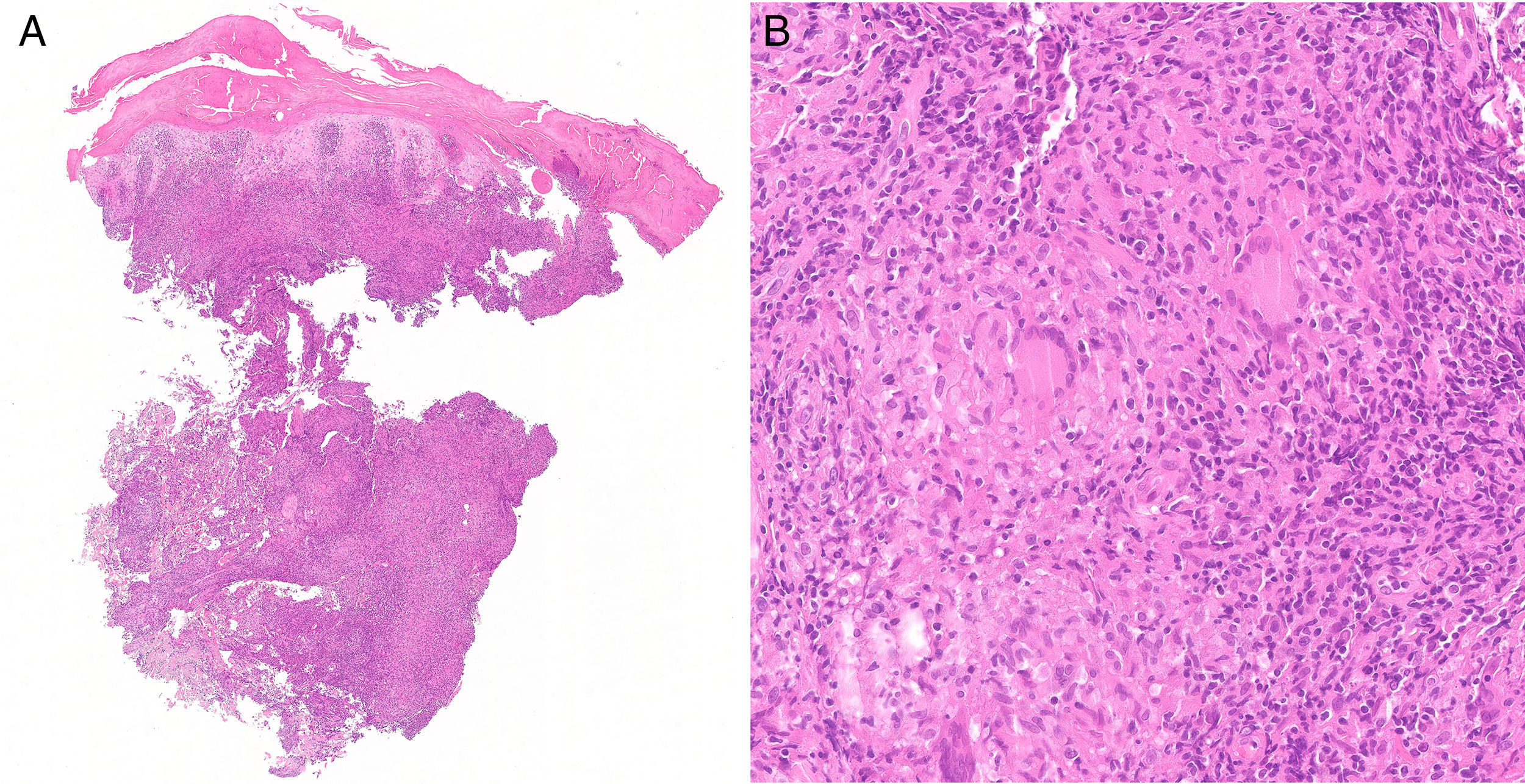
El estudio histológico reveló la presencia de un infiltrado inflamatorio crónico granulomatoso en dermis, con intensa hiperplasia epitelial, con focos de ulceración (H&E ×1, fig. 2A). A mayor aumento (H&E ×20, fig. 2B) se identificaban granulomas no caseificantes con presencia de células gigantes multinucleadas, algunos con distribución perivascular. Se realizaron tinciones para descartar micobacterias y micosis (Ziehl-Neelsen y Grocott) resultando ambas negativas.
La determinación de niveles de infliximab mostró niveles normales de fármaco (4μg/ml; VN: 3-10μg/ml) junto con niveles elevados de anticuerpos antifármaco (ADA 15AU/ml, se considera positivo si es superior a 10AU/ml).
Con estos datos se concluyó el diagnóstico de EC metastásica. Iniciamos tratamiento con prednisona a dosis de 0,5mg/kg/día con control moderado del proceso cutáneo. Se sugirió cambiar el tratamiento de su enfermedad de base a adalimumab en dosis terapéuticas de EC, lo que permitió resolver definitivamente las placas por las que el paciente había consultado.
En la actualidad, la EC se engloba en las enfermedades sistémicas inmunomediadas capaces de afectar otros órganos diferentes del aparato digestivo, como por ejemplo la piel. Si bien no hay una hipótesis demostrada de forma fehaciente, la existencia de granulomas perivasculares e inmunocomplejos circulantes apunta a fenómenos de carácter vasculítico.
La prevalencia global de la EC metastásica no supera el 0,7% con un discreto predominio femenino y afectación de población con EC pediátrica3. Posiblemente el hecho de su polimorfismo clínico incurra en casos mal diagnosticados o infradiagnosticados.
Clínicamente se presenta como placas o nódulos pigmentados o no, eritematosos, indurados o en ocasiones ulcerados, sin que exista contigüidad entre estas lesiones y la afectación intestinal. Las localizaciones más frecuentes comprometen el área genital4, los pliegues cutáneos (submamario, retroauricular, inguinal y abdominales) y las extremidades inferiores, si bien las lesiones pueden aparecer en cualquier área cutánea, de forma aislada o múltiple. No hay relación con el grado de actividad a nivel intestinal, pero parece afectar con más frecuencia a pacientes con compromiso del segmento colónico.
Histológicamente se caracteriza por la presencia de granulomas no caseificantes de histiocitos epitelioides y células multinucleadas en dermis papilar y reticular, sin haberse evidenciado concordancia entre la presencia de granulomas en las biopsias intestinales y su aparición en la piel. La presencia de infiltrado inflamatorio linfocítico perivascular es característica. La histología puede ser indistinguible de la sarcoidosis cutánea.
En nuestro caso y por su localización es preciso realizar diagnóstico diferencial con celulitis, dermatitis alérgica de contacto, pioderma gangrenoso y granulomatosis de Wegener. Desde el punto de vista patológico incluiremos la sarcoidosis, las micobacteriosis y las micosis profundas.
No existen protocolos de actuación bien establecidos y deberemos pautar el tratamiento según las preferencias del paciente, los efectos adversos o la necesidad de monitorización2. Posiblemente el número de lesiones y su localización nos permita elegir la terapia tópica de primera línea (corticoides o inhibidores de calcineurina). Si no hay respuesta será preciso recurrir a corticoides sistémicos (prednisona 0,5mg/kg), metronidazol oral (800-1.500mg/día), inmunosupresores convencionales (metotrexate, azatioprina, ciclosporina) o incluso terapia biológica (infliximab, certolizumab o adalimumab)5,6. Recientemente se han comunicado series de casos de pacientes con EC pediátrica exitosamente tratados con adalimumab, tras fracaso a terapia inicial con infliximab, con un periodo de seguimiento superior a un año, como ha sucedido en el caso presentado7.