INTRODUCCIÓN
Los piensos para animales contienen múltiples sustancias químicas que se añaden con propósitos nutricionales o terapéuticos. Estas sustancias químicas incluyen: vitaminas, minerales, hormonas, antibióticos, metales y antioxidantes1.
Los antibióticos pertenecientes al grupo de las quinolaxinas se utilizan como correctores de engorde en la alimentación animal desde hace más de 30 años. La quinolaxina fue el primero que se empleó y tuvo que ser retirado del mercado por producir eccemas de contacto y reacciones fotoalérgicas en los granjeros que lo manipulaban. En la actualidad se emplean otros derivados del mismo grupo de las quinolaxinas, tales como el carborox, la sulfaquinolaxina y el olaquindox. Se ha comprobado que estos derivados también son sensibilizantes y capaces de inducir reacciones fotoalérgicas2. Describimos un caso de eccema fotoalérgico por olaquindox de origen profesional.
DESCRIPCIÓN DEL CASO
Varón de 43 años de edad, sin antecedentes personales de interés, que consultó por unas lesiones cutáneas pruriginosas en la cara, los miembros superiores y las axilas de un mes de evolución. Era propietario de una granja de pollos y conejos desde hacía 7 años. El paciente era el encargado de administrar, de forma profiláctica, antibióticos y antifúngicos por vía parenteral a los conejos. Además utilizaba varios tipos de piensos que contenían antibióticos. Uno de los piensos contenía olaquindox.
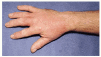
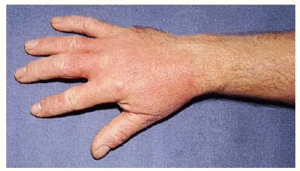
En la exploración cutánea se observó un eccema subagudo en la cara, cuello, escote y el dorso de ambas manos y antebrazos (fig. 1). La erupción afectaba predominantemente a áreas fotoexpuestas aunque había participación de las axilas.
Fig. 1.--Eccema subagudo en el dorso de la mano.
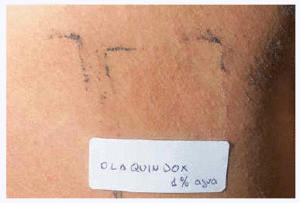
Se practicaron unas pruebas epicutáneas con la serie estándar del GEIDC y la serie de antibióticos (Chemotechnique®) que resultaron negativas. Se realizó la prueba del fotoparche con la serie de fotoparche estándar escandinava, clioquinol, clorquinandol, y con olaquindox al 1% en agua y se obtuvo un resultado positivo (++) únicamente en el olaquindox irradiado (fig. 2). La prueba fue interpretada como relevante presente.
Fig. 2.--Parche positivo (++) con olaquindox 1% en vaselina tras irradiación con UVA.
Se procedió a la retirada del pienso con olaquindox y se inició un tratamiento con fotoprotección y corticosteroides orales y tópicos que consiguió la desaparición del cuadro. Durante los 3 meses siguientes el paciente sufrió varios brotes de menor intensidad y extensión, y siempre coincidiendo con la exposición solar. El paciente ha permanecido asintomático en los últimos 8 meses. El diagnóstico fue de fotodermatitis alérgica de contacto por olaquindox con reacción transitoria a la luz.
DISCUSIÓN
El olaquindox, 2-(N-2´(hidroxietil)-carbamoil)-3-metilquinoxalina-N-dióxido, es un antibiótico derivado de las quinolaxinas, usado como aditivo en los piensos de los animales (sobre todo en cerdos) para la prevención de la enteritis bacteriana, y por tanto se utiliza como promotor del crecimiento3. El granjero puede adquirir el olaquindox en cuatro formas distintas: complemento mineral, sustitutivo lácteo, comprimidos y pienso final comercial. La máxima concentración permitida de olaquindox en el pienso final es de 50 mg/kg de pienso y por ley debe ser suspendido de los piensos que reciben los animales que van a ser sacrificados con 4 semanas de antelación4. Cuando el granjero adquiere el olaquindox en forma de complemento mineral tiene que mezclarlo con el alimento en grano, lo cual incrementa la formación de polvo en el ambiente. Por otra parte, la concentración de olaquindox en los complementos minerales es mucho mayor (800-1.000 mg/kg). Todo esto hace que la manipulación del alimento mineral sea la forma descrita más frecuente de sensibilización al olaquindox5.
Se han descrito casos de dermatitis alérgica de contacto y reacciones fotoalérgicas en trabajadores de granjas que manipulan piensos que contienen olaquindox6. El cuadro clínico suele ser similar en todos los casos, con afectación de las manos en primer lugar y participación de los antebrazos, cuello y cara posteriormente. La mayoría de las veces se trata de dermatitis aerotransportadas. La evolución clínica de estos pacientes puede tener un carácter crónico a pesar de la retirada del compuesto, debido al desarrollo de reacciones transitorias o persistentes a la luz5. Schauder et al realizaron un estudio fotobiológico en 15 trabajadores de granjas de cerdos con reacción fotoalérgica por el olaquindox y encontraron que 14 pacientes presentaban una MED baja para UVA y 7 una MED baja para UVB. Cuatro pacientes desarrollaron una reacción transitoria a la luz y 10 una reacción persistente5.
El olaquindox, al igual que otras sustancias fotosensibilizantes, puede actuar por mecanismos fototóxicos y/o fotoalérgicos7. La fototoxicidad del olaquindox ha sido demostrada en animales de experimentación, pero no existen casos descritos en personas que hayan ingerido carne de animales tratados con olaquindox. La capacidad fotosensibilizante de esta sustancia es debida a la alternancia de enlaces dobles y simples en los anillos heterocíclicos. El olaquindox, tras la exposición a la luz, da lugar a la formación de fotoproductos reactivos (oxaziridinas), cuya unión a proteínas séricas se considera que es el primer paso que lleva a la respuesta fotoalérgica. In vitro el olaquindox induce fotohemólisis tras la irradiación con UVA pero no tras irradiación con UVB7, 8.
Para llegar al diagnóstico es primordial la sospecha clínica. Se recomienda la realización de fotoparches con olaquindox en los trabajadores de una granja que desarrollan una dermatitis, particularmente si está fotodistribuida5. El diagnóstico se confirma mediante la realización de la prueba del fotoparche con olaquindox, y la concentración adecuada para evitar resultados falso negativo es olaquindox al 1% en vaselina.
El tratamiento consiste en la evitación de los piensos que lo contengan y la utilización de corticosteroides tópicos y fotoprotección. En los casos con reacción persistente a la luz estas medidas son insuficientes y suelen precisar tratamiento con PUVA o azatioprina. También se ha comunicado efectividad con un filtrado de E. coli9 y beta-carotenos orales2.
La única forma de evitar el contacto del olaquindox con la piel es utilizar guantes, ropa y mascarilla. Puesto que en la rutina diaria es muy difícil evitar el contacto, y dado que este compuesto puede ser reemplazado por promotores del crecimiento menos peligrosos, la eliminación del olaquindox del mercado sería lo más recomendable.
Por último, las quinolaxinas, las quinoleínas y las flourquinolonas forman parte del mismo grupo de antibióticos y poseen una estructura química básica similar, con lo cual sería teóricamente esperable que detectáramos reacciones de hipersensibilidad cruzada entre ellos. De hecho, las reacciones de hipersensibilidad cruzada entre las quinoleínas y las flourquinolonas ya han sido descritas con anterioridad10. Sin embargo, nosotros realizamos fotoparches con dos quinoleínas que resultaron negativos.