INTRODUCCIÓN
Los nevos epidérmicos aparecen clínicamente como placas hiperqueratósicas verrugosas lineales. La mayoría están presentes al nacer, aunque pueden aparecer hasta en la tercera década de la vida. El patrón histológico de los nevos epidérmicos es muy variable, dependiendo del componente epitelial predominante1. Happle propuso que los nevos epidérmicos son mosaicismos cutáneos, y estudios posteriores han demostrado esta hipótesis2, 3. Aquéllos con patrón histológico de hiperqueratosis epidermolítica pueden traducirse en la descendencia en una eritrodermia ictiosiforme congénita ampollosa (EICA)2-4.
DESCRIPCIÓN DEL CASO
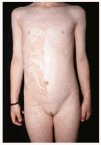
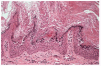
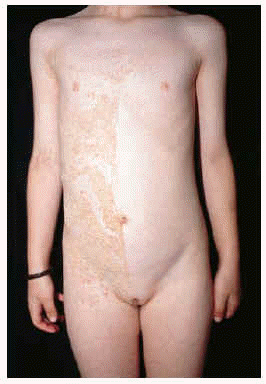
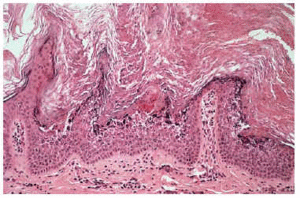
Niña de 6 años de edad, sin antecedentes persona-les ni familiares de interés, que consultó por la presencia de unas placas de superficie rugosa y áspera distribuidas en bandas por todo su hemicuerpo izquierdo desde el nacimiento. A la exploración encontramos placas verrugosas hiperqueratósicas de color amarillento, distribuidas siguiendo las líneas de Blaschko, afectando las extremidades superior e inferior izquierdas, así como la hemicara izquierda, y especialmente el hemitronco izquierdo, con un límite claro en la línea media (fig. 1). El resto de la exploración física fue normal. Realizamos una biopsia del abdomen, que demostró una hiperqueratosis compacta, así como una degeneración vacuolar y granular de los estratos espinoso y granuloso de la epidermis, es decir, un patrón histológico de hiperqueratosis epidermolítica (fig. 2). La analítica básica, incluyendo hemograma y bioquímica, no mostró alteraciones.
Fig. 1.--Placas hiperqueratósicas amarillentas siguiendo las líneas de Blaschko en hemicuerpo izquierdo.
Fig. 2.--Hiperqueratosis epidermolítica.
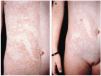
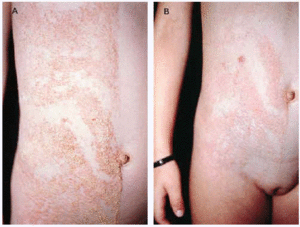
Iniciamos tratamiento con acitretino a dosis de 0,5 mg/kg/día, con buena tolerancia clínica y analítica, y una crema de urea al 10%. Al mes de iniciado el tratamiento se produjo una mejoría moderada, con una marcada disminución del componente hiperqueratósico (figs. 3A y B). Se mantuvo este tratamiento 6 meses, con posteriores reintroducciones intermitentes del mismo.
Fig. 3.--Marcada disminución del componente hiperqueratósico tras 1 mes de tratamiento. A: antes y B: después del tratamiento.
DISCUSIÓN
El término hiperqueratosis epidermolítica define un determinado patrón histológico (hiperqueratosis compacta con degeneración granular y vacuolar de las capas espinosa y granulosa de la epidermis) que puede aparecer en cuadros clínicos muy distintos: EICA, queratodermia palmoplantar, nevo epidérmico, acantoma epidermolítico e incluso como hallazgo incidental en la piel normal al biopsiar una gran variedad de procesos tumorales o inflamatorios5-7.
En cambio muchos autores emplean el término de hiperqueratosis epidermolítica como sinónimo de un trastorno autosómico dominante de la queratinización, que suele manifestarse como una EICA8. Estudios genéticos han demostrado que el defecto responsable de la hiperqueratosis epidermolítica se localiza en las queratinas 1 y 10, propias de los que- ratinocitos del estrato espinoso de la epidermis2. La existencia de una mutación (se han descrito varias) en los genes responsables de la expresión de estas queratinas da lugar a distintos cuadros clínicos. Si la mutación afecta a la línea germinal se transmite de modo autosómico dominante a la descendencia y produce la EICA. En cambio, si la mutación es postzigótica afectará sólo a un grupo celular, mayor cuanto más precoz sea la mutación en la embriogénesis, dando así lugar a un mosaicismo3, 4. Los mosaicos son organismos compuestos por dos o más poblaciones celulares distintas, hijas de un zigoto genéticamente homogéneo3. Existen dos tipos de mosaicismos: el funcional, que es fisiológico en las mujeres y se debe a la inactivación de uno de los dos cromosomas X que sufren al azar todas sus células, y el mosaicismo genómico debido a mutaciones autosómicas postzigóticas, que aparecen durante el desarrollo embriológico, de forma que pueden afectar a un número mayor o menor de células, pero no a todo el cuerpo. Las mutaciones expresadas en forma de mosaico no tienen por qué heredarse, sí lo harán si la mutación afecta a células de la línea germinal9. Es un hecho bien reflejado en la literatura, que hay familias en las que un progenitor padece un nevo epidérmico lineal con hiperqueratosis epidermolítica y aparece una EICA en la descendencia2, 4. Paller et al estudiaron a tres pacientes con nevos epidérmicos con hiperqueratosis epidermolítica que tenían hijos afectados de hiperqueratosis epidermolítica generalizada (EIAC). Analizaron los genes de las queratinas 1 y 10 en los queratinocitos y fibroblastos del nevo y de la piel normal, y también en la sangre, tanto en los padres como en los hijos (en éstos lo mismo, salvo piel normal). Estos autores demuestran una mutación del gen de la queratina 10 en los queratinocitos del nevo en los padres, pero no en el resto de poblaciones celulares estudiadas. En cambio encuentran dicha mutación de la queratina 10 en queratinocitos, fibroblastos y sangre de los hijos afectos de EIAC. Es decir, demuestran experimentalmente que un mosaico se ha transmitido a la descendencia como un individuo genéticamente homogéneo para dicha mutación. Este hecho hace muy importante biopsiar siempre los nevos epidérmicos lineales, y por otro lado hace imprescindible el consejo genético en caso de confirmarse que el patrón patológico es de hiperqueratosis epidermolítica (HE)4. En este sentido no es fácil darles a estos pacientes un porcentaje de probabilidad de afectación de la descendencia. Cuando un progenitor padece una EICA el riesgo de aparición de ésta en la descendencia será del 50%, pero si lo que padece es una forma en mosaico, como nuestra paciente, el riesgo para la descendencia depende del porcentaje de células gonadales afectadas, de forma que será del 50% si todas lo están, o en el extremo opuesto, del 0% si las células germinales no están afectadas, y todo el espectro de opciones intermedias. En la práctica si una pareja en estas circunstancias se decide a tener un hijo, lo mejor es identificar la mutación específica de la lesión en el progenitor antes de la concepción. Posteriormente se podrá hacer un diagnóstico prenatal estudiando el ADN de células fetales obtenidas por biopsia coriónica o amniocentesis4.
Por otro lado, los nevos epidérmicos pueden asociarse con otras anomalías sistémicas; en este caso hablamos de síndrome del nevo epidérmico1, 10. No existe un solo síndrome del nevo epidérmico, sino varios, incluyendo el síndrome Proteus, el CHILD, el Solomon y otros peor definidos en los que el nevo epidérmico asocia defectos oculares, neurológicos o esqueléticos, principalmente. En un estudio de 131 pacientes no seleccionados con nevos epidérmicos se encontró un 33% con una o más anomalías asociadas1. La historia clínica y la exploración física orientarán los estudios necesarios para descartar estas asociaciones. Hay controversia sobre si los nevos epidérmicos con HE pueden tener las mismas asociaciones sistémicas que el resto o no9, 11. Sin embargo, las formas lineales de HE, como la de nuestra paciente, deberían ser separadas de los nevos epidérmicos en atención a los casos publicados de transmisión a la descendencia de una EIAC, siendo consideradas como mosaicismos de esta enfermedad más que como auténticos nevos epidérmicos.