Sr. Director:
La fascitis eosinofílica (FE) es una enfermedad fibrosante rara que se caracteriza por una inflamación dolorosa y simétrica de las extremidades, y que progresa hacia la induración cutánea pudiendo llegar a producir contracturas articulares discapacitantes. También puede asociar artritis, neuropatía y miositis. El hallazgo histológico característico de la FE es la fibrosis de la fascia. Aunque se ha considerado como una variante de la morfea o la esclerodermia, algunos autores la consideran una entidad aparte. Su etiología es desconocida, pero se ha asociado con varios procesos y exposiciones ambientales, tóxicas y farmacológicas.
Presentamos el caso de una mujer de 71 años con antecedentes de osteoporosis en tratamiento con bifosfonatos e hipercolesterolemia primaria en tratamiento con simvastatina.
La paciente consultó por un cuadro de unos 9 meses de evolución consistente en una induración progresiva de las extremidades superiores e inferiores, acompañada de astenia y disnea a moderados esfuerzos. Este cuadro se inició a las 3 semanas de estar tomando la simvastatina y fue empeorando hasta que 1 mes más tarde la paciente dejó de tomarla, entonces la clínica se estabilizó, pero no mejoró.
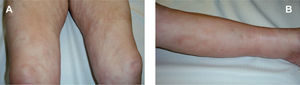
En la exploración física las extremidades superiores, y sobre todo las inferiores, estaban induradas, eritematosas y con aspecto de piel de naranja (fig. 1). No había esclerodactilia ni ninguna otra lesión cutánea.
En las exploraciones complementarias sólo destacaba una discreta eosinofilia de 0,65 × 109/l y una elevación de la velocidad de sedimentación globular de 27 mm. El resto del hemograma y la bioquímica fueron normales y el estudio de anticuerpos y factor reumatoide fue negativo.
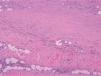
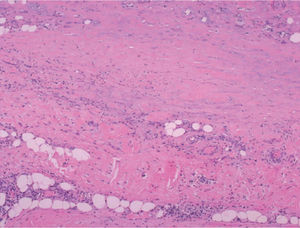
Realizamos una biopsia profunda (fig. 2) que mostró fibrosis de la dermis reticular, de los septos de la hipodermis y que llegaba hasta el músculo estriado, con un infiltrado linfocitario perivascular e intersticial.
La clínica y la histología eran sugestivas de FE, por lo que se inició tratamiento con prednisona (60 mg/día) y metotrexato (5 mg/semana) con una mejoría progresiva del cuadro.
Aunque se desconoce la etiología de la FE, se ha descrito en algunos pacientes después de haber realizado ejercicio físico intenso. También se ha asociado con varias alteraciones hematológicas1,2, enfermedades renales3, infecciones por Borrelia burgdorferi4 y tras la administración de algunos fármacos5,6. La asociación temporal entre la simvastatina y el inicio de los síntomas, junto con la ausencia de otros factores etiológicos, sugiere que la simvastatina puede haber sido el agente desencadenante de la FE.
Este es el tercer caso publicado de FE asociada al tratamiento con inhibidores de la HMG-CoA (3-hidroxi-3-metilglutaril coenzima A) reductasa7,8.
Hay una evidencia creciente de que estos fármacos, además de disminuir la aterogénesis y la morbilidad cardiovascular, tienen actividades inmunomoduladoras. Disminuyen la producción de las células TH1 proinflamatorias e inducen la diferenciación hacia el fenotipo TH29,10. Por este motivo los fármacos inhibidores de la HMG-CoA reductasa pueden, potencialmente, desencadenar o agravar algunas enfermedades autoinmunes como la miastenia gravis, la dermatomiositis, la polimiositis, el síndrome lupus-like y el liquen plano penfigoide. También podrían desarrollar un papel importante en el tratamiento de otras enfermedades autoinmunes y en la prevención del rechazo del injerto en los pacientes trasplantados.