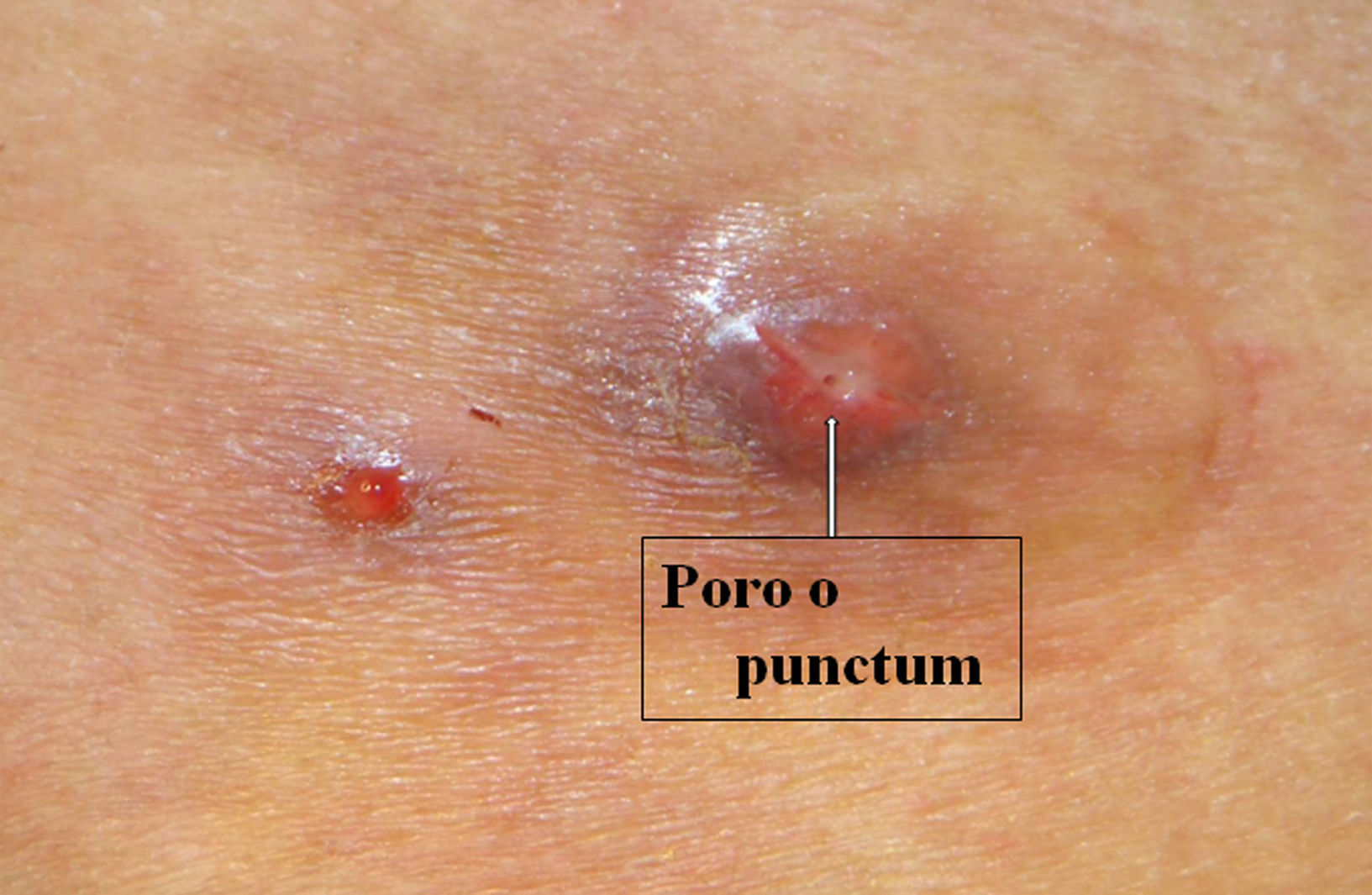
Presentamos el caso de un varón peruano de 40 años que acudió por la aparición, hacía 3 semanas de 2 lesiones papulosas en la región pectoral izquierda, persistentes pese a ser drenadas y tratadas con pantomicina, ciprofloxacino y cloxacilina durante 10 días. Dichas lesiones habían aparecido pocos días antes de regresar de una estancia de 21 días en Minas Gerais, Brasil. Refería la presencia inicial de 6 a 7 lesiones que describía como «picaduras de insecto», así como sensación de escozor y punzadas desde hacía 1 semana en las dos lesiones persistentes. En la exploración física presentaba en región pectoral izquierda, dos pápulas induradas, de 0,5 y 2cm de diámetro, próximas pero no confluyentes, de bordes violáceos y zona central erosiva, amarillenta, con un pequeño orificio milimétrico central (fig. 1). A través de dicho orificio aparecían burbujas esporádicamente, por lo que realizamos dermatoscopia, que tras unos minutos demostró la presencia de una larva en el interior de ambas lesiones mediante visualización del movimiento de sus espiráculos posteriores que se deslizaban repetidamente a través del orificio central (fig. 3). Se ocluyó el poro respiratorio con vaselina y apósito plástico transparente y, 24h después, se extrajeron con pinzas y mosquito 2 larvas (una de cada lesión) que fueron identificadas por nuestro servicio de microbiología como larvas en estadio 2 de Dermatobia hominis (fig. 2). Las lesiones desaparecieron en 1 semana dejando ligera hiperpigmentación residual.
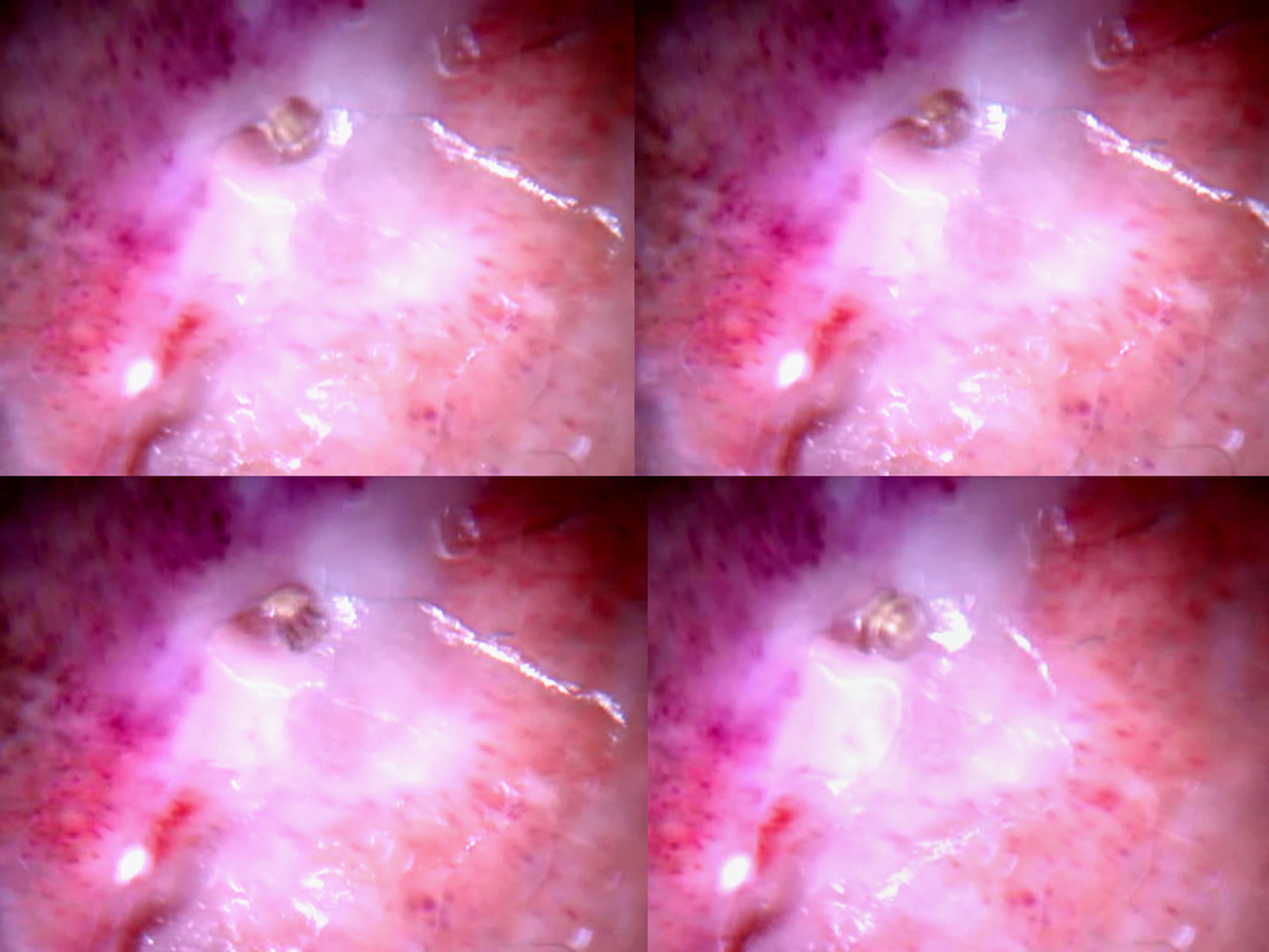
Dermatoscopia x15 realizada con Dermlite Pro® (3G, LLC, San Juan Capistrano, CA, EE.UU.) acoplada a la cámara digital Sony® DSC-T200 de 8.1 MP: tejido fibroso central y glóbulos rojos periféricos. En el centro se observa una estructura alargada, amarillenta, formada por dos proyecciones digitiformes, que corresponden al segmento caudal con los espiráculos posteriores o respiratorios de una larva de Dermatobia hominis.
La miasis forunculoide por D. hominis, entidad fundamentalmente importada de Sudamérica, se caracteriza por la aparición de un número limitado de lesiones papulosas, frecuentemente precedidas de picaduras de diferentes especies de mosquito, que actúan como vectores de los huevos de la Dermatobia, al llevarlos adheridos a su abdomen, fenómeno de ovoposición único de esta especie y denominado foresis1. Dichas lesiones aumentan de tamaño durante 3 semanas, debido al crecimiento progresivo de la larva a lo largo de 6 a 12 semanas, que se mantiene estrechamente adherida al huésped mediante varias coronas de ganchos de quitina2, llegando a formar nódulos bien delimitados, similares a forúnculos, pero de consistencia firme. En esta fase se puede observar, algunas veces, un punto central de color crema que corresponde a los segmentos posteriores o espiráculos respiratorios de la larva. Su diagnóstico es fundamentalmente clínico, y se basa en la visualización del parásito. El diagnóstico diferencial se realiza con los forúnculos, los quistes epidermoides y los abscesos. Existen varios artículos sobre métodos de visualización de la larva «in vivo». Así, en mamografías se observan masas hiperecoicas con morfología en botella rodeadas de un halo hipoecoico3. Con eco-doppler se identifica el número y la posición de las larvas en la lesión y puede resultar útil en caso de duda4. Incluso se describen artefactos de imagen en RMN potenciada en T2, que podrían corresponder a migración intracerebral a través de una fractura abierta de larvas de D. hominis5. Aunque en este último caso, la falta de confirmación histológica de la infestación y la existencia de otras miasis potencialmente invasivas, obliga a considerar estas imágenes como sugestivas de infestación con dudosa relación con una miasis forunculoide previa. La dermatoscopia en este tipo de lesiones puede ayudar a confirmar el diagnóstico de sospecha al permitir una visualización más nítida del parásito6, como sucedió en nuestro caso. Recomendamos mantener el dermatoscopio aplicado sobre la lesión durante varios minutos, ya que, al ocluir el orificio respiratorio, se estimula la salida del extremo caudal de la larva, posiblemente para mejorar la oxigenación de la misma. Con este método, puede observarse el parásito en movimiento y se aprecian nítidamente las estructuras correspondientes a los espiráculos posteriores. Además, la amplia difusión e inmediatez de la dermatoscopia la convierte en una herramienta especialmente adecuada para el diagnóstico de estas lesiones.