INTRODUCCIÓN
El carcinoma basocelular de vulva (CBCV) representa entre el 2 y el 5% de las neoplasias en esa localización (1-4); en la serie de Piura y cols. (5) esta cifra alcanza el 7%. Con frecuencia es asintomático, pero conviene realizar un diagnóstico precoz para evitar que el tratamiento quirúrgico sea mutilante.
Presentamos dos casos de CBCV y revisamos la literatura acerca de esta entidad.
DESCRIPCIÓN DE LOS CASOS
Caso 1
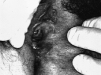
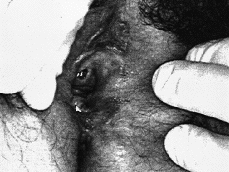
Mujer de 43 años, con antecedentes de esquizofrenia en tratamiento con biperideno. Consultó en mayo de 1991 por una lesión ulcerada y dolorosa en vulva que había comenzado aproximadamente hacía 1 año como una pápula que le producía prurito. Refería ausencia de relaciones sexuales. A la exploración se observaba en cara interna de labio mayor izquierdo y alejada del meato una lesión ulcerada de 2 cm que no se adhería a planos profundos (Fig. 1). El himen se encontraba íntegro. Se palpó una adenopatía en región inguinal izquierda de 0,5 cm que no fue biopsiada, observándose disminución y desaparición de la misma en posteriores controles. Se realizó biopsia de la úlcera y posterior ampliación de márgenes en ojal incluyendo la cicatriz. El estudio histopatológico mostró un CBC. Los bordes quirúrgicos estaban libres de tumor. En posteriores controles rutinarios no se ha apreciado recidiva del tumor.
FIG.1.--Caso 1. Lesión ulcerada en labio mayor izquierdo.
Caso 2
Mujer de 66 años con antecedentes de amigdalectomía, hemorroides internas grado II, dos abortos y alergia a la penicilina. Consultó en octubre de 1994 por sangrado vulvar próximo a la zona anal desde hacía un año y que la paciente relacionaba con la limpieza mecánica de la zona. A la exploración se observaba una horquilla de aspecto distrófico, con lesión mamelonada, eritematosa, de bordes mal delimitados de 1,5 * 1 cm, cistocele y rectocele. El examen histopatológico de la lesión mostró un CBC. Los bordes quirúrgicos estaban ampliamente afectados por el tumor, por lo que se realizó resección quirúrgica de la horquilla vulvar y plastia perineovulvar. En agosto de 1999 acudió a consulta del Servicio de Ginecología por engrosamiento papuloso de la zona correspondiente a la cicatriz. Se practicó biopsia de la lesión, cuyo estudio histopatológico reveló CBC, interpretándose como recidiva del mismo. Tras la resección se comprobaron márgenes libres. En la última revisión no se apreció recidiva del tumor.
DISCUSIÓN
Desde que Temesvary (6) describiera en 1926 el primer CBCV en una paciente se han publicado unos 250 casos, la mayoría como casos aislados (1, 7, 8) y otros en pequeñas series, siendo las series más extensas las de Feakins y cols. (2) (45 pacientes), Benedet y cols. (3) (28 pacientes), Simonsen y cols. (9) (21 pacientes), Breen y cols. (10) (17 pacientes), Cruz Jiménez y cols. (11) (11 pacientes). Destacan las revisiones de Palladino y cols. (12), Zerner y cols. (13) y Mizushima y cols. (14).
La revisión de la literatura muestra que el CBCV no suele diagnosticarse en fases tempranas debido al aspecto clínico inespecífico de la lesión y a su vaga sintomatología que en ocasiones supone un hallazgo casual en una exploración ginecológica rutinaria. Las pacientes consultan por uno o varios pequeños nódulos o placas hiperpigmentados, despigmentados o ulceradas, sensación de bulto, prurito, sangrado o disuria. La forma más habitual de presentación es la sensación de masa o nódulo pruriginoso que finalmente se ulcera, pudiendo pasar meses o años desde el inicio del cuadro hasta que la paciente acude al especialista.
La edad de la paciente es también variable, encontrando casos extremos en pacientes jóvenes (34 años) (15, 10) y en pacientes muy ancianas (95 años) (3), si bien la media de edad se encuentra entre la séptima y octava década (2, 3, 12). Se localiza mayoritariamente en labios mayores, aunque también se han descrito en labios menores, clítoris y área periuretral.
En el aspecto etiológico del CBC se han propuesto, además de la exposición intensa y prolongada a la luz solar, que en el caso de la localización vulvar parece improbable, agentes radioterápicos, la ingestión de arsénico o infecciones crónicas. Respecto a estas últimas, se ha postulado una implicación del VPH, objeto de estudio en algunas series, con resultados poco concluyentes (16, 17). No se ha demostrado una clara relación con el liquen escleroso y atrófico. También se ha descrito que un estado inmunitario alterado sería un factor predisponente; esto guarda relación con la posible aparición de una segunda neoplasia, lo que sucede en aproximadamente un 20% de los casos (12), y de CBC en otras localizaciones, alrededor del 35% en la serie de Benedet y cols. (3).
Las metástasis del CBC son muy raras, ocurriendo aproximadamente en el 0,05% de los casos (15, 18); se han publicado casos aislados cuya localización primaria era la vulva (3, 14, 19-26). Por el contrario, recidivas y recurrencias locales del CBCV se producen con frecuencia aproximadamente en el 20% de los casos (12, 27), por lo que la resección debe ser lo suficientemente amplia, aunque evitando resecciones radicales que aumentan la morbilidad y mortalidad de las pacientes y realizando posteriores controles periódicos. Dentro de las diferentes formas terapéuticas propuestas se considera de elección la extirpación local amplia mediante bisturí, electrocirugía o láser (12, 19) o la cirugía micrográfica de Mohs (28-30).
El acierto diagnóstico del CBCV depende de la sospecha clínica. Las lesiones vulvares con sospecha de neoplasia deberían ser biopsiadas precozmente dado el carácter curativo y escasamente agresivo de la cirugía cuando aquéllas son pequeñas y no han iniciado su invariable curso infiltrativo y destructivo.