La pustulosis exantemática aguda generalizada (PEAG) descrita por Deylot y cols. en 1980 (1) es actualmente considerada una forma de toxicodermia. Se caracteriza por el desarrollo brusco de un exantema pustuloso diseminado (aunque comiencen a describirse variantes localizadas) (2) sobre un exantema escarlatiforme o que recuerda un eritema exudativo multiforme. Se acompaña de fiebre, leucocitosis y neutrofilia o eosinofilia. Aunque su causa más frecuente son los fármacos, sobre todo los antibióticos (3, 4), también se ha relacionado con infecciones urinarias (5) o a hipersensibilidad al mercurio (6).
Histológicamente se caracteriza por pústulas espongiformes e infiltración perivascular con polinucleares neutrófilos y en ocasiones vasculitis leucocitoclástica (4).
Presentamos un caso de pustulosis exantemática aguda generalizada, con predominio claro de eosinófilos en la formación de vesículas.
DESCRIPCIÓN DEL CASO
Mujer de 66 años portadora de doble prótesis mitroaórtica metálica y anuloplastia tricuspídea desde 1987; fibrilación auricular crónica en tratamiento habitual con Sintrom, Trangorex, Lanacordín y Sutril. Acudió por aparición progresiva, desde hacía 3 días, de lesiones vesiculosas sobre una base eritematosa intensa en escote, brazos (donde se inició), región retroauricular con cara y mucosas respetadas. No se había aplicado ninguna sustancia en el área afectada, pero entre 4 y 8 días antes del exantema había tomado Nervobión CMP forte. A las 48 horas las lesiones, a pesar de una pauta corticoesteroidea inicial de 40 mg al día junto a 50 mg diarios de hidroxicina, evolucionaron apareciendo áreas violáceas con ampollas francas en miembros inferiores.
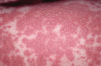
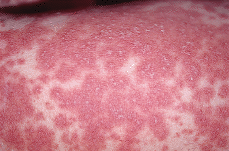
Además, en el tronco, sobre las áreas purpúricas se observaba un tenue exantema pustuloso (Fig. 1). La paciente fue ingresada para su control hospitalario en tratamiento con 60 mg diarios de corticoesteroides en pauta descendente con llamativa mejoría del cuadro, que se resolvió dejando áreas de hiperpigmentación residual postinflamatria.
FIG. 1.--Exantema formado por pequeñas pústulas en ocasiones confluentes sobre una base eritematosa.
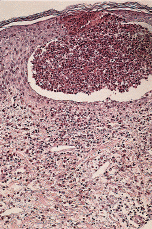
La biopsia realizada mostraba a nivel de toda la dermis un infiltrado perivascular linfocitario y numerosos eosinófilos entre los haces de colágena. La epidermis también estaba salpicada por eosinófilos que llegaban a formar pústulas uniloculares eosinofílicas (Fig. 2). Los resultados de las pruebas complementarias fueron: hemoglobina, 14,7 g/ml; hematocrito, 42; VCM, 88; plaquetas, 192.000; leucocitos, 11.300 (95 N, 3 L, 1 E, 0 B), y bioquímica y proteinograma normal. Se realizaron test epicutáneos con los fármacos implicados en la reacción (vitamina B, diclofenac y núcleo CMP forte) con lecturas realizadas al segundo, cuarto y séptimo día, todas negativas. Se desestimó la realización del test de provocación.
FIG. 2.--Infiltrado linfocitario perivascular e intersticial con numerosos eosinófilos en dermis. En epidermis, pústula unilocular formada casi exclusivamente por eosinófilos.
DISCUSION
Roujeau y cols. (4) describieron como hallazgos histopatológicos característicos de la PEAG la presencia de pústulas neutrofílicas espongiformes superficiales junto a edema masivo en dermis superficial, vasculitis, exocitosis de eosinófilos y necrosis epidérmicas aisladas. Haro Gabaldón y cols. (7) en su estudio describen de modo similar las pústulas encontradas en la pustulosis exantemática y en la psoriasis pustulosa generalizada: pústulas subcórneas con carácter espongiforme periférico. Los autores insisten en la importancia de la presencia de edema intenso en dermis superficial con extravasación de hematíes y un infiltrado predominante de polimorfonucleares neutrófilos y eosinófilos diseminados (7, 8), además de la ausencia de signos epidérmicos de psoriasis.
En nuestro caso, las pústulas uniloculares estaban formadas predominantemente por eosinófilos, mostrando una variante histológica de pustulosis exantemática no descrita. Fueron descartados otros exantemas pustulosos como vasculitis pustulosa, dermatosis de Sneddon-Wilkinson, pustulosis microbianas o pénfigo foliáceo.
La variante eosinofílica mantendría las mismas características clínicas descritas: presencia de lesiones cutáneas adicionales, curso agudo e intervalo corto entre la administración del fármaco sospechoso y el inicio del cuadro.