El lupus eritematoso es una enfermedad inflamatoria crónica autoinmune con un amplio espectro clínico y evolutivo. Existen pocos estudios sobre las características de los enfermos de lupus eritematoso exclusivamente cutáneo. El presente estudio pretende describir las características epidemiológicas, clínicas e inmunológicas de una serie de pacientes diagnosticados de lupus eritematoso cutáneo.
Pacientes y métodoSe analizaron los datos referentes a todos los pacientes mayores de edad diagnosticados de lupus eritematoso cutáneo que fueron atendidos por este motivo entre el 1 de enero de 2007 y el 31 de diciembre de 2011 en un hospital de tercer nivel.
Resultados y conclusionesUn total de 101 pacientes fueron incluidos en el estudio. La edad media al diagnóstico fue de 40 años. El 84% fueron mujeres, representando el 94% en las formas subagudas. El 79% de las formas crónicas discoides se localizaron exclusivamente en la cabeza y el cuello, mientras que el 97% de las formas subagudas se localizaron en el tronco. Las formas agudas presentaron positividad en los títulos de ANA, anti-ADN, anti-Sm y anti-RNP. Los anticuerpos anti-Ro y anti-La predominaron en las formas subagudas. Diecisiete pacientes presentaron más de un subtipo de lupus eritematoso cutáneo; 15 de estos 17 (88%) pacientes recibieron tratamiento con inmunosupresores frente a 44 de 84 (52%) de los que presentaron un solo subtipo de lupus eritematoso cutáneo.
Los pacientes pertenecientes a los distintos subtipos de lupus eritematoso cutáneo presentan unas características clínicas e inmunológicas diferenciadoras. Existe una importante proporción de pacientes con distintos subtipos de lupus eritematoso cutáneo que suelen necesitar tratamientos con inmunosupresores orales para el control de su enfermedad.
Lupus erythematosus is a chronic autoimmune inflammatory disease with a wide clinical spectrum and variable clinical course. Few studies have analyzed the characteristics of patients with only cutaneous lupus erythematosus (CLE). The aim of this study was to describe the epidemiological, clinical, and immunological characteristics of a series of patients diagnosed with CLE.
Patients and methodsAn analysis was performed of the data from all patients over 18 years of age with a diagnosis of CLE and seen between January 1, 2007 and December 31, 2011 in a tertiary hospital.
Results and conclusionsOne hundred- one patients were included in the study. The mean age at diagnosis was 40 years and 84% were women. Subacute forms of presentation were observed in 94% of patients. The chronic discoid forms were localized to the head and neck in 79% of cases, whereas the subacute forms were on the trunk in 97% of cases. Patients with acute forms were positive for antinuclear, anti-DNA, anti-smooth muscle, and anti-RNP (ribonucleoprotein) antibodies, whereas anti-Ro and anti-La antibodies predominated in patients with subacute forms. Seventeen patients presented more than 1 subtype of CLE. Fifteen (88%) of these patients received immunosuppressor treatment versus 44 (52%) of the other 84 patients with only 1 subtype of CLE. Patients with distinct subtypes of CLE present different clinical and immunological characteristics. Oral immunosuppressants are often needed to control the disease in a large proportion of patients with different subtypes of CLE.
El lupus eritematoso (LE) es una enfermedad inflamatoria crónica autoinmune que evoluciona en brotes. Se trata de una enfermedad con un amplio espectro clínico y evolutivo que incluye desde formas sistémicas graves hasta otras de curso crónico indolente1,2. Los órganos que se afectan con mayor frecuencia son la piel, las articulaciones y el riñón, siendo en muchas ocasiones las lesiones cutáneas el primer signo de esta enfermedad. Las manifestaciones cutáneas del LE se clasifican en específicas o no específicas en función de sus características clínicas e histológicas3. Las lesiones específicas o lupus eritematoso cutáneo (LEC) se clasifican a su vez en agudas (asociadas al lupus eritematoso sistémico [LES]), subagudas y crónicas. De todas las formas cutáneas de LE la más frecuente es la forma crónica de tipo discoide.
Casi todos los trabajos existentes sobre epidemiología en pacientes con LE se refieren a enfermos con LES. Son pocos los estudios sobre las características de los enfermos de LEC.
El presente estudio pretende describir las características epidemiológicas, clínicas e inmunológicas de una serie de pacientes diagnosticados LEC atendidos en una consulta monográfica de un hospital de tercer nivel. Además, se analizan las variaciones existentes en estas variables en función del subtipo de LEC. También consideramos cuántos de estos pacientes presentan más de un subtipo distinto de LEC y si la presencia de varios subtipos de LEC en un mismo paciente tiene importancia en su pronóstico o manejo terapéutico.
Pacientes y métodoSe analizaron los datos referentes a todos los pacientes mayores de edad diagnosticados de LEC que fueron atendidos por este motivo entre el 1 de enero de 2007 y el 31 de diciembre de 2011 en la consulta monográfica de colagenosis del Servicio de Dermatología del Hospital General Universitario Gregorio Marañón, adscrito a un área sanitaria de la Comunidad de Madrid de aproximadamente 600.000 habitantes. El diagnóstico de LEC fue confirmado histológicamente. Los pacientes fueron clasificados en 3 subtipos en función de sus características clínicas e histológicas: lupus eritematoso agudo (LEA), lupus eritematoso cutáneo subagudo (LECS) y lupus eritematoso crónico discoide (LECD).
En aquellos pacientes que presentaron manifestaciones cutáneas pertenecientes a más de un subtipo de LEC se consideró el primer subtipo de LEC en aparecer de forma cronológica o el de mayor extensión y duración, en el caso de aparición sincrónica.
Se excluyeron del estudio los pacientes con criterios de LES sin manifestaciones cutáneas específicas o con otras formas de LEC menos frecuentes (LE túmido [n=6], LE paniculitis [n=2], LE sabañón [n=2], LE ampolloso [n=1]), así como aquellos con hallazgos clínicos compatibles con LEC en los que, en su posterior seguimiento, no se pudo confirmar este diagnóstico.
En el estudio descriptivo se consideraron las siguientes variables: edad al diagnóstico, género, localización de las lesiones, presencia de títulos de anticuerpos antinucleares (ANA) superiores a 1:160, anticuerpos específicos de lupus eritematoso (anti-ADN de doble cadena, anti-Sm, anti-RNP, anti-Ro, anti-La). Los niveles de complemento (C3, C4) no se incluyeron en este trabajo, ya que solamente se solicitaron en pacientes con sospecha de LES.
Se describen además los tratamientos sistémicos recibidos por estos pacientes. El antipalúdico prescrito inicialmente en todos los casos fue la hidroxicloroquina, utilizando cloroquina en aquellos pacientes que no hubiesen mejorado significativamente después de 4 meses de tratamiento con aquel. Los pacientes que no mejoraron con antipalúdicos fueron tratados con inmunosupresores (corticoesteroides, metotrexato, azatioprina) o talidomida, registrándose la necesidad de recibir estos tratamientos solamente en aquellos pacientes que los recibieron durante más de 3 semanas consecutivas. Además se describen los efectos secundarios asociados a los tratamientos con antipalúdicos (hidroxicloroquina, cloroquina) y talidomida.
El análisis estadístico realizado consistió en un estudio descriptivo retrospectivo. Para el análisis univariante de las variables cualitativas se han utilizado el test de la Chi-cuadrado de Pearson y el test exacto de Fisher. El análisis de variables cualitativas y cuantitativas se realizó con la «t» de Student, aplicando el test de homogeneidad de varianza o test de Bonferroni en los casos necesarios. Se consideró un nivel p<0,05 como estadísticamente significativo. Tanto el estudio descriptivo como el estudio analítico de las variables obtenidas fueron realizados mediante el programa estadístico SPSS versión 15 (SPSS Inc, Chicago, IL, EE. UU.).
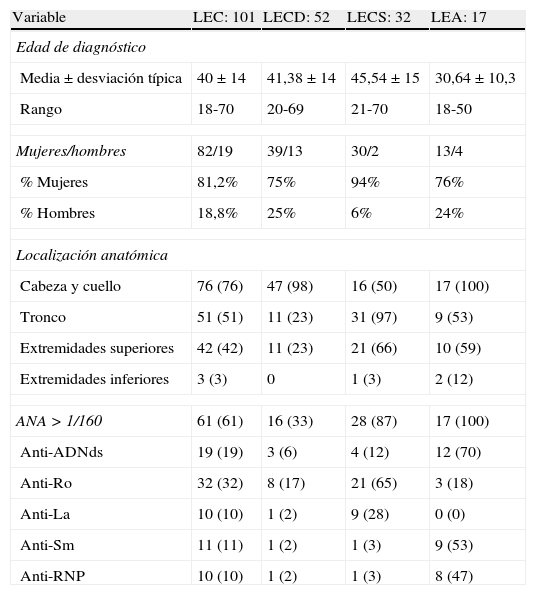
ResultadosSe incluyeron un total de 101 enfermos de LEC cuyos diagnósticos fueron confirmados mediante biopsia. Las características epidemiológicas, clínicas e inmunológicas más relevantes de estos pacientes aparecen en la tabla 1. Los pacientes con LEA presentaron una edad media en el momento del diagnóstico inferior a la del resto de los subtipos de LEC y un mayor porcentaje de positividad en los títulos de ANA, anti-DNA, anti-Sm y anti-RNP. Todos presentaron el característico exantema centro-facial. En 41 (79%) pacientes con LECD las lesiones se localizaron exclusivamente en la cabeza y el cuello. Solamente el 33% de los pacientes con LECD presentaron ANA positivos a títulos iguales o superiores a 1/160.
Características epidemiológicas, clínicas e inmunológicas de los pacientes con lupus eritematoso cutáneo
| Variable | LEC: 101 | LECD: 52 | LECS: 32 | LEA: 17 |
| Edad de diagnóstico | ||||
| Media±desviación típica | 40±14 | 41,38±14 | 45,54±15 | 30,64±10,3 |
| Rango | 18-70 | 20-69 | 21-70 | 18-50 |
| Mujeres/hombres | 82/19 | 39/13 | 30/2 | 13/4 |
| % Mujeres | 81,2% | 75% | 94% | 76% |
| % Hombres | 18,8% | 25% | 6% | 24% |
| Localización anatómica | ||||
| Cabeza y cuello | 76 (76) | 47 (98) | 16 (50) | 17 (100) |
| Tronco | 51 (51) | 11 (23) | 31 (97) | 9 (53) |
| Extremidades superiores | 42 (42) | 11 (23) | 21 (66) | 10 (59) |
| Extremidades inferiores | 3 (3) | 0 | 1 (3) | 2 (12) |
| ANA>1/160 | 61 (61) | 16 (33) | 28 (87) | 17 (100) |
| Anti-ADNds | 19 (19) | 3 (6) | 4 (12) | 12 (70) |
| Anti-Ro | 32 (32) | 8 (17) | 21 (65) | 3 (18) |
| Anti-La | 10 (10) | 1 (2) | 9 (28) | 0 (0) |
| Anti-Sm | 11 (11) | 1 (2) | 1 (3) | 9 (53) |
| Anti-RNP | 10 (10) | 1 (2) | 1 (3) | 8 (47) |
ANA: anticuerpos antinucleares; anti-ADNds: anti-ADN de doble cadena; LEA: lupus eritematoso agudo; LEC: lupus eritematoso cutáneo; LECD: lupus eritematoso crónico discoide; LECS: lupus eritematoso cutáneo subagudo.
Entre paréntesis los resultados en porcentajes.
Aunque el predominio de mujeres en todos los tipos de lupus fue claro, el mayor porcentaje ocurrió en el grupo con LECS (94%). Además, el 97% de pacientes de este subgrupo presentó lesiones en el tronco, con predominio de la forma anular policíclica. Los anticuerpos asociados a fotosensibilidad (anti-Ro y anti-La) predominaron en este subgrupo.
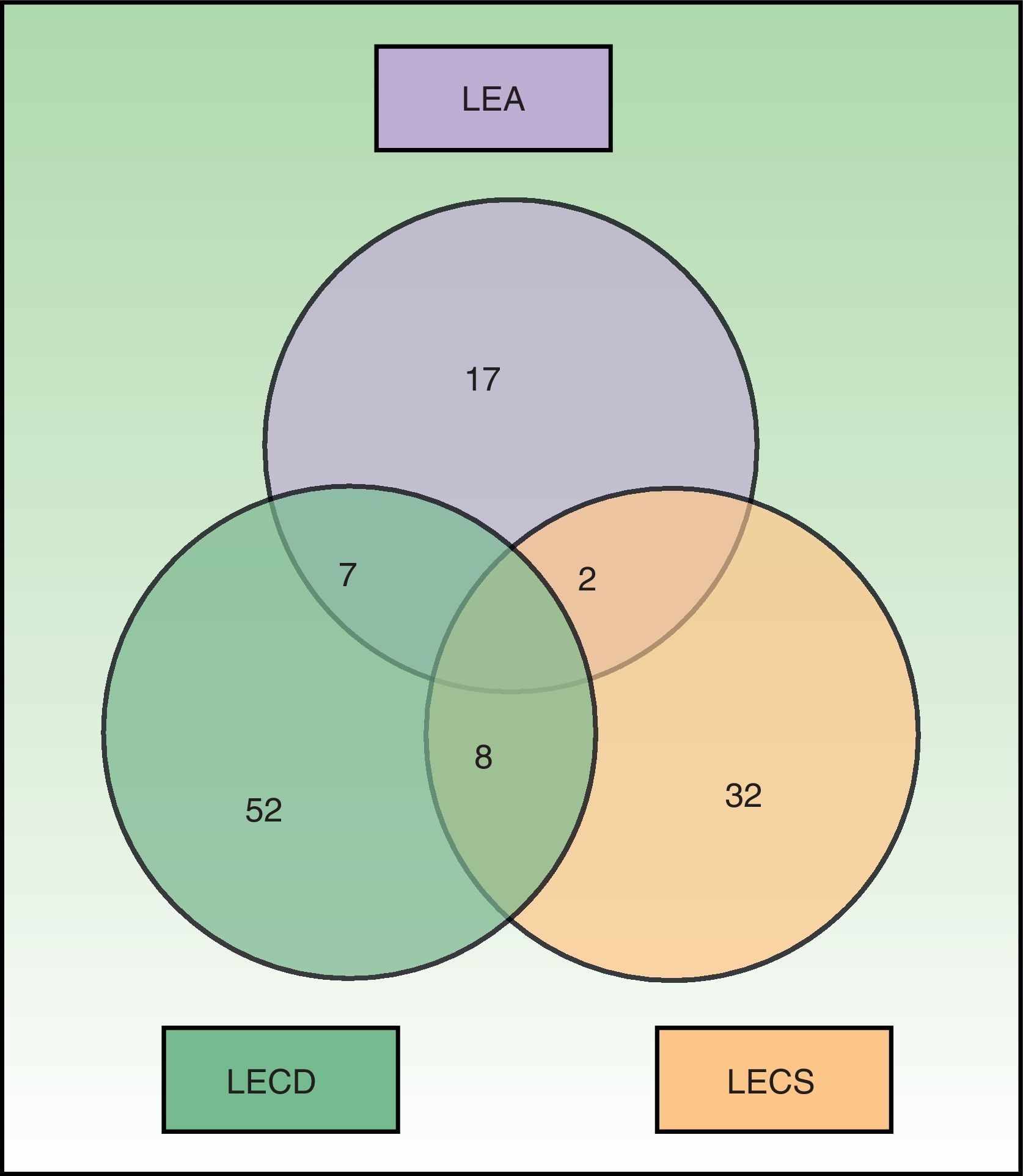
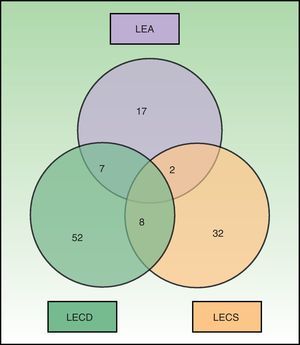
En la figura 1 se muestra la distribución de los pacientes de nuestro estudio según el tipo de LE cutáneo que presentaron. Un total de 17 pacientes presentaron más de un subtipo distinto de LEC, siendo la combinación más frecuente la presencia de LECD y LECS (8), seguida de LEA y LECD (7). Los 2 pacientes restantes presentaron lesiones de LEA y LECS. Destacar que 15 de 17 (88%) pacientes con más de un tipo de LEC recibieron tratamiento con inmunosupresores frente a 44/84 (52%) de los que presentaron un solo subtipo de LEC (p=0,006). Además, los pacientes con más de una forma de LEC presentaron de forma significativa una mayor positividad para anticuerpos asociados a formas de LES, como los anti-ADN de doble cadena, anti-Sm y anti-RNP (p=0,034).
Respecto al tratamiento sistémico que recibieron nuestros pacientes 96 (96%) fueron tratados con antipalúdicos sintéticos (hidroxicloroquina o cloroquina). Entre los efectos secundarios asociados a esta medicación destacaron: alteraciones visuales reversibles (6), intolerancia y/o gastritis (6), temblor (2), alopecia difusa no cicatricial (3) y pigmentación ungueal (1). La talidomida fue utilizada en 13 pacientes, 4 de los cuales (31%) desarrollaron una neuropatía periférica que obligó a su suspensión. Cincuenta y seis pacientes recibieron tratamiento con inmunosupresores.
DiscusiónLa mayoría de los estudios epidemiológicos sobre los pacientes con LE existentes en la literatura se basan en pacientes con LES, siendo escasos los trabajos sobre los diferentes subtipos de LEC4–8. Aunque la mayoría de los pacientes con LEC tienen formas indolentes desde el punto de vista sistémico, esta enfermedad les produce una importante afectación de su calidad de vida, ya que habitualmente las lesiones se localizan en la cara y las formas crónicas pueden originar cicatrices irreversibles. Además, hasta el 28% de los pacientes con LECD son susceptibles de desarrollar LES9.
No existe en la literatura una definición consensuada de LEC. Este término se utiliza indistintamente como enfermedad cutánea primaria independiente y como descripción de una serie de manifestaciones específicas de los pacientes con LES. Sontheimer fue el primer autor que propuso una clasificación de las lesiones cutáneas específicas y no específicas del LE6. Además, en 1979 propuso el término de «LE subagudo» como un subtipo de LEC distinto de las formas crónicas cicatriciales, caracterizado por lesiones anulares o psoriasiformes en áreas fotoexpuestas, ausencia de clínica sistémica y presencia de anticuerpos circulantes anti-Ro/SSA5,6. Además, esta forma subaguda parecía tener una predisposición por mujeres jóvenes, con un pico de incidencia en la cuarta década de la vida7. Desde entonces solamente se ha propuesto la descripción de un nuevo subtipo de LEC, el LE túmido10. Sin embargo, esta entidad parece estar todavía por definir y no es aceptada de forma unánime en la literatura internacional11.
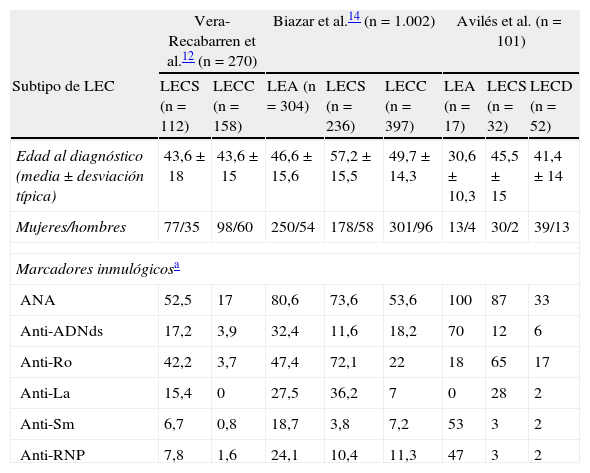
Son pocos los estudios epidemiológicos sobre LEC realizados en nuestro país. En la tabla 2 se muestran de forma comparativa los hallazgos epidemiológicos más significativos de nuestra serie respecto a otros trabajos similares publicados en la literatura12–14. Sin embargo, existen diferencias importantes entre nuestra serie y los otros trabajos respecto a los pacientes incluidos en el estudio. Por ejemplo, en nuestra serie no se incluyen algunas formas menos frecuentes de LEC como el LE túmido o el LE paniculitis. Por otra parte, Biazar et al.14 incluyen pacientes de 13 países europeos diferentes, lo que puede influir en las diferencias obtenidas entre ambos trabajos. Finalmente, aunque los pacientes analizados por Vera-Recabarren et al.12,13 son españoles, estos autores analizaron de forma comparativa las características clínicas e inmunológicas de los pacientes con LECD frente a las del LECS12, sin incluir pacientes con LEA. A pesar de todas estas circunstancias los resultados obtenidos en nuestro trabajo son muy similares a los obtenidos por el resto de autores, especialmente a nivel epidemiológico. No obstante, encontramos algunas diferencias significativas, como la menor edad de diagnóstico y la gran proporción de anticuerpos anti-ADN de doble cadena positivos en nuestros pacientes con LEA frente a los de Biazar et al.14.
Comparativa de las características epidemiológicas e inmunológicas de los pacientes de nuestra serie respecto a otras similares (resultados en porcentajes)
| Vera-Recabarren et al.12 (n=270) | Biazar et al.14 (n=1.002) | Avilés et al. (n=101) | ||||||
| Subtipo de LEC | LECS (n=112) | LECC (n=158) | LEA (n=304) | LECS (n=236) | LECC (n=397) | LEA (n=17) | LECS (n=32) | LECD (n=52) |
| Edad al diagnóstico (media±desviación típica) | 43,6±18 | 43,6±15 | 46,6±15,6 | 57,2±15,5 | 49,7±14,3 | 30,6±10,3 | 45,5±15 | 41,4±14 |
| Mujeres/hombres | 77/35 | 98/60 | 250/54 | 178/58 | 301/96 | 13/4 | 30/2 | 39/13 |
| Marcadores inmulógicosa | ||||||||
| ANA | 52,5 | 17 | 80,6 | 73,6 | 53,6 | 100 | 87 | 33 |
| Anti-ADNds | 17,2 | 3,9 | 32,4 | 11,6 | 18,2 | 70 | 12 | 6 |
| Anti-Ro | 42,2 | 3,7 | 47,4 | 72,1 | 22 | 18 | 65 | 17 |
| Anti-La | 15,4 | 0 | 27,5 | 36,2 | 7 | 0 | 28 | 2 |
| Anti-Sm | 6,7 | 0,8 | 18,7 | 3,8 | 7,2 | 53 | 3 | 2 |
| Anti-RNP | 7,8 | 1,6 | 24,1 | 10,4 | 11,3 | 47 | 3 | 2 |
ANA: anticuerpos antinucleares; Anti-ADNds: anti-ADN de doble cadena; LEA: lupus eritematoso agudo; LEC: lupus eritematoso cutáneo; LECC: lupus eritematoso cutáneo crónico; LECD: lupus eritematoso cutáneo discoide; LECS: lupus eritematoso subagudo cutáneo.
En nuestra serie 25 pacientes (17 con LEA y 8 con LECS) cumplían al menos 4 de los criterios establecidos por la American Rheumatism Association (ARA) para LES. Sin embargo, al igual que otros autores, pensamos que estos criterios no deben aplicarse a los pacientes con LEC, ya que son demasiado sensibles pero muy poco específicos15, lo que hace suponer que en muchas ocasiones se diagnostique de LES a pacientes que nunca van a desarrollar afectación sistémica atribuible al LE. Además, en estos casos se tiende a asociar erróneamente al LE cualquier sintomatología inespecífica (artralgias, cefaleas, astenia) referida por el paciente.
Por este motivo, la European Academy of Dermatology (EADV) comparó los 11 criterios propuestos por la ARA con una serie de 13 criterios adicionales en un grupo de 140 casos de LE con o sin afectación sistémica. Estos criterios adicionales incluían características histológicas como la banda lúpica, los niveles de complemento e IgG, o la presencia de lesiones anulares o papuloescamosas características del LECS16. Estos criterios adicionales fueron analizados posteriormente por otros autores, resultando ser más específicos pero menos sensibles15,17. Sin embargo, no han sido utilizados posteriormente y parecen haber sido olvidados por la comunidad científica internacional.
En conclusión, los pacientes pertenecientes a los distintos subtipos de LEC tienen unas características clínicas e inmunológicas diferenciadoras. Ante la ausencia de una definición consensuada que permita diferenciar las formas de LE cutáneas del LES, el dermatólogo tiene un papel fundamental en el correcto diagnóstico y clasificación de estos pacientes. Además, existe un grupo de pacientes con LEC que manifiestan lesiones cutáneas pertenecientes a subtipos diferentes del mismo. Estos pacientes suelen requerir tratamientos con inmunosupresores sistémicos para el correcto control de su enfermedad.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.