La sífilis es una infección de transmisión sexual (ITS) producida por el Treponema pallidum subespecie pallidum, bacteria difícil de cultivar por lo que se requieren técnicas serológicas para su diagnóstico. La aparición de nuevas pruebas treponémicas (PT) automatizadas ha supuesto un cambio en el algoritmo diagnóstico de la sífilis, el cual tradicionalmente se iniciaba con una prueba no treponémica (PNT). Presentamos 15 casos de sífilis primarias detectadas gracias a la utilización de las nuevas PT automatizadas y realizamos una revisión de las técnicas microbiológicas en el diagnóstico de la sífilis precoz.
Material y métodosSe recogieron todos los casos de sífilis diagnosticados en nuestro servicio desde enero de 2013 hasta septiembre de 2018. Se seleccionaron los pacientes con PNT negativas, Rapid Plasma Reagin (RPR) en particular.
ResultadosDe un total de 158 pacientes diagnosticados de sífilis en este periodo, 15 presentaron PNT (RPR) negativas y de estos 15, todos excepto uno presentaron PT positivas. Catorce casos eran varones, con un rango de edad desde 22 a 60 años. Además, a 8 pacientes se les realizó reacción en cadena de la polimerasa (PCR) del exudado de la úlcera, siendo en todos ellos positiva. Los 15 pacientes fueron tratados con una dosis única de penicilina G benzatina 2,4MUI.
ConclusiónResaltamos la utilidad de las nuevas técnicas serológicas automatizadas, Chemiluminiscence Inmunoassay (CLIA) y Automated Treponema Pallidum Enzime linked Inmunoassay (EIA) y apoyamos su implantación como pruebas de screening en el diagnóstico de sífilis, dado su sensibilidad diagnóstica, su rapidez y su bajo coste.
Syphilis is a sexually transmitted infection caused by Treponema pallidum, subspecies pallidum. As these bacteria are difficult to culture, syphilis must be diagnosed by serologic testing. The introduction of automated treponemal tests has led to changes in the traditional diagnostic algorithm for syphilis, which began with a nontreponemal test. We present 15 cases of primary syphilis detected using these new tools and review the microbiologic techniques used for the diagnosis of early syphilis.
Material and methodsWe examined all cases of syphilis diagnosed in our department between January 2013 and September 2018 and selected patients with negative nontreponemal (rapid plasma reagin [RPR]) tests.
ResultsOf the 158 patients diagnosed with syphilis during the study period, 15 had a negative RPR test, and 14 of them had a positive treponemal test. Fourteen of the patients were men and ages ranged from 22 to 60 years. Polymerase chain reaction was used to detect T pallidum in the lesion exudate from 8 patients and was positive in all cases. The 15 patients were treated with a single injection of 2.4 million units of benzathine penicillin G.
ConclusionChemiluminescence immunoassays and T pallidum automated enzyme-linked immunoassays are useful in the diagnosis of early syphilis, and we believe that they should be adopted as screening tools given their diagnostic sensitivity, speed, and low cost.
La sífilis es una infección de transmisión sexual (ITS) que continúa muy presente en la actualidad. Doce millones de personas son diagnosticadas cada año representando un importante problema de salud a nivel mundial. El Treponema pallidum subespecie pallidum, agente etiológico de la sífilis, es un microorganismo difícil de cultivar, por lo que el diagnóstico está basado en técnicas serológicas sensibles para confirmar la infección1.
La mayoría de centros hospitalarios han usado durante décadas el algoritmo diagnóstico tradicional mediante la realización de una prueba no treponémica (PNT) serológica inicial como screening, generalmente el test Rapid Plasma Reargin (RPR), y solo en caso de positividad, posteriormente se realizaban pruebas treponémicas (PT) confirmatorias.
La aparición de PT automatizadas ha generado un cambio en el algoritmo diagnóstico de la sífilis utilizándose estas como screening. Basándonos en este nuevo algoritmo inverso presentamos 15 casos clínicos de sífilis primaria con PNT clásicas de screening negativas y realizamos una revisión de la literatura2.
Casos clínicosEn el presente trabajo hemos recogido todos los casos de sífilis diagnosticados en el Servicio de Dermatología del Hospital General Universitario de Valencia entre enero de 2013 hasta septiembre de 2018. Un total de 158 pacientes fueron diagnosticados de sífilis en este periodo. Quince de ellos presentaron PNT (RPR) negativas, confirmándose la sospecha inicial de sífilis gracias a la positividad en las PT. En todos los casos se realizaron diluciones seriadas para evitar un fenómeno de prozona, descartando la posibilidad de falsos negativos.
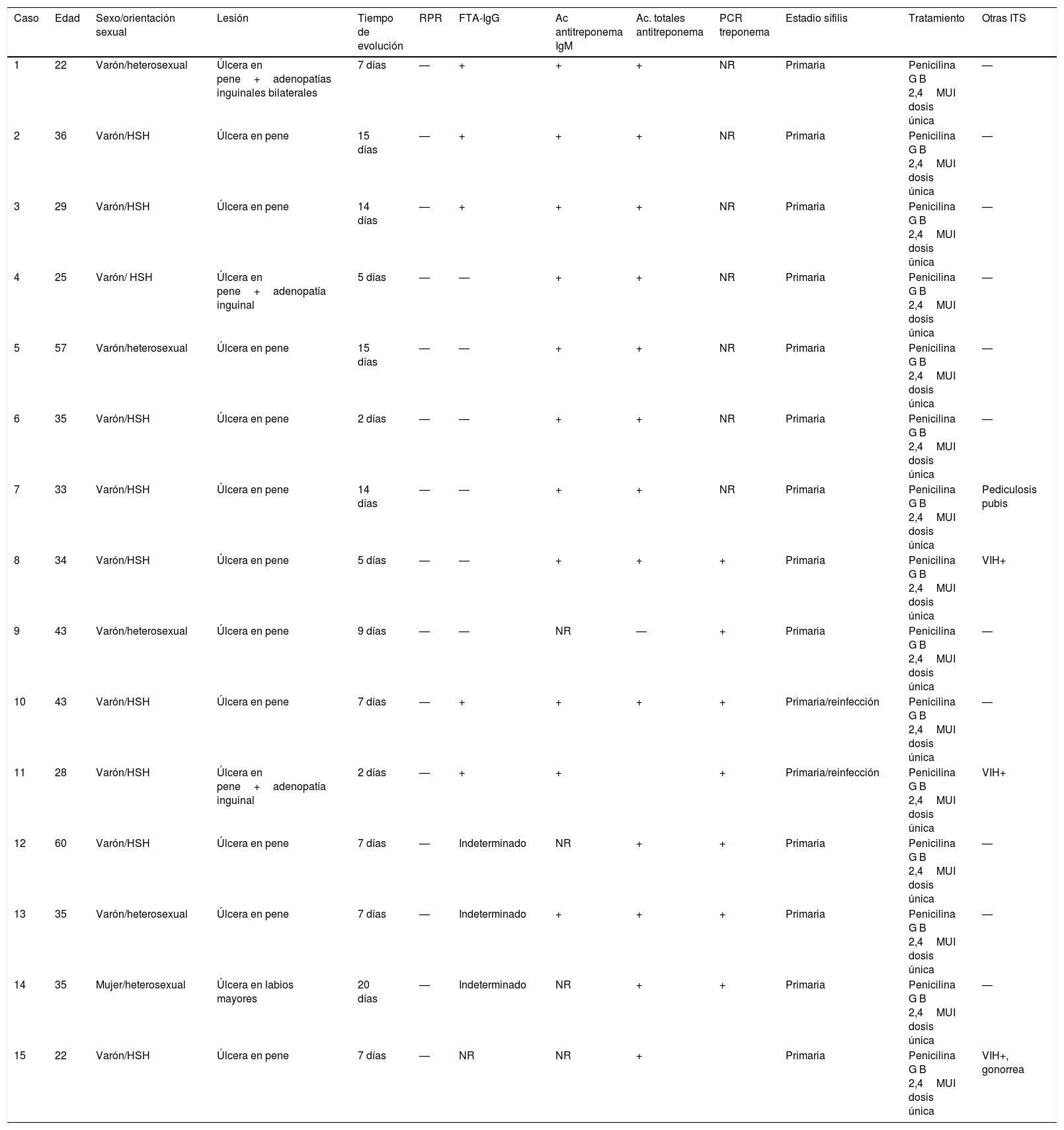
Las características clínicas y microbiológicas más relevantes de los pacientes, así como las pruebas complementarias realizadas se resumen en la tabla 1.
Características clínicas y serológicas de nuestros 15 pacientes diagnosticados de sífilis mediante PT automatizadas, todos ellos con PNT (RPR) negativas
| Caso | Edad | Sexo/orientación sexual | Lesión | Tiempo de evolución | RPR | FTA-IgG | Ac antitreponema IgM | Ac. totales antitreponema | PCR treponema | Estadio sífilis | Tratamiento | Otras ITS |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 22 | Varón/heterosexual | Úlcera en pene+adenopatías inguinales bilaterales | 7 días | — | + | + | + | NR | Primaria | Penicilina G B 2,4MUI dosis única | — |
| 2 | 36 | Varón/HSH | Úlcera en pene | 15 días | — | + | + | + | NR | Primaria | Penicilina G B 2,4MUI dosis única | — |
| 3 | 29 | Varón/HSH | Úlcera en pene | 14 días | — | + | + | + | NR | Primaria | Penicilina G B 2,4MUI dosis única | — |
| 4 | 25 | Varón/ HSH | Úlcera en pene+adenopatía inguinal | 5 días | — | — | + | + | NR | Primaria | Penicilina G B 2,4MUI dosis única | — |
| 5 | 57 | Varón/heterosexual | Úlcera en pene | 15 días | — | — | + | + | NR | Primaria | Penicilina G B 2,4MUI dosis única | — |
| 6 | 35 | Varón/HSH | Úlcera en pene | 2 días | — | — | + | + | NR | Primaria | Penicilina G B 2,4MUI dosis única | — |
| 7 | 33 | Varón/HSH | Úlcera en pene | 14 días | — | — | + | + | NR | Primaria | Penicilina G B 2,4MUI dosis única | Pediculosis pubis |
| 8 | 34 | Varón/HSH | Úlcera en pene | 5 días | — | — | + | + | + | Primaria | Penicilina G B 2,4MUI dosis única | VIH+ |
| 9 | 43 | Varón/heterosexual | Úlcera en pene | 9 días | — | — | NR | — | + | Primaria | Penicilina G B 2,4MUI dosis única | — |
| 10 | 43 | Varón/HSH | Úlcera en pene | 7 días | — | + | + | + | + | Primaria/reinfección | Penicilina G B 2,4MUI dosis única | — |
| 11 | 28 | Varón/HSH | Úlcera en pene+adenopatía inguinal | 2 días | — | + | + | + | Primaria/reinfección | Penicilina G B 2,4MUI dosis única | VIH+ | |
| 12 | 60 | Varón/HSH | Úlcera en pene | 7 días | — | Indeterminado | NR | + | + | Primaria | Penicilina G B 2,4MUI dosis única | — |
| 13 | 35 | Varón/heterosexual | Úlcera en pene | 7 días | — | Indeterminado | + | + | + | Primaria | Penicilina G B 2,4MUI dosis única | — |
| 14 | 35 | Mujer/heterosexual | Úlcera en labios mayores | 20 días | — | Indeterminado | NR | + | + | Primaria | Penicilina G B 2,4MUI dosis única | — |
| 15 | 22 | Varón/HSH | Úlcera en pene | 7 días | — | NR | NR | + | Primaria | Penicilina G B 2,4MUI dosis única | VIH+, gonorrea |
Ac: anticuerpos; CLIA: Chemiluscence Immunoassay; FTA: Fluorescent Treponemal Antibody Absorption; HSH: hombres que tienen sexo con hombres; ITS: infección de transmisión sexual; NR: no realizado; PCR: reacción en cadena de la polimerasa; PNT: prueba no treponémica; PT: prueba treponémica; RPR: Rapid Plasma Reagin; VIH: virus de la inmunodeficiencia humana.
Catorce de los 15 casos eran varones, con un rango de edad desde 22 a 60 años. Todos los pacientes reconocieron en la anamnesis la práctica de relaciones sexuales de riesgo.
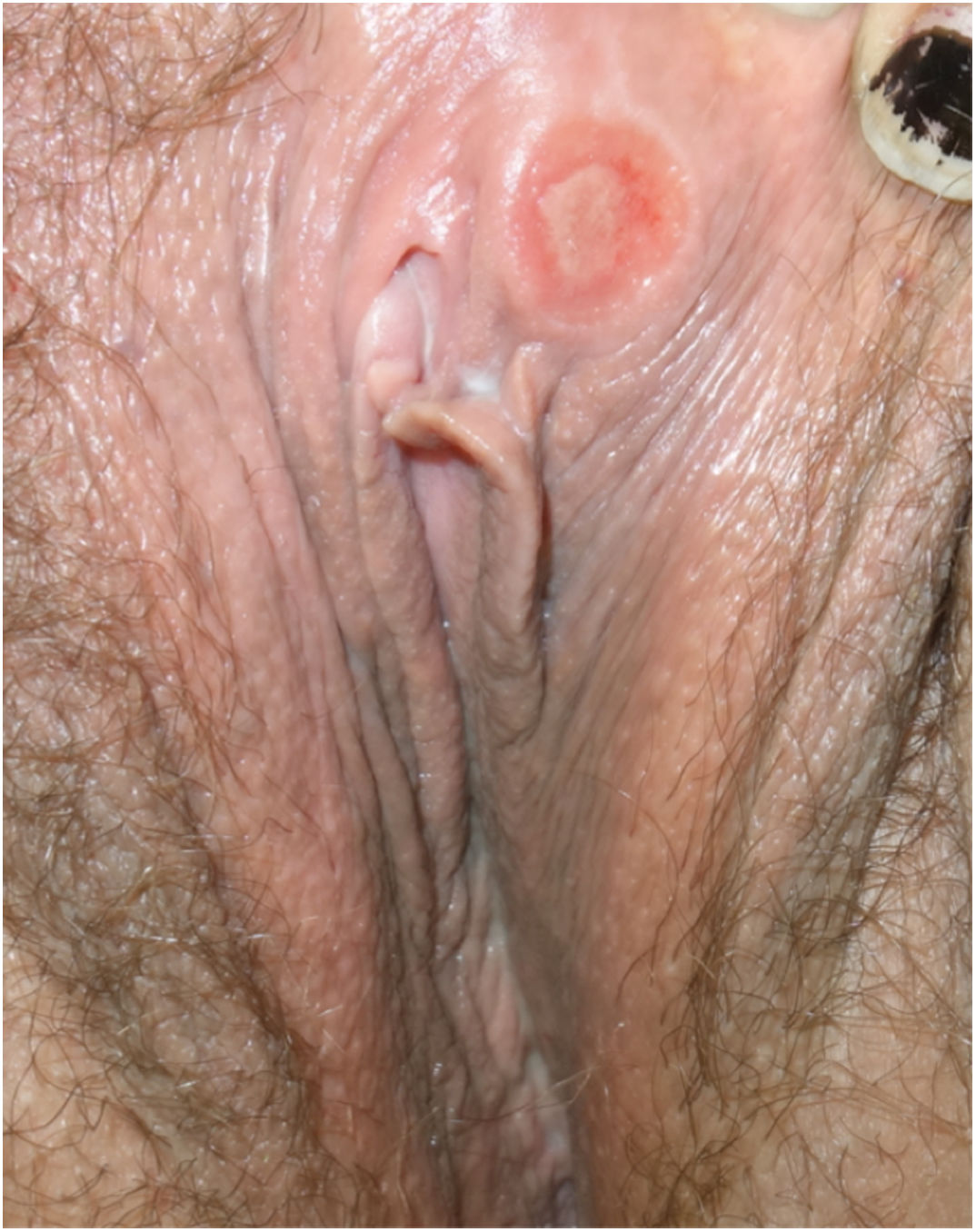
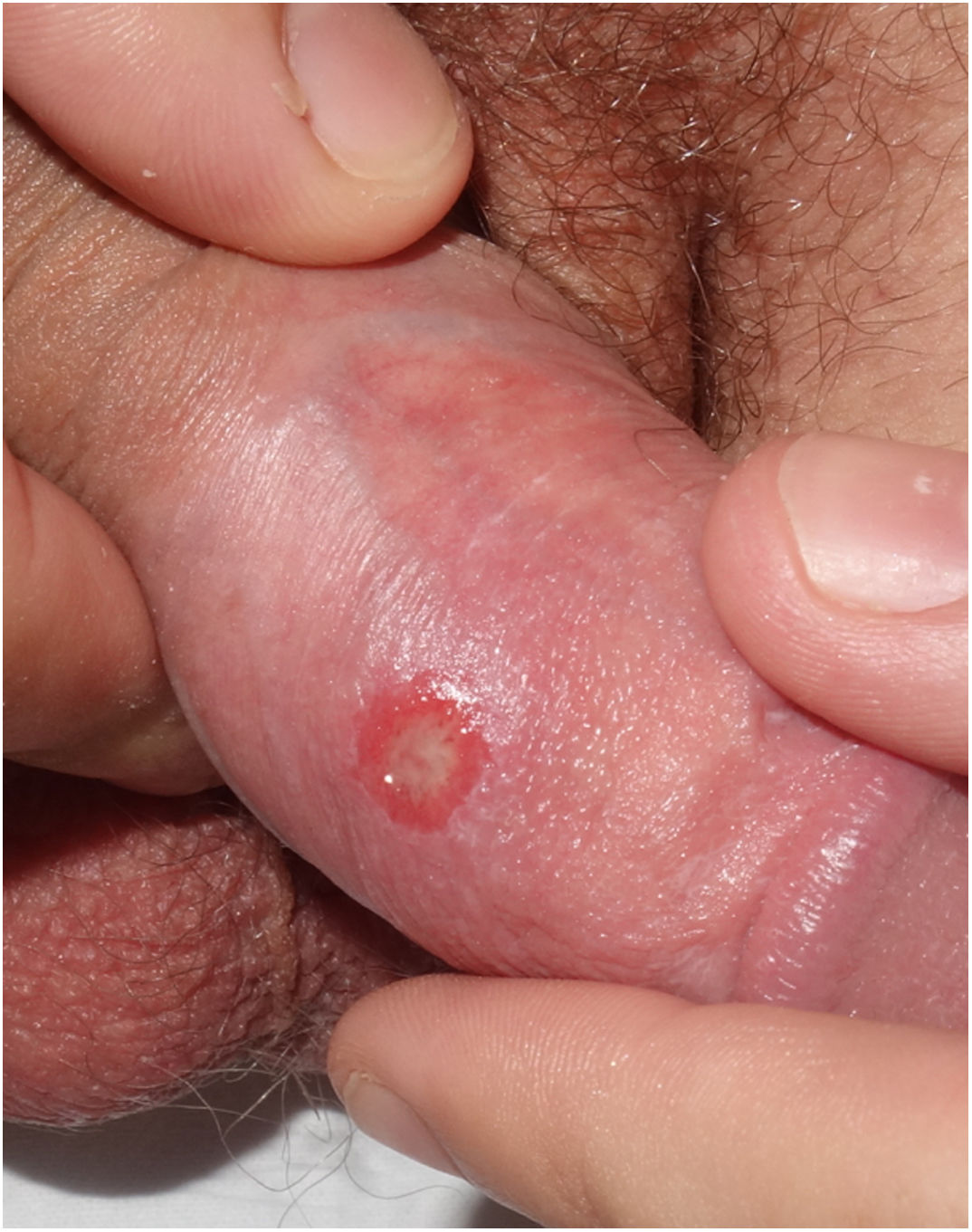
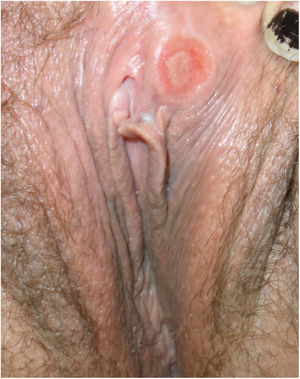
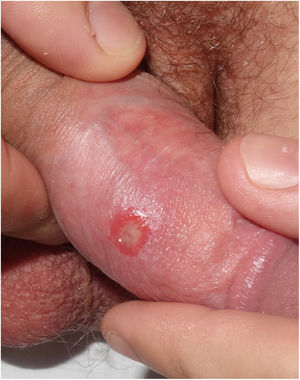
A la exploración física todos presentaban una úlcera indolora en el área genital (figs. 1 y 2). El periodo de evolución de las lesiones oscilaba entre 2 y 20 días. Tres de ellos asociaban adenopatías inguinales indoloras. Ninguno de los pacientes presentaba otras manifestaciones mucocutáneas. Todos los pacientes presentaban en la serología luética títulos de RPR negativos, sin embargo, las PT basadas en la presencia de anticuerpos totales (IgM y/o IgG) fueron positivas en todos los casos, excepto uno. A todos se les realizó despistaje de otras ITS incluyendo VHA, VHB, VHC y VIH, siendo 3 de ellos VIH previamente conocidos.
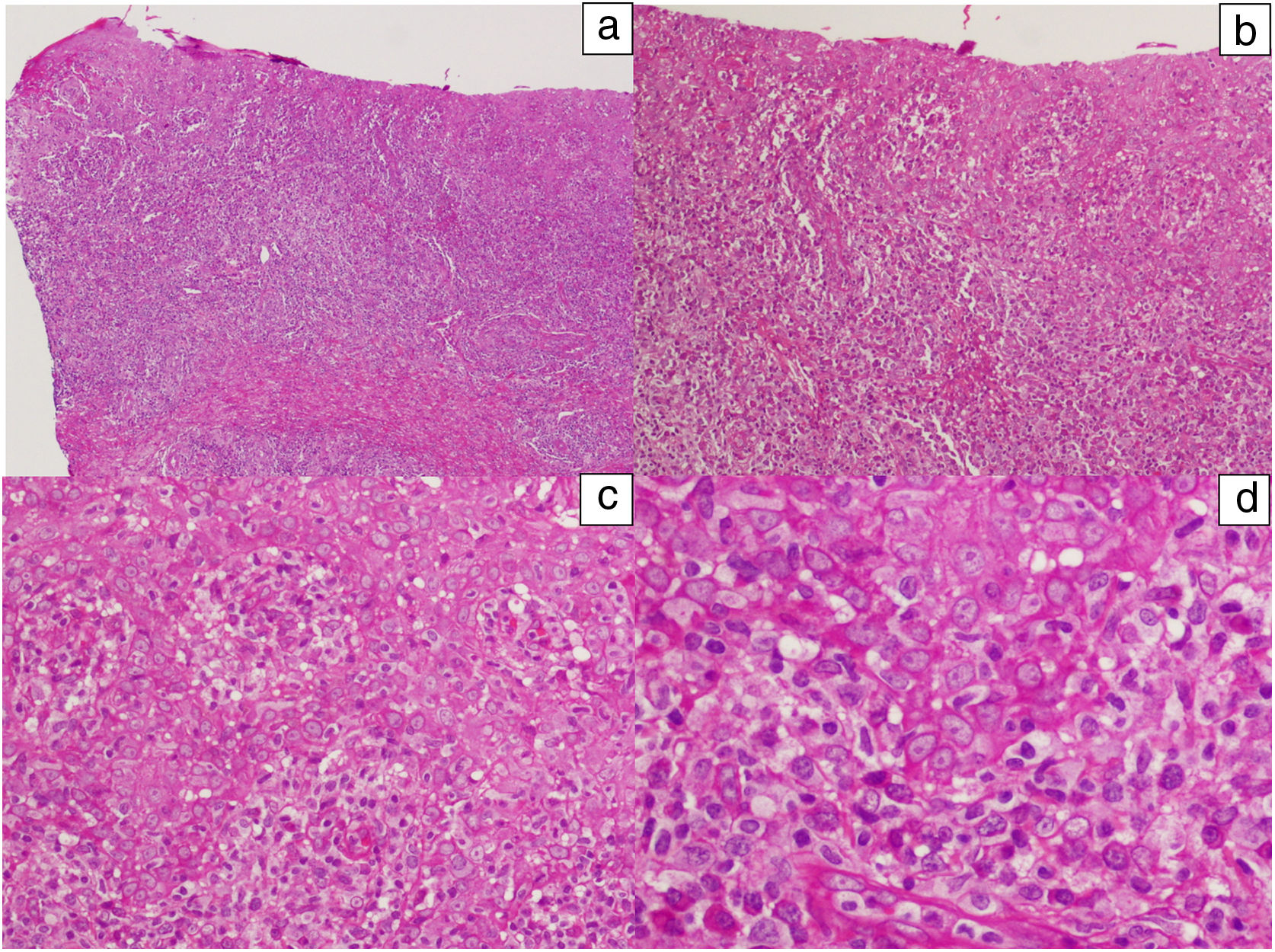
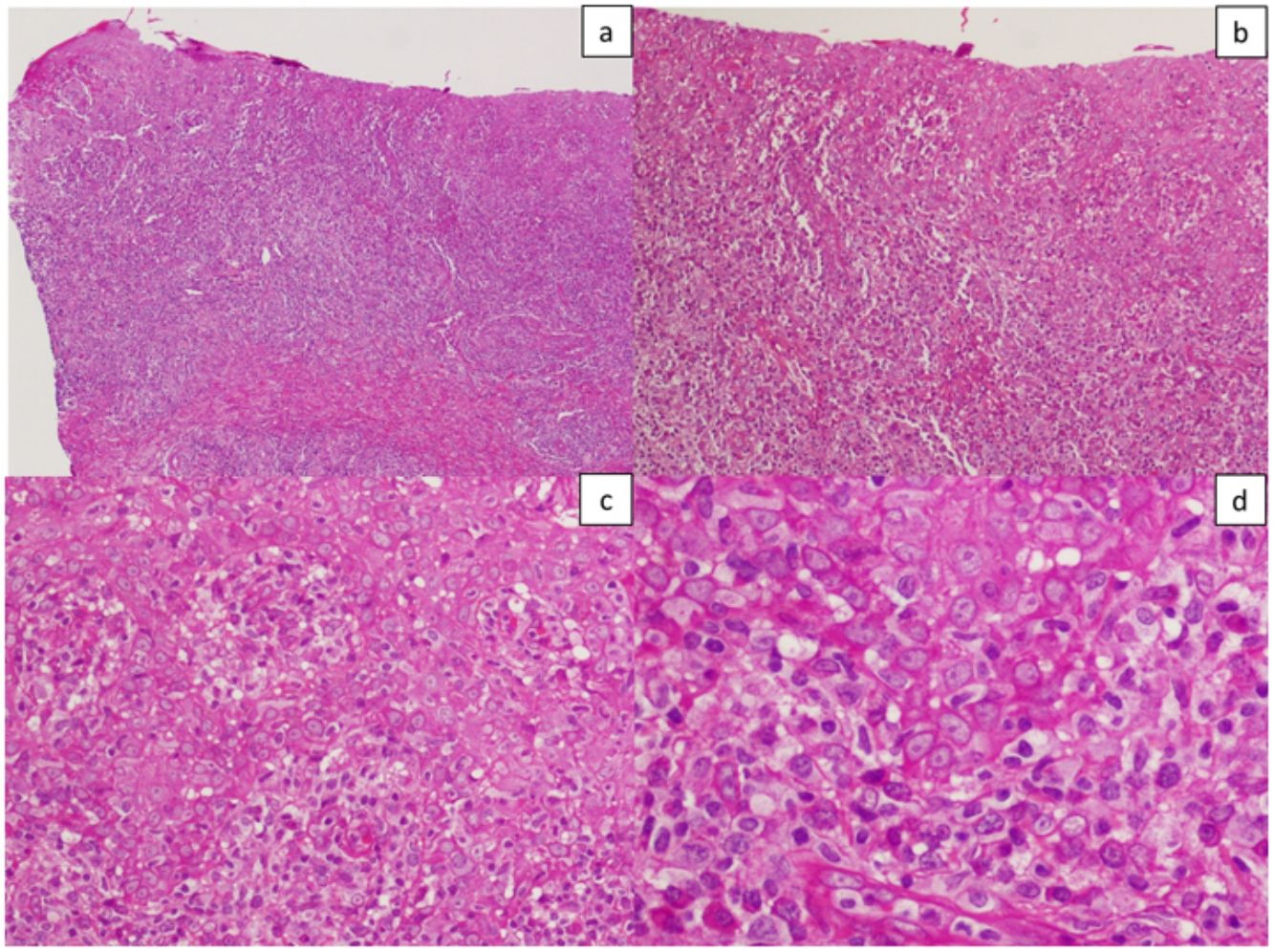
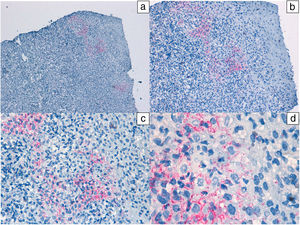
Además, a 8 pacientes se les realizó reacción en cadena de la polimerasa (PCR) para la detección del treponema del exudado de la úlcera, siendo en todos ellos positiva. En 2 de ellos nos permitió establecer el diagnóstico de reinfección. La PCR de VHS fue negativa en todos los casos estudiados. A un caso se le realizó biopsia de la lesión (figs. 3 y 4).
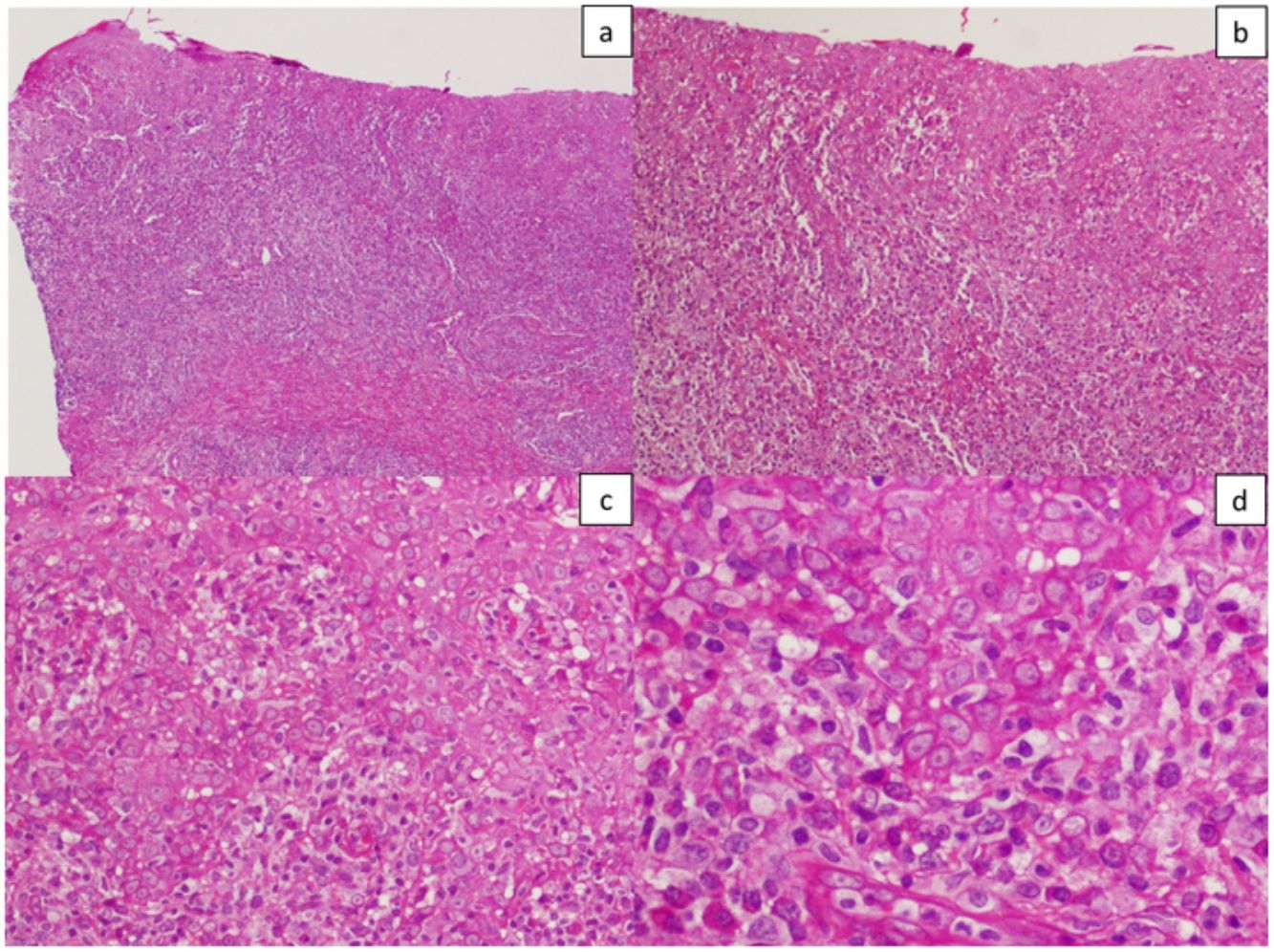
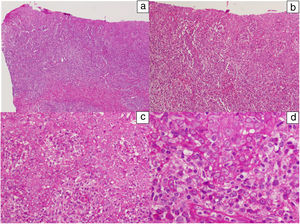
Imágenes histológicas de una lesión que muestran una moderada hiperplasia epidérmica irregular con queratinocitos pálidos y discreta espongiosis. Existe denso infiltrado inflamatorio linfoplasmocitario en banda con afectación de la unión dermo-epidérmica. Hematoxilina-eosina: a) ×10, b) ×20, c) ×40 y d) ×100.
Todos los pacientes descritos fueron diagnosticados de sífilis primaria y tratados con una dosis única de penicilina G benzatina 2,4MUI con resolución completa del cuadro clínico. De los 7 pacientes a los que se le realizó seguimiento serológico evolutivo, 4 (57%) positivizaron RPR durante los 3 primeros meses, mientras que los otros 3 (43%) permanecieron con RPR negativo.
DiscusiónLa sífilis, lejos de su desaparición, afecta a millones de personas anualmente. El dermatólogo debe actualizarse y conocer las nuevas técnicas utilizadas en el diagnóstico serológico de esta enfermedad y evitar así interpretaciones erróneas.
Tradicionalmente, el algoritmo diagnóstico de la sífilis comenzaba con la realización de PNT como RPR o Venereal Disease Research Laboratory (VDRL) realizándose solo en caso de positividad de alguna de estas, las PT específicas como confirmación.
Las PNT son útiles para detectar la existencia de infección activa por sífilis, ya que su positividad pone de manifiesto la presencia de daño tisular. Además, permiten determinar la posibilidad de reinfección en pacientes con sífilis pasada, así como evaluar la efectividad y la respuesta clínica al tratamiento. El resultado cuantitativo de estas pruebas aumenta en la infección temprana, se estabiliza en la etapa secundaria y disminuye paulatinamente con el tiempo, incluso en ausencia de tratamiento. Las guías clínicas aconsejan un seguimiento con la misma PNT, ya sea RPR o VDRL para evitar variaciones cuantitativas en los resultados. La seroconversión de estas pruebas ocurre normalmente en los primeros 21 días tras la exposición, pero pueden positivizar hasta 6 semanas después de la infección retrasando con ello el diagnóstico. La ventaja de las PNT es que son baratas y fáciles de realizar. La principal limitación es la posibilidad de numerosas causas de falsos positivos: infecciones virales, embarazo, neoplasias malignas, enfermedades autoinmunes, edad avanzada, etc.3.
Las PT o específicas son las más utilizadas para confirmar el diagnóstico de sífilis en pacientes con un RPR o VDRL positivo, así como para descartar falsos positivos en las PNT. Las PT clásicas incluyen: Fluorescent Treponemal Antibody Absorption (FTA-ABS), Treponema pallidum Particle Agglutination (TPPA) y Treponema pallidum Haemagglutination (TPHA). Estas técnicas tienen el inconveniente de requerir personal experto en su realización y en su interpretación. Las PT detectan de forma exclusivamente cualitativa la presencia de anticuerpos tanto IgG como IgM dirigidos específicamente contra componentes de T. pallidum, utilizando antígenos recombinantes4–6. El principal inconveniente de las PT es que los resultados cuantitativos no se correlacionan bien con la actividad de la enfermedad, ni permiten distinguir entre sífilis tratada y activa, ya que suelen permanecer reactivas de por vida en pacientes infectados con sífilis pese a un tratamiento adecuado3–5. La ventaja fundamental de las PT además de su elevada sensibilidad y especificidad, es la precocidad con la que se positivizan en el curso de la enfermedad. Los anticuerpos antitreponémicos IgM e IgG pueden ser detectables a los 2 días del inicio del cuadro clínico, es decir, entre 2 y 4 semanas tras adquirir la infección5,6.
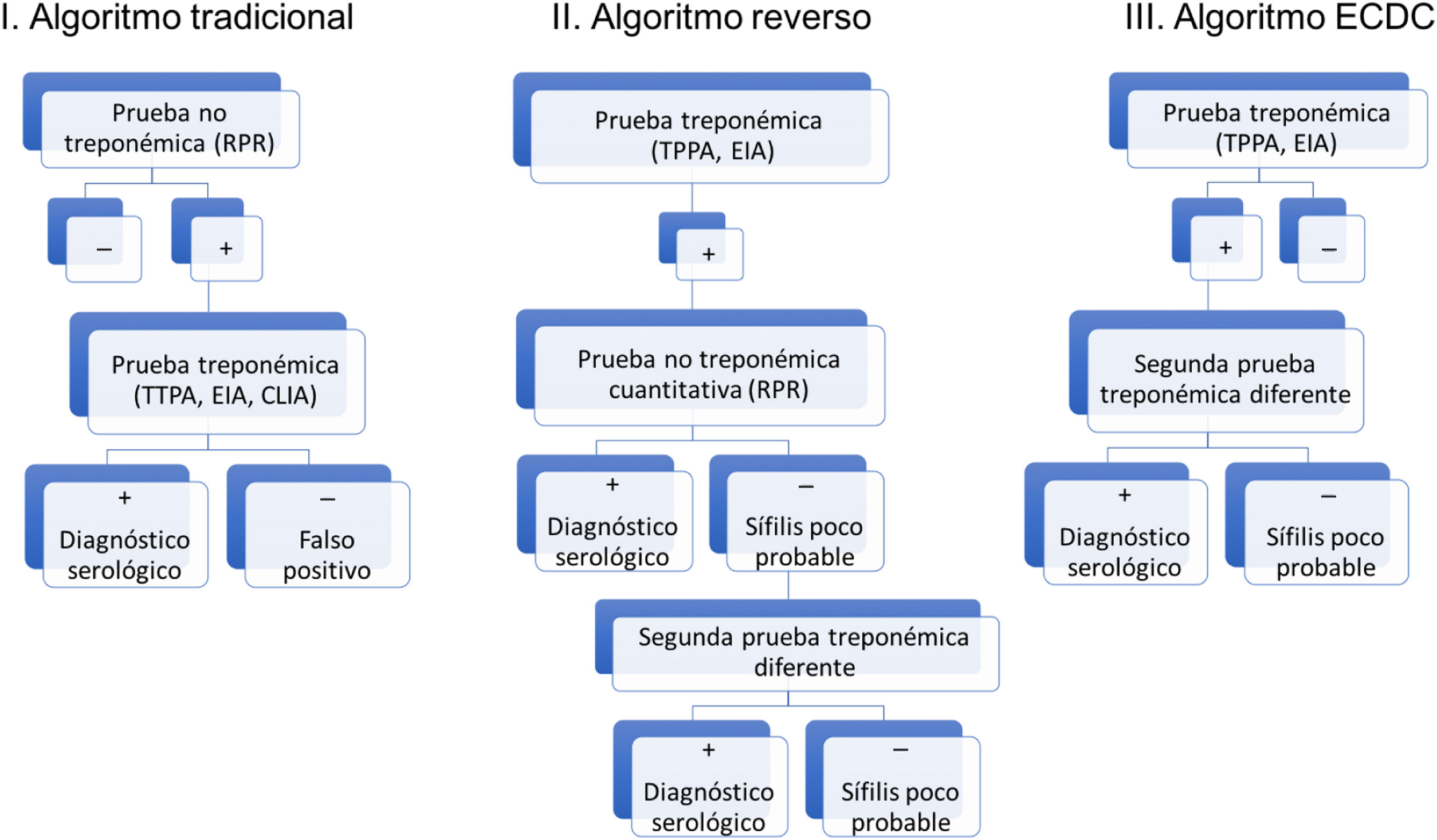
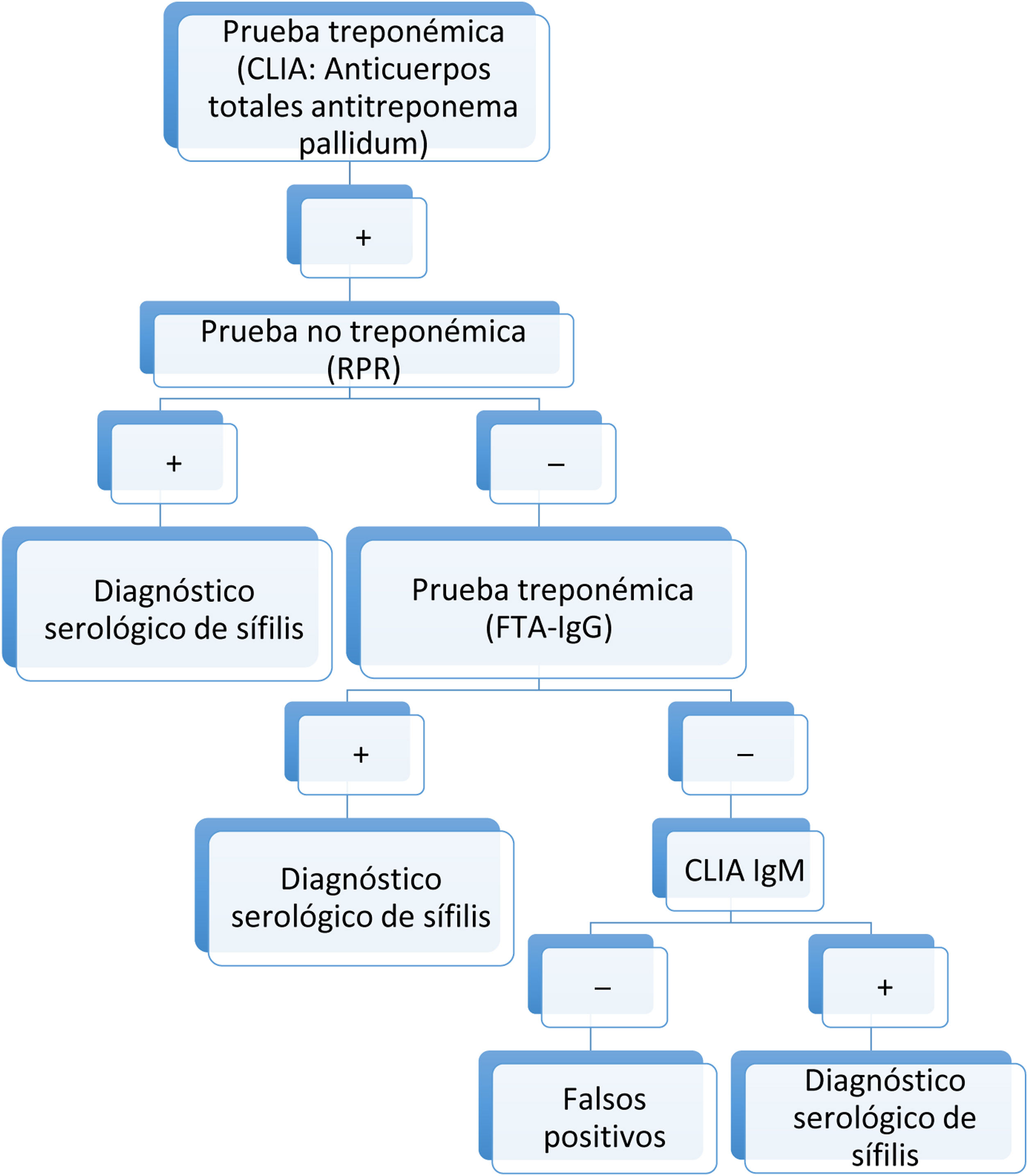
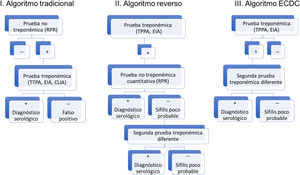
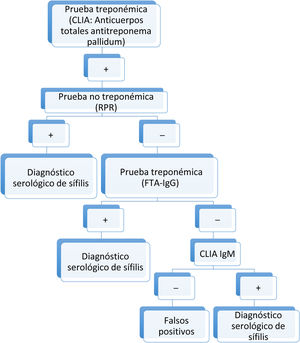
En la actualidad, la aparición de las nuevas PT automatizadas, con elevada sensibilidad y mayor rapidez de realización, obliga a considerarlas como herramientas de cribado o screening especialmente útiles. Destacan por su mayor uso las Automated Treponema pallidum Enzime-linked Inmunoassay (EIA) y/o Chemiluminiscence Inmunoassay (CLIA). Todo ello ha provocado que el algoritmo diagnóstico tradicional esté siendo reemplazado por otros, como el algoritmo inverso o el algoritmo propuesto por la European Centre for Disease Prevention and Control (ECDC), similares al algoritmo utilizado en nuestro hospital (figs. 5 y 6)2.
Algoritmos diagnósticos de sífilis (tradicional, reverso y el propuesto por la ECDC).
Fuente: tomado de Man-Li et al.2.
Estos nuevos algoritmos comienzan con la realización de una PT (TPPA, EIA, CLIA). Posteriormente, se realiza una PNT cuantitativa (RPR fundamentalmente). En el caso de que la PNT sea negativa, se realiza una segunda PT distinta a la utilizada previamente como prueba de screening6.
El FTA-ABS se consideraba hasta ahora el método más específico para confirmar la presencia de anticuerpos, pero las nuevas técnicas automatizadas, que también permiten la medición de anticuerpos específicos frente a Treponema pallidum de tipo IgM o IgG, alcanzan mayores valores de sensibilidad y especificidad. Estas técnicas evitan, además, el error de subjetividad del observador, inherente a la técnica de fluorescencia microscópica en la que se basa el FTA-ABS3.
La detección de anticuerpos de tipo IgM anti-Treponema pallidum (TP-IgM) es una herramienta importante para el diagnóstico de la sífilis precoz, al ser el marcador que aparece más tempranamente en una primoinfección. Las pruebas TP-IgM detectan anticuerpos específicos frente a lipoproteínas de la membrana externa de Treponema pallidum, como son Tp15 (15kDa), Tp17 (17kDa), Tp47 (47kDa) y Tp42 (42kDa), antígenos altamente inmunogénicos y considerados principales candidatos diana para el diagnóstico. La detección de TP-IgM está fuertemente relacionada con la eficacia del tratamiento, ya que disminuye rápidamente sus concentraciones tras un tratamiento eficaz o puede ser detectada durante semanas si no se administra tratamiento. Sin embargo, es controvertida su utilidad en los casos de reinfección, debido a que un resultado negativo no permite excluir el diagnóstico de sífilis activa1,7. Recientemente Pastuszcak et al. otorgan relevancia a estos anticuerpos TP-IgM en las personas infectadas por VIH, al presentar estos pacientes con mayor frecuencia concentraciones detectables de TP-IgM durante la etapa de sífilis temprana que las personas sin coinfección por VIH1.
Actualmente, aunque el diagnóstico de sífilis continúa basándose en las pruebas serológicas, las nuevas técnicas de PCR realizadas sobre exudado de úlceras en pacientes con sospecha de sífilis primaria, especialmente en aquellos con serologías negativas, son una herramienta de apoyo para el dermatólogo ya que permiten establecer un diagnóstico precoz y son fáciles de realizar.
Como conclusión, resaltar la utilidad de las nuevas técnicas serológicas automatizadas (CLIA, EIA) y apoyar su implantación como pruebas de screening en el diagnóstico de la sífilis, dado su sensibilidad diagnóstica, su rapidez y su bajo coste. Destacar la importancia de conocer, especialmente por parte del dermatólogo, los notables avances en las pruebas diagnósticas y el cambio producido en el algoritmo diagnóstico de la sífilis. La presencia de un PNT negativa inicial como se realizaba en el algoritmo tradicional puede implicar no diagnosticar casos de sífilis precoces como los 15 casos presentados, con las potenciales complicaciones que ello supone para el paciente, así como la perpetuación de la cadena epidemiológica8-12.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.