El aumento del número de pacientes diabéticos que usan sensores de glucosa ha dado lugar a la detección creciente de reacciones locales cutáneas por estos dispositivos. Estos pacientes son valorados tanto por dermatólogos, endocrinos como por pediatras. No todos los hospitales disponen de unidades de inmunoalergia cutánea, de modo que el especialista debería conocer las peculiaridades de esta nueva «epidemia» de dermatitis de contacto. En los últimos años se han publicado numerosos artículos con relación a las reacciones cutáneas tras el uso de sensores de glucemia.
El primer sensor comercializado (en su momento no financiado) fue FreeStyle Libre® (Abbot Laboratories). La posterior financiación del dispositivo provocó un aumento considerable en el uso del mismo en los pacientes con diabetes mellitus (DM) tipo 1. Este dispositivo cambió la vida a muchos de los pacientes con DM, con un mejor control de la glucemia, permitiendo una vida prácticamente normal tanto en el ámbito social, como deportivo. Sin embargo, las reacciones inflamatorias cutáneas en el lugar de aplicación no han pasado desapercibidas. Se ha estimado una prevalencia entre el 3,81 y el 8,4%2. El sensor de glucemia FreeStyle Libre® se mantiene en oclusión durante 14 días, y esto implica 2 importantes matices. El primero, el largo periodo de oclusión que mantiene el sensor y, en segundo lugar, la necesidad de un material que permita que el dispositivo soporte tantos días aplicados. Aquí es donde entra en juego el alérgeno más importante hasta la fecha, el isobornyl acrilato (IBOA; CAS 5888-33-5). Se han publicado múltiples artículos demostrando que IBOA es el principal culpable de las dermatitis de contacto alérgicas al sensor FreeStyle Libre®3. El 83,3% de los pacientes pediátricos que fueron estudiados por reacciones cutáneas al dispositivo mostraron una reacción positiva a IBOA4. Algunos autores han propuesto cambiar el sensor de glucemia a Eversense® (Roche)5 o Dexcom® (Medtronic)6 para solucionar las reacciones cutáneas. Sin embargo, debemos conocer los principales «problemas» de esta propuesta. En primer lugar, hablamos de sensores de glucosa no financiados en España, hasta la fecha de hoy, y que realmente son caros. Como ejemplo, Dexcom G5® cuesta en torno a 200€ cada 7 días, que es cuando precisa cambiar el sensor, y esto no está al alcance de todos los pacientes. En segundo lugar, el uso de estos dispositivos no está exento de reacciones cutáneas, inicialmente irritativas, aunque por el momento se desconoce si contienen algún alérgeno potencialmente sensibilizante. Sin embargo, recientemente he recibido información por parte de los pacientes que atiendo en mi consulta de eczemas (diagnosticados de dermatitis de contacto a IBOA), comentándome que han recibido una nueva versión del sensor de glucosa FreeStyle Libre®. La tolerancia del dispositivo ha sido buena durante los primeros 14 días, sospechando que han modificado la composición del adhesivo, eliminando el IBOA, dado que estos pacientes no toleraban el sensor más de 48h por la dermatitis de contacto alérgica. Recientemente se ha publicado un artículo interesante por Oppel et al.7, donde han analizado el nuevo sensor FreeStyle Libre 2®, libre de IBOA. Entre los alérgenos que pueden asociar poder sensibilizante, el 2,6-Di-tert-butyl-4-cresol (BHT) forma parte del nuevo adhesivo y, por tanto, debería ser incluido en la serie específica de alérgenos que parchearemos en aquellos pacientes que presenten dermatitis de contacto tras el uso con FreeStyle Libre 2®.
Otros alérgenos relacionados con el uso de sensores de glucosa son la colofonia y el Abitol®8, la mezcla de lactonas sesquiterpénicas9, y la N,N-dimetilacrilamida10. La N,N-dimetilacrilamida se ha demostrado en la composición del adhesivo del FreeStyle Libre®, y después del IBOA, se ha considerado el segundo alérgeno relacionado con la dermatitis de contacto a este dispositivo. Actualmente la N,N-dimetilacrilamida no está disponible de forma comercial para poder parchearlo, pero posiblemente en un futuro se comercialice para disponer del mismo, formando parte del grupo de alérgenos a estudiar en los pacientes con dermatitis de contacto a sensores de glucosa. La N,N-dimetilacrilamida puede obtenerse mediante la compra directa en Sigma-Aldrich, que precisa prepararlo en el laboratorio (o la farmacia hospitalaria) en un vehículo adecuado, como la vaselina. Es importante tener en cuenta que viene asociado a otra sustancia, la hidroquinona, motivo por el que cuando se estudie este alérgeno, deberá parchearse de manera individual la hidroquinona para evitar errores diagnósticos.
El hecho de que algunos pacientes sensibilizados a IBOA muestren reacciones positivas a la mezcla de lactonas sesquiterpénicas podría explicarse por el hecho de que la isomerización de alfa-pineno a canfeno, y asociado a un grupo de metileno, un hidrógeno y 2 dioxígenos forman la estructura del IBOA.
Además de los sensores de glucosa, otros dispositivos médicos relacionados directamente con estos son las bombas de insulina11. Estos últimos también pueden provocar dermatitis de contacto alérgicas, cuyos alérgenos IBOA, N,N-dimetilacrilato y 2-etil-cianoacrilato, son los principales culpables.
Es evidente que los pacientes que utilizan sensores de glucosa precisan un cuidado especial de la piel donde aplican el dispositivo, en este sentido se han publicado casos utilizando diversos materiales con función barrera como los parches hidrocoloides12 o apósitos de Tegaderm™ advance13. Estos pueden funcionar en algunos pacientes, aunque desde mi experiencia, no es la solución a largo plazo.
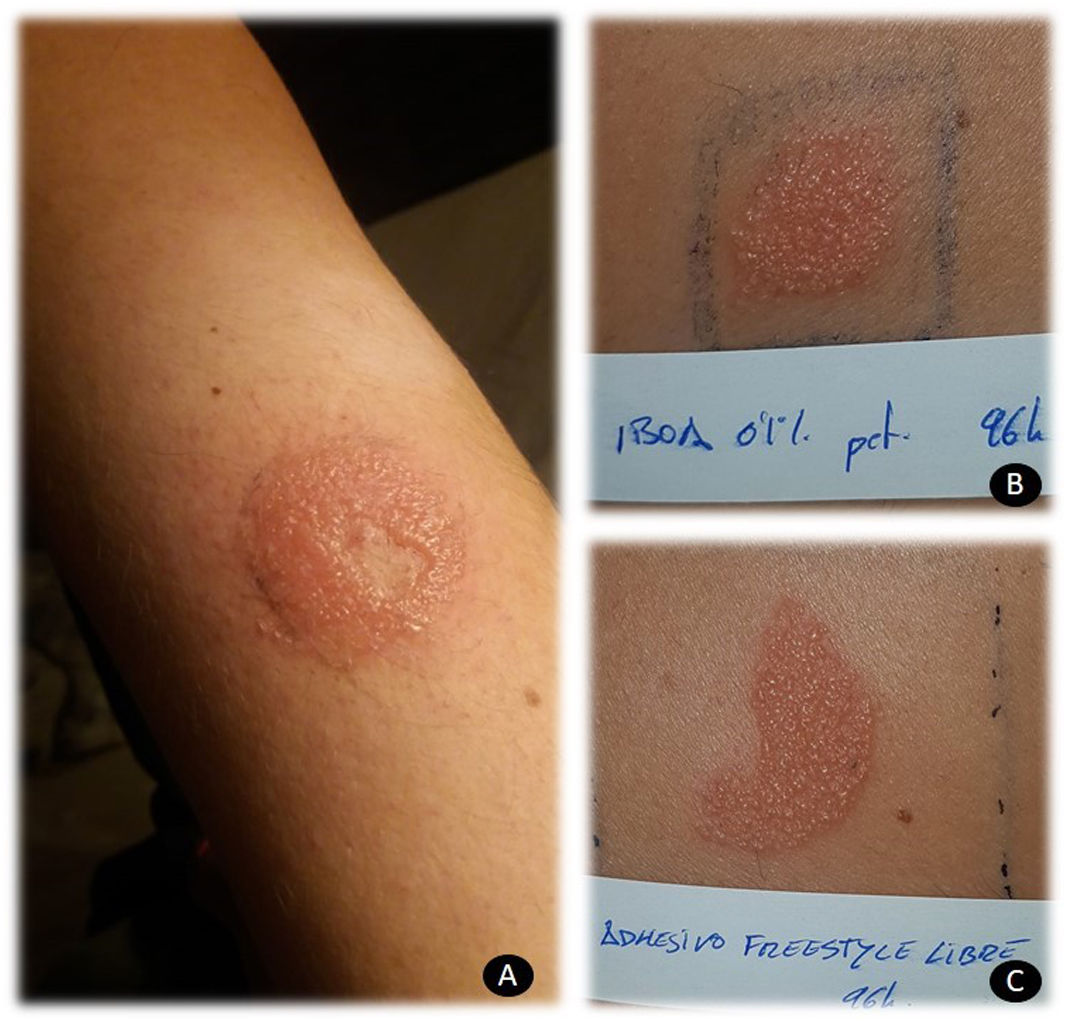
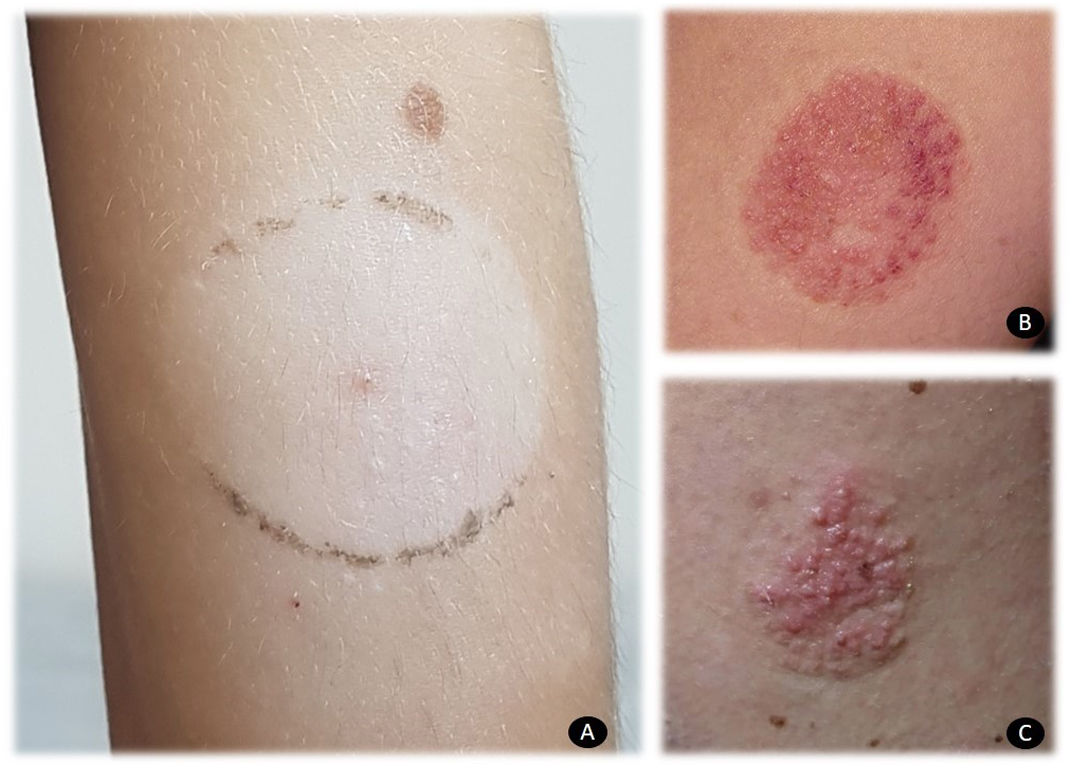
La realización de pruebas epicutáneas es crucial para demostrar en estos pacientes la dermatitis alérgica de contacto. El uso del adhesivo tal cual, así como testar el IBOA al 0,1% vaselina (alérgeno comercializado por Chemotechnique Diagnostics) permiten identificar correctamente a los pacientes que presentan una verdadera dermatitis de contacto alérgica. Las reacciones locales observadas suelen ser vesiculosas y fuertes (fig. 1). Un dato interesante a tener en cuenta es que IBOA no parece tener reacciones cruzadas con otros acrilatos. En mi departamento, todos los pacientes fueron estudiados con la serie de acrilatos sin mostrar reacción positiva a ninguno de ellos, salvo al IBOA. Clínicamente las dermatitis de contacto a los sensores de glucosa pueden presentarse en forma de leucodermias adquiridas (fig. 2A), que han sido publicadas en la literatura14, reacciones con áreas purpúricas (fig. 2B) y reacciones vesiculo-papulosas (fig. 2C).
El desarrollo de nuevos dispositivos para el control de la glucemia es fundamental para mejorar la calidad de vida de los pacientes con DM. El desarrollo de adhesivos con menor potencial de sensibilización será clave para evitar la aparición de dermatitis de contacto alérgica. En este sentido, pienso que evitar oclusiones largas (como los 14 días de FreeStyle Libre®) podría jugar un papel importante para evitar sensibilizaciones, aunque esto no ha sido demostrado.
El futuro parece prometedor, dado que nuevos dispositivos no invasivos podrán sustituir los sensores de glucosa actuales. Entre ellos GlucoWise™ (Medical Expo), que se aplica en el dedo y mediante radiofrecuencias de 65Hz detecta los niveles de glucosa. Senseonics Eversense® (Senseonics, Inc) es un dispositivo invasivo subcutáneo que dura 90 días y que será otra de las opciones futuras. Ambos modelos podrían ser la solución a aquellos pacientes con dermatitis alérgica de contacto causada por los sensores de glucosa actuales. Sin embargo, y siendo realistas, el alto precio de estos dispositivos, que probablemente no van a estar financiados, va a limitar el acceso de los pacientes a estos modernos sensores de glucosa.
Por el momento, y en mi opinión, dado el aumento progresivo de casos, todos los servicios de dermatología que sean referentes para el estudio de pacientes con dermatitis de contacto, entre ellos aquellos relacionados con dispositivos médicos utilizados en la DM, deberían disponer de los alérgenos más frecuentes, tanto el IBOA, Abitol™, la serie específica de cianoacrilatos y, en el mejor de los casos, la N,N-dimetilacrilamida (que puede comprarse a través de la plataforma de Sigma-Aldrich), aunque precise su preparado en el laboratorio o farmacia hospitalaria. El estudio minucioso de nuestros pacientes con sospecha de dermatitis de contacto implica poder detectar aquellos alérgenos responsables del problema, y para ello es obligatorio disponer de los comentados a lo largo del artículo. En situaciones especiales, trabajando conjuntamente con los departamentos de endocrinología o pediatría, un informe clínico detallado por nuestra parte puede permitir al paciente solicitar un cambio de sensor (a uno no financiado) sin que deba asumir el gasto del mismo.