Una mujer sana de 33 años de edad, enfermera, y con fototipo IV de Fitzpatrick, acudió con historia de piercing realizado en el ala nasal izquierda en 2019, refiriendo múltiples traumatismos locales en las actividades diarias, tales como adhesión accidental del piercing a la vestimenta o a la toalla del baño. En enero de 2021, apareció una pápula en la misma región. La paciente trató repetidamente de eliminar dicha lesión con una aguja pequeña, ocasionando sangrado local y crecimiento progresivo del tumor. No se describieron otras lesiones ni síntomas constitucionales.
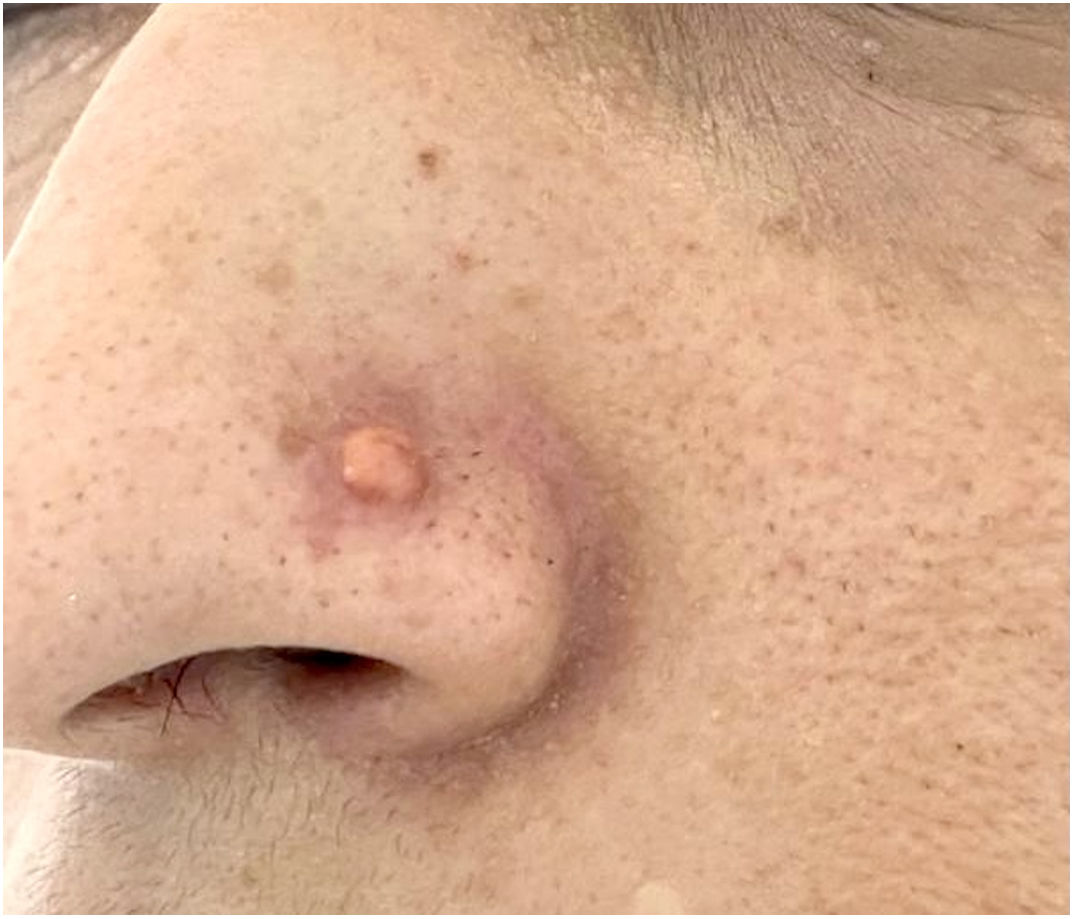
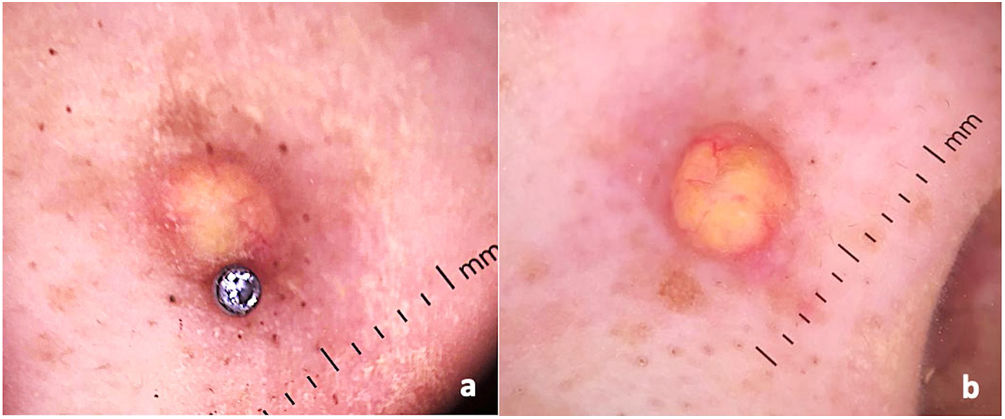
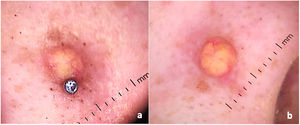
El examen dermatológico reveló un nódulo pequeño eritematoso de color marrón, de 1,5cm de diámetro, similar a un queloide adyacente al piercing nasal (fig. 1). No se identificaron otras lesiones. El análisis dermatoscópico indicó una zona central de color amarillo-naranja rodeada de un borde eritematoso periférico con telangiectasias lineales finas, sugestivas de xantogranuloma (fig. 2a y b).
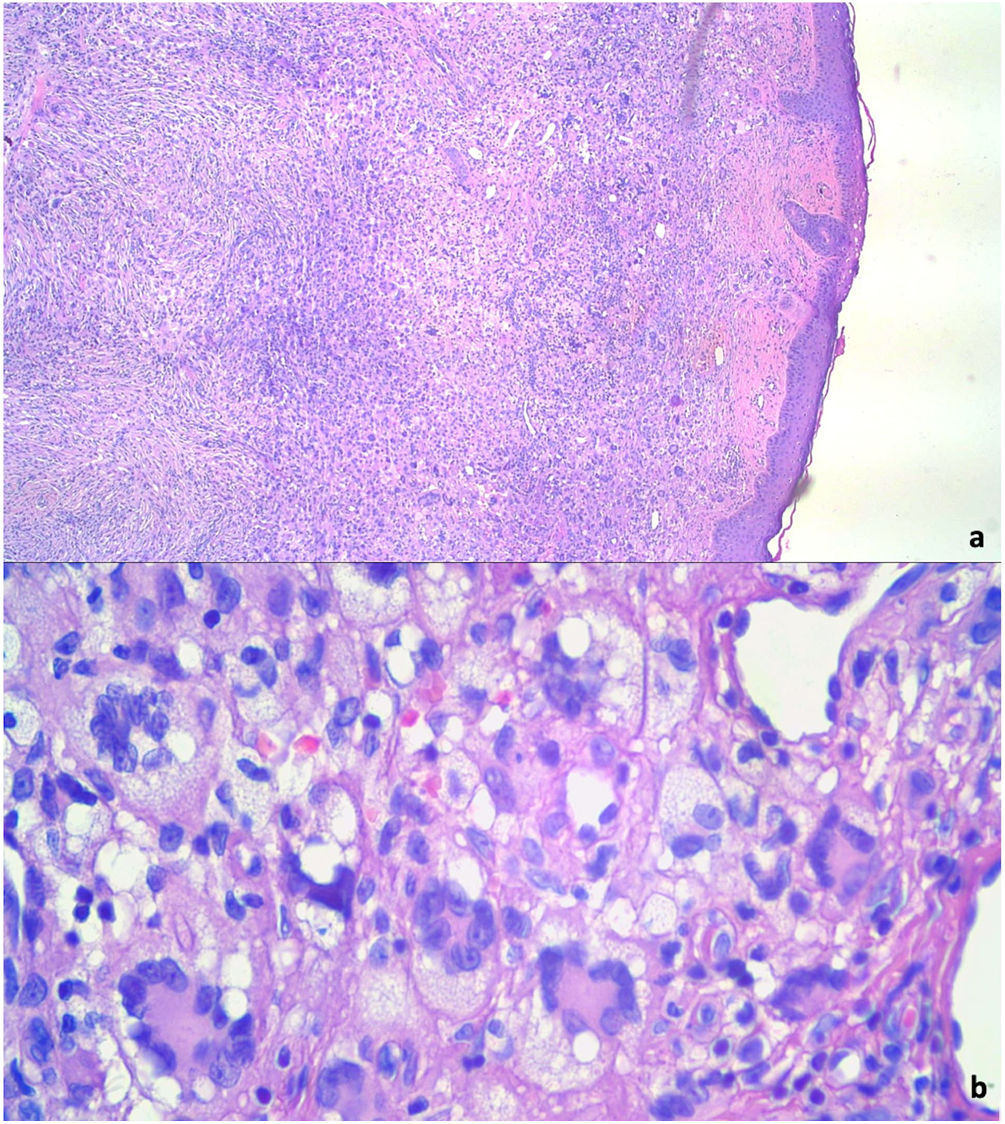
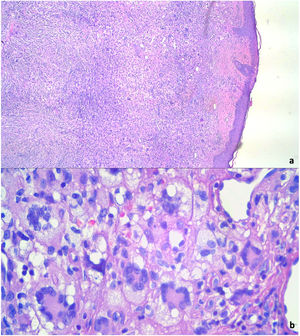
Procedimos a extirpar completamente el tumor. El estudio histopatológico identificó una proliferación dérmica nodular con histiocitos xantomizados, células gigantes multinucleadas de tipo cuerpo extraño y células multinucleadas de Touton, junto con linfocitos dispersos, células plasmáticas y eosinófilos (fig. 3a y b). La prueba inmunohistoquímica apuntó cepas positivas de CD68, no existiendo S100 y CD1a. El análisis de mutaciones BRAF-V600E mediante reacción en cadena de la polimerasa (PCR) a tiempo real resultó negativo. Las pruebas de laboratorio no revelaron anomalías en los parámetros rutinarios de los análisis de sangre, niveles de triglicéridos, función hepática o función renal. Las pruebas confirmaron el diagnóstico de xantogranuloma del adulto, produciéndose mejora clínica tras la extirpación quirúrgica. La paciente mantiene seguimiento dermatológico sin recidiva de la lesión.
El xantogranuloma constituye la histiocitosis celular no Langerhans más común1. Se trata de un trastorno proliferativo benigno, descrito normalmente en la juventud temprana como xantogranuloma juvenil (JXG). Cerca del 85% de los casos de JXG se producen en niños menores de un año, con preponderancia en varones1. Las lesiones de inicio tardío en adultos son infrecuentes, y representan el 10% de todos los xantogranulomas1. Muchos informes describen el xantogranuloma del adulto entre la tercera y cuarta décadas de la vida, con distribución igual entre sexos2. Se desconoce su patogenia, siendo los desencadenantes más asociados las infecciones o los factores físicos3, existiendo pocos estudios en la literatura mundial que describan xantogranulomas inducidos por traumatismos. La paciente describió en este informe presentado un inicio inusual de xantogranuloma del adulto tras traumatismos locales recurrentes.
La lesión se manifiesta normalmente como papulonódulo solitario de color rojizo o amarillento o en la cabeza, cuello, extremidades, y parte superior del tronco4. El compromiso nasal es aún más raro, habiéndose publicado solo tres casos de esta topografía específica5–7. Tan et al. (2014) reportaron también una presentación inusual de xantogranuloma del adulto en el ala nasal izquierda, según describimos aquí. Sin embargo, a diferencia de nuestro caso, no se identificó ningún factor desencadenante5. Pocos artículos han documentado lesiones múltiples y compromiso extracutáneo y sistémico2,4,8. La evaluación dermatoscópica es una herramienta potente para definir la hipótesis diagnóstica, revelando la zona central característica de color amarillo-naranja rodeada de un borde eritematoso periférico con telangiectasias lineales finas1. El diagnóstico diferencial incluye dermatofibroma, histocitiosis de células de Langerhans, otras lesiones xantomatosas, mastocitoma, y nevus de Spitz.
La confirmación diagnóstica se realiza mediante biopsia cutánea. El análisis histopatológico identifica infiltrado histiocítico dérmico denso y células gigantes de Touton, que son células multinucleadas, con un centro citoplasmático eosinofílico homogéneo y xantomización periférica3.
La prueba inmunohistoquímica es también importante para definir el diagnóstico, mostrando cepas positivas de Factor XIIIa, CD68, CD163, CD14, y fascina. Las cepas S100 y CD1a, específicas de las células de Langerhans, son negativas9. En casos con características histológicas atípicas o inmunohistoquímicas sugestivas de xantogranuloma e histocitiosis de células de Langerhans (LCH), se recomienda investigar las mutaciones de BRAF-V600E. Dichas mutaciones de BRAF-V600E han sido descritas en LCH, pudiendo identificar LCH coexistente con xantogranuloma10. En este informe de caso, esta mutación oncogénica estuvo ausente, reafirmando la naturaleza xantogranulomatosa del tumor.
Normalmente, no se han identificado anomalías de laboratorio en los pacientes con AXG solitario. Sin embargo, los clínicos deberán ser conscientes del compromiso sistémico y las neoplasias hematológicas en adultos con xantogranulomas múltiples8. En estos casos son esenciales las pruebas de laboratorio e imagen. El AXG cursa generalmente de manera benigna, con regresión espontánea en aproximadamente 3-6 años1. Pueden aplicarse extirpación quirúrgica, láser CO2, y esteroides intralesionales, principalmente por motivos cosméticos3.
En este informe, la historia y el examen clínico de la paciente sugirieron una lesión queloide. Sin embargo, el análisis dermatoscópico reveló hallazgos típicos de xantogranuloma, orientando a nuestro equipo de Dermatología hacia un diagnóstico preciso. En conclusión, el uso correcto del dermatoscopio es efectivo, no solo para evaluar las lesiones melanocíticas, sino también las no melanocíticas, como en el presente caso. Los dermatólogos deberán utilizar esta herramienta diariamente en cada examen físico, para mejorar la precisión diagnóstica. Tras dirigir la hipótesis diagnóstica, se estableció la confirmación mediante histopatología e inmunohistoquímica, que también fueron compatibles con xantogranuloma en adultos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.