La queratosis liquenoide crónica (QLC) o enfermedad de Nekam es una dermatosis rara, de etiología desconocida. Se caracteriza por la presencia de lesiones lineales y reticulares de aspecto liquenoide, placas descamativas y pápulas queratósicas en el tronco y las extremidades. Junto a estos tres elementos característicos, también es posible la aparición de una erupción facial de distribución en áreas seborreicas. Esta heterogeneidad clínica, los numerosos y confusos nombres recibidos desde su descripción inicial por Kaposi en 18951, y su histología inespecífica («patrón liquenoide»), han contribuido a infradiagnosticar esta enfermedad.
Presentamos un caso de QLC en el que, junto a los hallazgos habituales descritos, se objetivó un llamativo componente purpúrico tanto a nivel clínico como histológico.
Se trata de un varón de 68 años de edad, con el único antecedente de hernia de hiato en tratamiento con omeprazol, que acudió a la consulta por una erupción cutánea pruriginosa de dos años de evolución, por la que no había recibido ningún tratamiento hasta el momento. Las lesiones habían aparecido inicialmente en ambos costados, y se habían extendido de forma lenta por el resto del tronco y las regiones extensoras de las extremidades. Algunas pápulas aisladas se habían resuelto espontáneamente sin pigmentación residual.
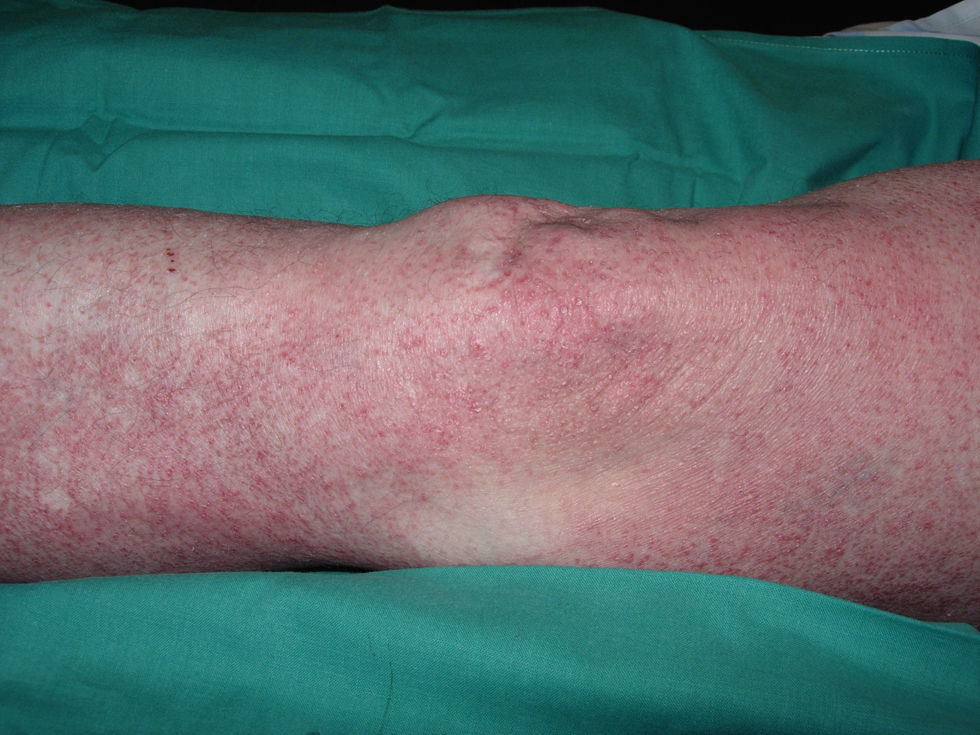
En el examen físico se apreciaban pápulas purpúricas y liquenoides que confluían en placas retiformes, de superficie escamosa, localizadas en las superficies extensoras de ambas piernas y muslos, tronco, codos y cara dorsal de ambas manos (fig. 1).
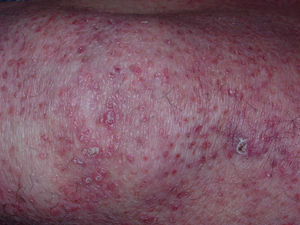
Asimismo se observaban pápulas queratósicas foliculares de coloración eritemato-violácea distribuidas principalmente en las rodillas, los muslos y los codos (fig. 2).
Los espacios interdigitales de ambas manos presentaban máculas purpúricas y descamativas. Varias láminas ungueales eran distróficas (engrosadas y amarillentas). El polo cefálico, las palmas, las plantas y las mucosas estaban respetados.
El hemograma reveló una discreta leucopenia (3×1.000/μl) por la que el paciente fue remitido al Servicio de Hematología, donde se descartó la presencia de enfermedad hematológica en ese momento. En el estudio bioquímico solo destacaba hipercolesterolemia (270mg/dl). El resto de estudios realizados (estudio de coagulación, tirotropina, vitamina B12, ácido fólico, serologías para hepatitis B y C, velocidad de sedimetacián globular, factor reumatoide y anticuerpos antinucleares) no demostró alteraciones.
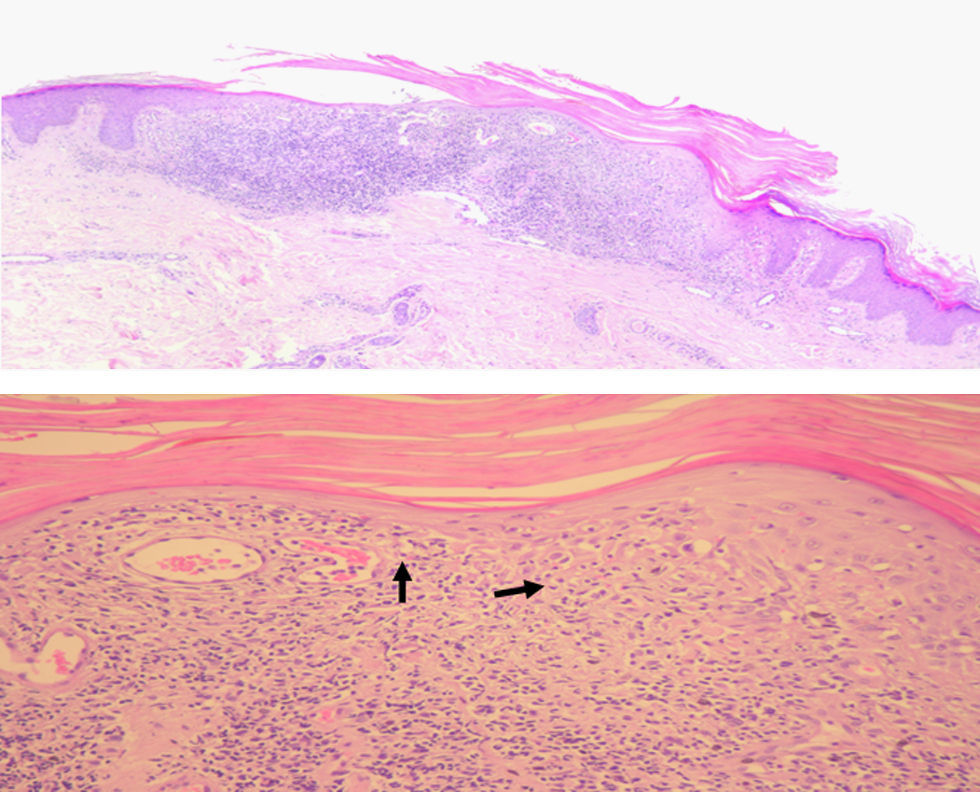
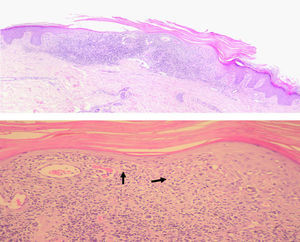
Se realizaron dos biopsias de sendas pápulas queratósicas (de rodilla y muslo izquierdos), que demostraron la presencia de hiperqueratosis con paraqueratosis focal. En la dermis superficial se apreciaba un infiltrado inflamatorio en banda formado por linfocitos, histiocitos y escasas células plasmáticas, con degeneración espongiótica de la capa basal y algunos cuerpos coloides. En la unión dermo-epidérmica había hematíes extravasados y cantidades variables de hemosiderina en el citoplasma de los macrófagos (fig. 3).
Se instauró tratamiento oral con acitretino 25mg/día durante tres meses, con discreta mejoría de las lesiones hiperqueratósicas pero sin alteración de las placas descamativas ni del componente purpúrico, por lo que finalmente se suspendió. El paciente rechazó la terapia con radiación UVA y las lesiones permanecieron estables en las sucesivas revisiones, hasta el momento actual.
Aunque la QLC fue inicialmente descrita por Kaposi en 1895, quien la denominó «liquen ruber acuminado, verrugoso y reticular», el término «queratosis liquenoide crónica» fue introducido por Margolis en 1972. Se han empleado numerosas nomenclaturas, lo que ha ido añadiendo mayor confusión al diagnóstico de esta enfermedad, de por sí clínicamente heterogénea1. La QLC es una dermatosis rara, considerada por algunos autores como una variante de liquen ruber plano debido a sus características histológicas liquenoides2.
Si bien las placas eritemato-descamativas, las pápulas liquenoides y los tapones foliculares son los hallazgos característicos, también se han descrito otro tipo de lesiones que forman parte de la enfermedad, como una erupción facial de tipo seborreico, distrofia ungueal, hiperqueratosis palmo-plantar, alopecia, afectación ocular e incluso infiltración de la epiglotis3.
El diagnóstico diferencial incluye habitualmente el liquen plano, la pitiriasis liquenoide y varioliforme aguda, la micosis fungoide o las colagenopatías como el lupus eritematoso. Sin embargo, debido a su presentación clínica atípica, el principal diagnóstico diferencial considerado en nuestro caso fue la dermatitis purpúrica pigmentaria liquenoide (DPPL) de Gougerot-Blum. Esta enfermedad se caracteriza clínicamente por máculas purpúricas y pigmentación parduzca-anaranjada junto a pápulas liquenoides, fundamentalmente localizadas en las piernas. Histológicamente tanto la DPPL como la QLC comparten un patrón liquenoide de tipo crónico, sin embargo, hasta el momento, la presencia de hematíes extravasados en la dermis no se había descrito en esta última. En la biopsia de nuestro paciente no se encontró ningún signo de “vasculitis” linfocitaria en los vasos de la dermis papilar, como es habitual en la DPPL (este término no es aceptado por todos los autores, puesto que no hay depósito de fibrina en la pared vascular). Sin embargo, no es un hallazgo constante, por lo que esta ausencia de daño vascular tampoco constituiría un elemento diferenciador definitivo de ambas dermatosis. Este diagnóstico diferencial se basó, por tanto, en los hallazgos clínicos tales como la extensa distribución corporal de las lesiones cutáneas, de inicio en el tronco, el patrón retiforme de las placas eritemato-descamativas, las pápulas foliculares hiperqueratósicas y la ausencia de máculas purpúricas o hiperpigmentación. Todo ello conduce al diagnóstico de QLC, con la peculiaridad de presentar un componente purpúrico clínico e histológico.
Se ha descrito una variante pediátrica de esta enfermedad que parece mostrar hallazgos característicos tales como máculas eritemato-purpúricas faciales (generalmente como lesiones iniciales), alopecia frecuente, menor afectación mucosa, ungueal y ocular, junto con un patrón de herencia autosómica recesiva descrito en algunos casos pediátricos, pero no en adultos4.
Asimismo, en la literatura internacional existen referencias de una variante vascular de QLC, en la que se asocian telangiectasias de patrón reticular a los hallazgos habituales5. Sin embargo, en las biopsias de estas dos variantes no se describe la extravasación hemática como un hallazgo destacable.
El tratamiento de la QLC es generalmente decepcionante, como en nuestro caso, siendo el calcipotriol tópico, el acitretino oral y la PUVA-terapia (o combinaciones de los mismos) las modalidades terapéuticas más empleadas. Más recientemente se han empleado otros tratamientos de forma aislada, como la fototerapia con UVB de banda estrecha, la terapia fotodinámica6 o el efalizumab7. La remisión espontánea de las lesiones es posible, aunque muy infrecuente.
Finalmente, presentamos un caso de QLC con una presentación atípica, al evidenciarse un componente purpúrico clínico llamativo junto con hematíes extravasados y hemosiderina intramacrofágica en la dermis superior, hallazgos no descritos hasta ahora, en nuestro conocimiento, como parte de esta dermatosis.