INTRODUCCION
Cada vez es más frecuente en nuestro medio el uso de cámaras de radiación ultravioleta con fines estéticos, basado en las falsas creencias de que estos aparatos son menos perjudiciales para la piel que la exposición al sol y que además se consigue un bronceado más intenso y duradero. Sin embargo, la exposición a la radiación ultravioleta se relaciona con diversos efectos adversos agudos1-3 y crónicos4,5.
En este artículo se presentan 2 casos de urticaria solar y uno de erupción lumínica polimorfa en mujeres cuyo único antecedente es el uso prolongado de cabinas de bronceado previo a la aparición de la sintomatología. Ninguna de las pacientes tenía antecedentes personales ni familiares de fotosensiblidad.
MATERIAL Y MÉTODOS
Se presentan 3 pacientes mujeres, con edades comprendidas entre los 20 y los 26 años, que consultaron por manifestaciones clínicas de fotosensibilidad relacionadas con el uso de cámaras de bronceado. En los 3 casos se realizó un fototest utilizando un simulador solar de arco de xenón 150 W modelo 12 S (Solar LightCo), con filtros WG320 para radiación ultravioleta B (UVB) y WG345 para radiación ultravioleta A (UVA). La intensidad del simulador se midió mediante un radiómetro YSI, modelo 65A. Para testar la luz visible se utilizó un carrusel de diapositivas Kodak con una bombilla halógena de 150 W utilizado con una distancia entre la piel y la lente de 10 cm. Se determinó la dosis eritematosa mínima a las 24 h como la dosis más pequeña capaz de producir eritema bien definido en el área irradiada. Cuando existía sospecha de urticaria solar la lectura de la prueba se realizó de forma inmediata y a la media hora, con el fin de determinar la dosis urticarial mínima.
En todos los casos se solicitó recuento y formula sanguíneos, bioquímica básica, determinaciones de anticuerpos antinucleares (ANA) frente a proteínas extraíbles del núcleo (ENA), complemento plasmático, sedimento y anormales de orina, estudio de porfirinas (en los casos con sintomatología de urticaria) e inmunoglobulina E (IgE) (solo el caso 1). En el caso 3 se realizó biopsia cutánea con inmunofluorescencia directa para confirmar el diagnóstico y descartar un lupus.
Caso 1
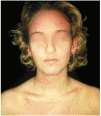
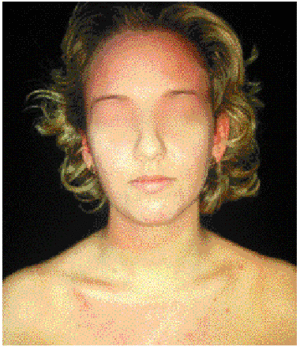
Mujer de 24 años con fototipo I, que consultó en enero de 1999 porque desde hacía 4 o 5 meses presentaba una sintomatología de eritema y habones (fig. 1) que se hacía evidente con tan sólo exponerse a la luz del día y desaparecía 2 o 3 h después de evitar la exposición al sol. Las lesiones afectaban a áreas expuestas y no expuestas. Refería que en los 8 meses previos a la aparición de las lesiones había estado utilizando de forma irregular una cabina de bronceado. Tras la aparición de los síntomas, la paciente había recibido corticoides orales, antihistamínicos anti-H1 y cloroquina sin obtener respuesta al tratamiento. Las determinaciones analíticas practicadas mostraron valores normales o negativos, a excepción de un ligero aumento de la IgE (152 U/ml). El fototest con lectura inmediata y a media hora después mostró una respuesta negativa a UVB, una respuesta positiva débil a UVA (eritema tras una dosis máxima de 16 J/cm2) y respuesta intensa a la luz visible (habones a partir de 7 min).
Fig. 1.--Caso 1: lesiones urticariales localizadas en zonas fotoexpuestas.
Se inició tratamiento de la paciente con ciclosporina en dosis de 4 mg/kg/día con empeoramiento de su sintomatología. Por este motivo se decidió iniciar tratamiento de tolerancia con psoraleno más luz ultravioleta A (PUVA), que realizó desde enero hasta mayo de 1999, con buena respuesta, lo que permitió que la paciente pudiera exponerse normalmente al sol durante el verano. En la actualidad se mantiene asintomática.
Caso 2
Paciente mujer de 26 años, con fototipo II. Refería una intolerancia al sol de varios meses de evolución, en forma de lesiones habonosas que aparecían a los 10 min de exponerse a la luz del sol y desaparecían a las 2 o 3 h de evitar el sol. Las lesiones comenzaron dentro de una cabina de bronceado, mientras realizaba una sesión. Como antecedentes de interés destacaba un viaje al Caribe con motivo de su matrimonio y que tanto antes como después del viaje había realizado varias sesiones de bronceado.
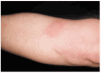
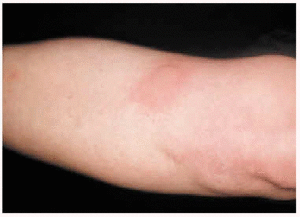
El fototest fue negativo para todas las bandas testadas, mientras que la provocación con sol natural resultó positiva (fig. 2). El resto de exploraciones fue normal. La paciente realizó PUVA desde febrero a mayo de 1999 y posteriormente de julio a agosto del mismo año, hasta el momento se encuentra asintomática.
Fig. 2.--Caso 2: lesiones urticariales tras provocación con la luz del sol.
Caso 3
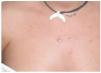
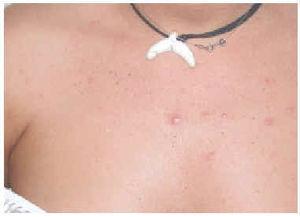
Mujer de 20 años con fototipo III, que acudió a nuestro hospital en noviembre de 2001 por presentar una erupción papulovesiculosa muy pruriginosa (fig. 3). Las lesiones estaban localizadas en cara, cuello y escote. Como único antecedente la paciente refería acudir de forma repetida a cabinas de bronceado, apareciendo la erupción 2 h después de acudir a una sesión. Por la morfología de las lesiones se sospechó una erupción lumínica polimorfa.
Fig. 3.--Caso 3: pápulas y vesículas localizadas en cara y cuello.
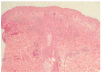
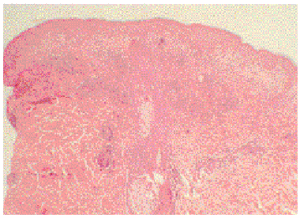
En la biopsia se apreció un edema en dermis papilar e infiltrados perivasculares superficiales compatibles con erupción lumínica polimorfa (fig. 4). La inmunofluorescencia directa fue negativa y las determinaciones analíticas practicadas mostraron resultados normales o negativos. El fototest fue normal para el fototipo de piel de la paciente.
Fig. 4.--Caso 4: edema en dermis superficial e infiltrados perivasculares superficiales.
La paciente recibió tratamiento con corticoides tópicos y antihistamínicos orales a las 24 h de comenzar las lesiones, las cuales desaparecieron a los 3-4 días de empezar el tratamiento y hasta la actualidad permanece sin nuevos brotes de lesiones.
DISCUSION
El uso de cámaras de bronceado es un fenómeno en crecimiento en los países industrializados donde, por razones estéticas y culturales, se considera el color bronceado de la piel como una señal de belleza y salud. Rhainds et al1 evaluaron una población de 1.003 personas en la zona de Québec y encontraron que el 20,2 % había usado cámaras de bronceado en los 5 años previos y más de una cuarta parte de estos pacientes sufrió efectos adversos; aún así, muchas de estas personas estaban dispuestas a repetir la exposición y no encontraban peligroso el empleo de estos aparatos.
Los efectos secundarios más frecuentes a corto plazo son quemaduras, eritema y prurito, pero otros efectos secundarios relacionados con estos aparatos incluyen erupción lumínica polimorfa1, reacciones de fotosensibilidad2, exacerbación de fotodermatosis como el lupus eritematoso3, alteración de la respuesta inmunitaria6 y melanomas7. De forma anecdótica se han comunicado casos de pitiriasis versicolor8 y verrugas9 relacionados con el uso de cámaras de UVA. También son bien conocidos los efectos de la exposición crónica a la radiación UVA con producción de efectos degenerativos en la dermis4 y la producción de epiteliomas5.
La exacerbación de fotodermatosis previas es un efecto secundario bien conocido de la exposición a las cabinas de bronceado3. Sin embargo, no es frecuente que procesos como los presentados en estos casos aparezcan en personas sin antecedentes de fotosensibilidad, después de una exposición repetida y continuada a dichas cámaras.
La relación entre la utilización de las cabinas y la aparición de urticaria es incierta, y de hecho, en la literatura médica sólo existen 2 casos publicados10 de urticaria solar relacionada con estos aparatos. Tanto en los casos publicados como en nuestros pacientes la tolerancia al sol había sido completa, y el cribado clínico y analítico realizado para descartar otras causas de fotosensiblidad fue negativo. Se ha publicado también un caso de urticaria solar tras el empleo de una cabina de bronceado en una paciente en la que se demostró una alteración del metabolismo de las porfirinas11, tanto en ella como en parte de su familia.
La erupción lumínica polimorfa producida por cabinas de bronceado está recogida de forma muy amplia en la literatura científica1,12,13; en el trabajo de Devgun et al12, apareció en 4 de 33 sujetos que se expusieron a estas cámaras. Posteriormente, Rivers et al13 registraron este efecto secundario en 13 de 31 sujetos, aunque en su serie de pacientes, cinco tenían antecedentes de episodios previos. Rhainds et al1 también encontraron varios casos de erupción lumínica polimorfa cuando evaluaron los efectos secundarios de estos aparatos.
Sin embargo, en nuestra experiencia es poco frecuente encontrar pacientes que relacionan sus episodios con la exposición a las cámaras de bronceado. En la literatura médica española revisada (búsqueda manual en los índices de Piel de 1991-2001, Actas Dermo-Sifiliográficas de 1981-2001 y búsqueda en Internet en la base de datos PubMed usando las palabras clave «urticaria solar», «erupción lumínica polimorfa» y «cabinas de bronceado») no hemos encontrado ninguna referencia a urticaria solar o erupción lumínica polimorfa relacionada con las cámaras de bronceado y tampoco hemos visto casos en los pacientes que estén en tratamiento con PUVA o UVB, por lo que el desarrollo de este proceso en personas que se someten a las cabinas de bronceado parece menos frecuente de lo que sería esperable según la literatura médica. Esto puede deberse a que el fototipo medio de la población española es más elevado que el de las series de Rhainds et al1, Devgun et al12 y Rivers et al13 que se han realizado sobre población anglosajona. Otra posibilidad es que los episodios sean leves y autolimitados y los pacientes no consulten por ellos.
Con el uso cada vez más extendido de estos aparatos es de esperar que también aumenten los pacientes que consulten por sus efectos secundarios y que cada vez sean más frecuentes casos como los presentados en este artículo.
FE DE ERRORES
En el artículo titulado "Síndrome de Muir-Torre" publicado en la revista Actas Dermosifiliogr 2003;94:37-41, el pie de la figura nº 3 está escrito "Imagen histológica del sebaceoma...." mientras lo correcto es "Imagen histológica del adenoma sebáceo".