La urticaria por frío (UF) es un tipo de urticaria crónica inducible (CIndU) donde aparecen ronchas pruriginosas recurrentes y/o angioedema tras la exposición a estímulos fríos. Aunque normalmente solo afecta a áreas expuestas, pueden producirse reacciones sistémicas. Nuestro objetivo es caracterizar los casos de UF de nuestro hospital.
Material y métodosEstudio retrospectivo de casos de UF seguidos en nuestra consulta de urticaria en Portugal hasta octubre de 2020.
ResultadosSe incluyeron 52 pacientes, de ellos 40 mujeres. La edad media fue de 35años. En 19 pacientes, los síntomas comenzaron antes de los 18años de edad. La UF se clasificó como adquirida en todos los pacientes. Las pruebas de provocación por frío fueron negativas en 9 pacientes, clasificados como UF atípica. No se encontraron diferencias con respecto al inicio en edad pediátrica o adulta. Más de la mitad de los pacientes (52%) tenían una UF localizada. A pesar de no ser estadísticamente significativa, la temperatura umbral evaluada con TempTest® 4.0 fue más alta y el tiempo de estimulación más corto en los pacientes con síntomas más graves. Todos los pacientes fueron tratados con antihistamínicos y uno con omalizumab. Los pacientes controlados con dosis estándar de antihistamínicos tenían temperatura umbral más baja que los que necesitaban dosis más altas (p<0,01).
ConclusiónLa UF es una enfermedad heterogénea que, en algunos casos, puede poner en peligro la vida del paciente. Las pruebas de provocación con frío pueden ser útiles en el manejo e identificación de grupos de gravedad.
Cold Urticaria (ColdU) is a type of chronic inducible urticaria (CIndU) where recurrent pruritic wheals and/or angioedema occur after exposure to cold stimulus. Although it usually only affects exposed areas, systemic reactions can occur in severe cases. In this study, we seek to characterize the ColdU cases within our Centre's population of patients.
Material and methodsRetrospective study based on clinical files of patients diagnosed with ColdU followed in an urticaria outpatient clinic in Portugal prior to October 2020.
ResultsWe included 52 patients total (40 women) with median age of 35 years, 19 patients with symptom onset before 18 years-old. ColdU was classified as acquired in all patients. Cold provocation tests were negative in 9 patients and these were classified as atypical ColdU. No significant differences were found between those with pediatric or adult onset of disease. Most of the patients had a localized form of the disease (52%). Despite not being statistically significant, it was found that patient's temperature threshold, assessed with TempTest® 4.0, was higher and stimulation time was shorter in more severe groups. All patients were treated with non-sedating antihistamines (daily or on-demand), finding that those controlled with standard dosages had lower temperature thresholds than those needing higher dosages (p<0.01). One patient was under treatment with omalizumab.
ConclusionColdU is an heterogenous disease that can have life-threatening event consequences. Cold provocation tests and threshold assessment can be an important tool in the management treatment and in identifying severity groups.
La urticaria crónica inducible (CIndU) es un subgrupo de urticaria crónica (UC) donde aparecen ronchas pruriginosas recurrentes y/o angioedema tras la exposición a estímulos específicos1–3. La urticaria por frío (UF) es uno de los tipos más comunes de CIndU (5-33%) en el que los síntomas se desarrollan tras la exposición al aire, superficies o agua más frías que la temperatura corporal4–6. La UF se desarrolla a menudo en adultos jóvenes, mostrando las mujeres una prevalencia ligeramente superior3,7. Aunque los síntomas se localizan normalmente en zonas expuestas al frío, en los casos graves o en aquellos con contacto más amplio con el frío pueden derivarse manifestaciones más graves. Estos pueden variar de síntomas generalizados de urticaria a reacciones sistémicas que afecten al sistema respiratorio, gastrointestinal e incluso cardiovascular, con hipotensión y pérdida de consciencia6,8. Algunos estudios reportan hasta un 20% de casos caracterizados por reacciones potencialmente letales8,9.
La UF puede clasificarse como adquirida o familiar. Con arreglo a su etiología, la UF se clasifica adicionalmente como primaria cuando no existen causas subyacentes identificables, y secundaria cuando existe una enfermedad subyacente conocida. La UF primaria adquirida es la forma más común. La UF adquirida secundaria es una forma muy rara, y más comúnmente asociada a crioglobulinemia1. La UF puede clasificarse como atípica cuando existe una historia clínica positiva, pero no hay respuesta a las pruebas estándar de estimulación con frío (PEF)1,9.
El diagnóstico de UF se basa en la historia clínica y en las PEF verificadas, que se realizan mediante la aplicación de estímulos fríos (cubitos de hielo, bolsas refrigerantes, baños de agua fría, o TempTest®) en el antebrazo3,4,10.
El tratamiento consiste en evitar el frío y terapia con antihistamínicos. Para aquellas personas refractarias a estos últimos se recomienda omalizumab, que aunque no ha sido aprobado aún para esta indicación ha arrojado resultados positivos en algunos ensayos8,11.
Materiales y métodosPoblación y diseño del estudioSe realizó un estudio retrospectivo en pacientes diagnosticados de UF y remitidos a una Clínica ambulatoria especializada en urticaria desde 2007 a 2020. Se recopilaron datos de las historias clínicas. Se caracterizó a los pacientes en virtud de los datos demográficos, comorbilidades (enfermedad atópica, otros tipos de UC, enfermedad neoplásica y autoinmune), antecedentes familiares, gravedad de los síntomas, resultados de las pruebas físicas y regímenes terapéuticos.
Criterios diagnósticosEl diagnóstico de UF se basó en los antecedentes clínicos de desarrollo de ronchas, angioedema, o anafilaxia tras la exposición al frío. Los pacientes fueron evaluados en virtud de su edad al inicio de los síntomas y con arreglo a la gravedad de la enfermedad. Los síntomas fueron clasificados como I) localizados (urticaria y/o angioedema únicamente en los sitios de contacto con el estímulo frío), II) generalizados (urticaria y/o angioedema generalizados tras la exposición de todo el cuerpo, o urticaria generalizada tras la exposición localizada) y III) sistémicos (con compromiso respiratorio y/o cardiovascular).
Se realizaron pruebas de provocación con frío para confirmar UF: prueba con cubitos de hielo y TempTest® 4.0 (Moxie, Berlín, Alemania). La prueba con cubitos de hielo se realizó colocando estos envueltos en una bolsa de plástico en contacto con el antebrazo del paciente durante 5minutos, considerándose positiva cuando aparecían ronchas transcurridos 10minutos. TempTest® aporta un gradiente de temperatura continua en toda su longitud (de 4 a 44°C), permitiendo la identificación de la temperatura así como umbrales de tiempo de estimulación con frío (CsTT), que consiste en la duración más breve de exposición al frío suficiente para inducir una reacción positiva a la prueba, y se determina variando el tiempo de aplicación de frío que se tarda en inducir ronchas y respuestas cutáneas de tipo ardor. El umbral de temperatura fría (CTT) es el mayor valor de temperatura suficiente para inducir una reacción positiva a la prueba.
Análisis estadísticoSe realizó un análisis estadístico utilizando GraphPad Prism® 9.0.0. Se realizaron estadísticas descriptivas para cada variable, presentándose las variables categóricas como frecuencias y las variables continuas como mediana y rango intercuartílico (RIC). La comparación entre los grupos se realizó utilizando la prueba χ2 o la prueba exacta de Fischer para las variables categóricas, y las pruebas U de Mann-Whitney o H de Kruskal-Wallis para las variables continuas. Se consideró estadísticamente significativo un valor de p≤0,05.
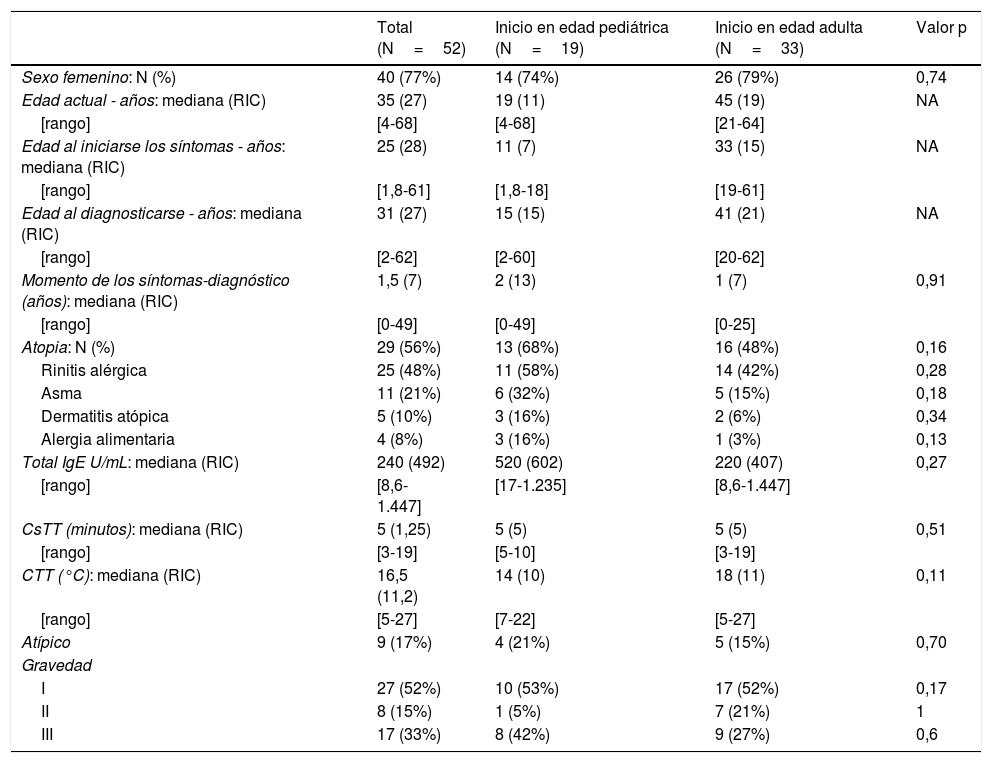
ResultadosCaracterísticas de los pacientesLas características de los pacientes se resumen en la tabla 1.
Características de los pacientes
| Total (N=52) | Inicio en edad pediátrica (N=19) | Inicio en edad adulta (N=33) | Valor p | |
|---|---|---|---|---|
| Sexo femenino: N (%) | 40 (77%) | 14 (74%) | 26 (79%) | 0,74 |
| Edad actual - años: mediana (RIC) | 35 (27) | 19 (11) | 45 (19) | NA |
| [rango] | [4-68] | [4-68] | [21-64] | |
| Edad al iniciarse los síntomas - años: mediana (RIC) | 25 (28) | 11 (7) | 33 (15) | NA |
| [rango] | [1,8-61] | [1,8-18] | [19-61] | |
| Edad al diagnosticarse - años: mediana (RIC) | 31 (27) | 15 (15) | 41 (21) | NA |
| [rango] | [2-62] | [2-60] | [20-62] | |
| Momento de los síntomas-diagnóstico (años): mediana (RIC) | 1,5 (7) | 2 (13) | 1 (7) | 0,91 |
| [rango] | [0-49] | [0-49] | [0-25] | |
| Atopia: N (%) | 29 (56%) | 13 (68%) | 16 (48%) | 0,16 |
| Rinitis alérgica | 25 (48%) | 11 (58%) | 14 (42%) | 0,28 |
| Asma | 11 (21%) | 6 (32%) | 5 (15%) | 0,18 |
| Dermatitis atópica | 5 (10%) | 3 (16%) | 2 (6%) | 0,34 |
| Alergia alimentaria | 4 (8%) | 3 (16%) | 1 (3%) | 0,13 |
| Total IgE U/mL: mediana (RIC) | 240 (492) | 520 (602) | 220 (407) | 0,27 |
| [rango] | [8,6-1.447] | [17-1.235] | [8,6-1.447] | |
| CsTT (minutos): mediana (RIC) | 5 (1,25) | 5 (5) | 5 (5) | 0,51 |
| [rango] | [3-19] | [5-10] | [3-19] | |
| CTT (°C): mediana (RIC) | 16,5 (11,2) | 14 (10) | 18 (11) | 0,11 |
| [rango] | [5-27] | [7-22] | [5-27] | |
| Atípico | 9 (17%) | 4 (21%) | 5 (15%) | 0,70 |
| Gravedad | ||||
| I | 27 (52%) | 10 (53%) | 17 (52%) | 0,17 |
| II | 8 (15%) | 1 (5%) | 7 (21%) | 1 |
| III | 17 (33%) | 8 (42%) | 9 (27%) | 0,6 |
CsTT: estimulación con frío; CTT: umbral de temperatura fría; IgE: inmunoglobulina E; NA: no aplicable; RIC: rango intercuartílico.
Se incluyó un total de 52 pacientes, siendo la mayoría mujeres (N=40, 77%). La edad media del grupo de pacientes en el momento del estudio fue de 35años. El inicio de los síntomas se produjo a los 25años, de media, con una demora diagnóstica media de 1,5años. Todos los pacientes tenían una forma adquirida de UF.
Con relación a la historia médica pasada, un paciente tenía diagnosticado lupus eritematoso sistémico, uno artritis psoriásica, uno tiroiditis autoinmune, y uno leucemia linfocítica crónica. A todos los pacientes se les realizaron pruebas de crioglobulinas y aglutininas frías, con resultado negativo. Veintinueve (56%) pacientes tenían historia de enfermedad atópica, y la mayoría de ellos rinitis alérgica (N=25, 48%). Cinco pacientes tenían también otras formas de CIndU (4 urticaria colinérgica, 1 urticaria por calor) y 3 urticaria espontánea crónica (UEC).
A todos los pacientes se les realizaron las pruebas de cubitos de hielo y TempTest®. Cuarenta y tres (82,7%) pacientes tuvieron PEF positiva (5 con prueba TempTest® negativa y prueba de cubitos de hielo positiva). Se evaluaron los umbrales críticos: CTT media de 16,5°C (RIC de 11,2°C) y CsTT de 5minutos (RIC de 1,25min.). Se diagnosticó una forma atípica de UF en 9 pacientes (historia positiva y prueba negativa de provocación de frío).
En 19 pacientes (37%) los síntomas se habían iniciado antes de los 18años de edad. No se encontraron diferencias significativas en los parámetros evaluados entre los grupos cuyos síntomas comenzaron antes o después de los 18años.
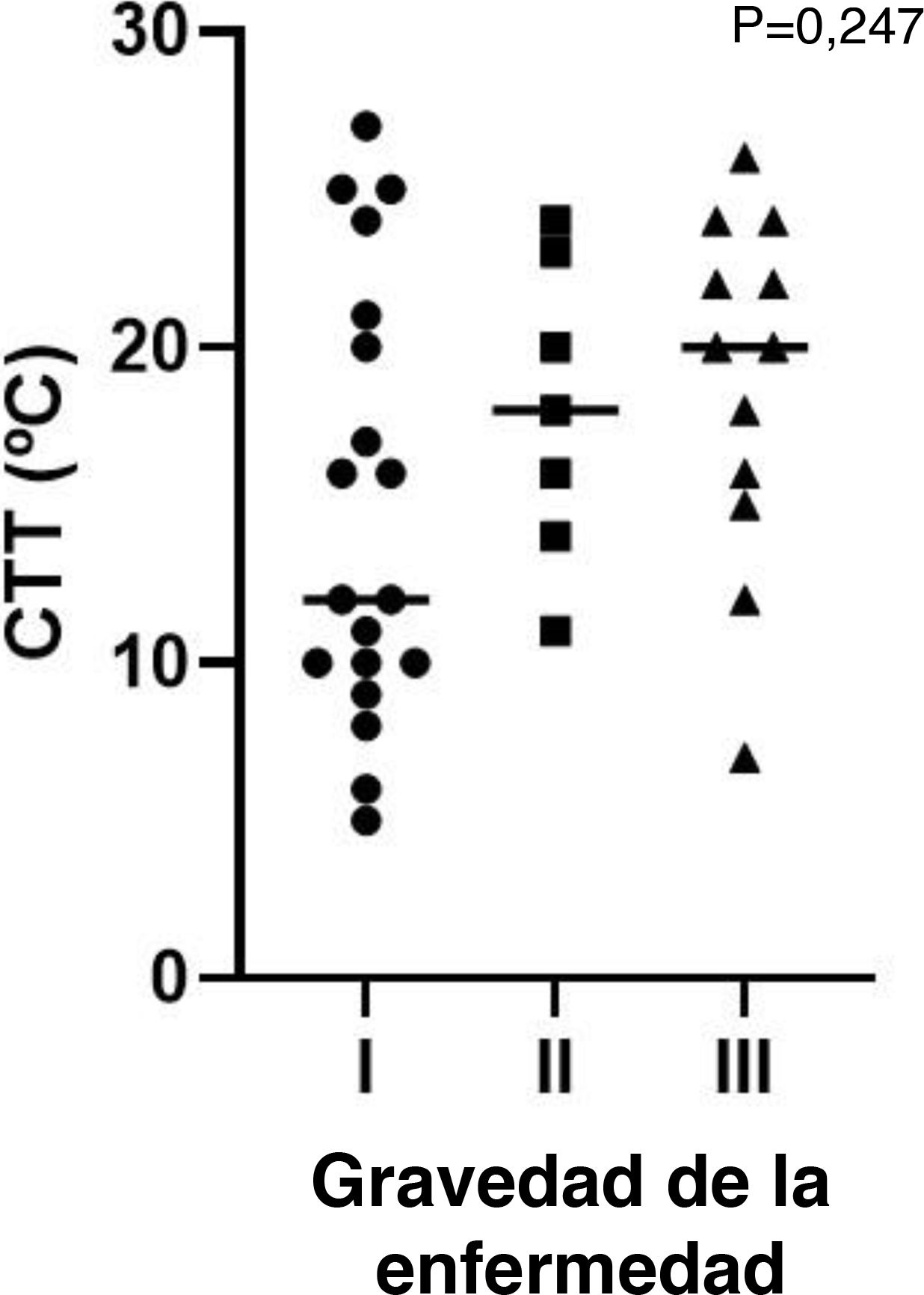
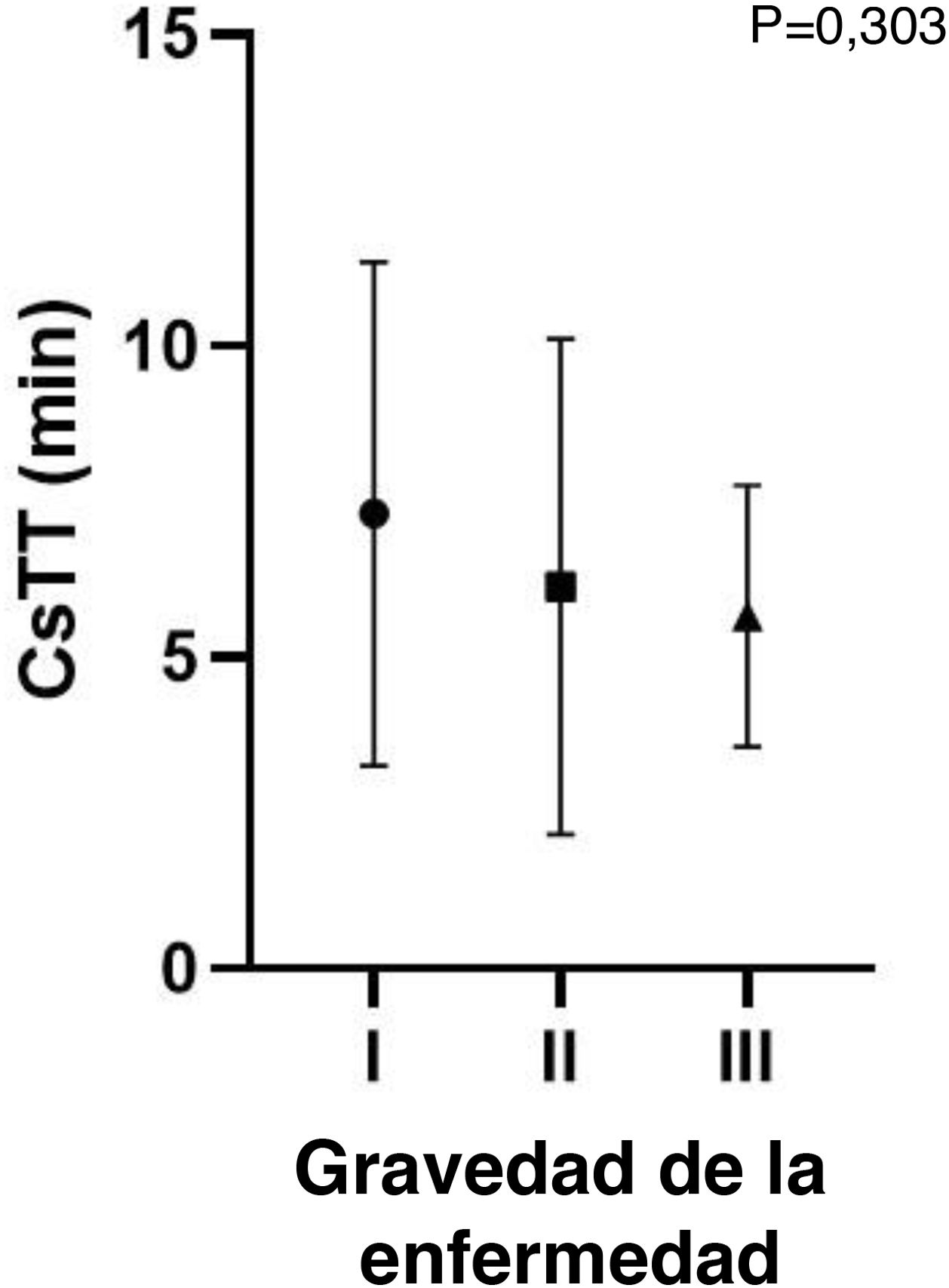
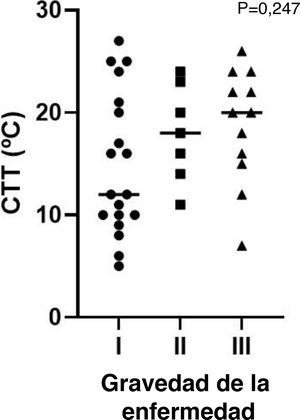
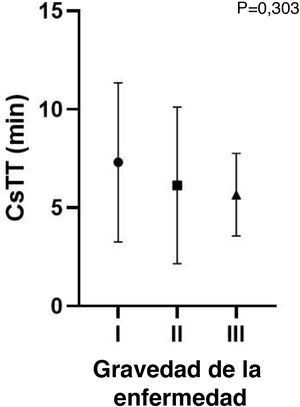
Gravedad de la urticaria por fríoVeintisiete pacientes (52%) tuvieron una forma localizada de la enfermedad, y 17 pacientes (33%) síntomas sistémicos incluyendo compromiso cardiovascular y/o respiratorio (tabla 1). No se encontraron diferencias significativas entre los grupos en cuanto a los parámetros evaluados (tabla 2). A pesar de no ser estadísticamente significativos, CTT fue superior y CsTT inferior en los grupos con mayor gravedad (figs. 1 y 2).
Características en virtud de la gravedad de la enfermedad
| Gravedad de la enfermedad | ||||
|---|---|---|---|---|
| I (N=27) | II (N=8) | III (N=17) | Valor p | |
| Sexo femenino: N (%) | 20 (74) | 8 (100) | 12 (71) | 0,23 |
| Inicio pediátrico: N (%) | 10 (37) | 1 (13) | 8 (47) | 0,2 |
| Momento de los síntomas- diagnóstico: mediana (RIC) | 1 (7) | 2 (11) | 2,5 (5,8) | 0,5 |
| Atípico: N (%) | 5 (19) | 1 (13) | 3 (18) | 0,92 |
| Atopia: N (%) | 15 (56) | 4 (50) | 10 (59) | 0,92 |
| Total IgE U/mL: mediana (RIC) | 236 (496) | 162 (214) | 398 (623) | 0,8 |
| CTT: mediana (RIC) | 12 (11) | 18 (9) | 20 (9) | 0,25 |
| CsTT: mediana (RIC) | 5 (5) | 5 (5) | 5 (5) | 0,3 |
CsTT: estimulación con frío; CTT: umbral de temperatura fría; IgE: inmunoglobulina E; RIC: rango intercuartílico.
Se prescribió tratamiento farmacológico (que se resume en la tabla 3) a todos los pacientes, y 13 (25%) siguieron terapia intermitente/según necesidad. Se prescribió una dosis máxima de antihistamínicos H1 (4x/día, terapia de 2.a línea) al 10% de los pacientes. Debido a los síntomas graves refractarios a la terapia de antihistamínicos H1, un paciente fue tratado con omalizumab. Se prescribió adrenalina a 12 (23%) pacientes, todos ellos con síntomas graves. Ningún paciente precisó utilizar el kit de adrenalina tras el diagnóstico.
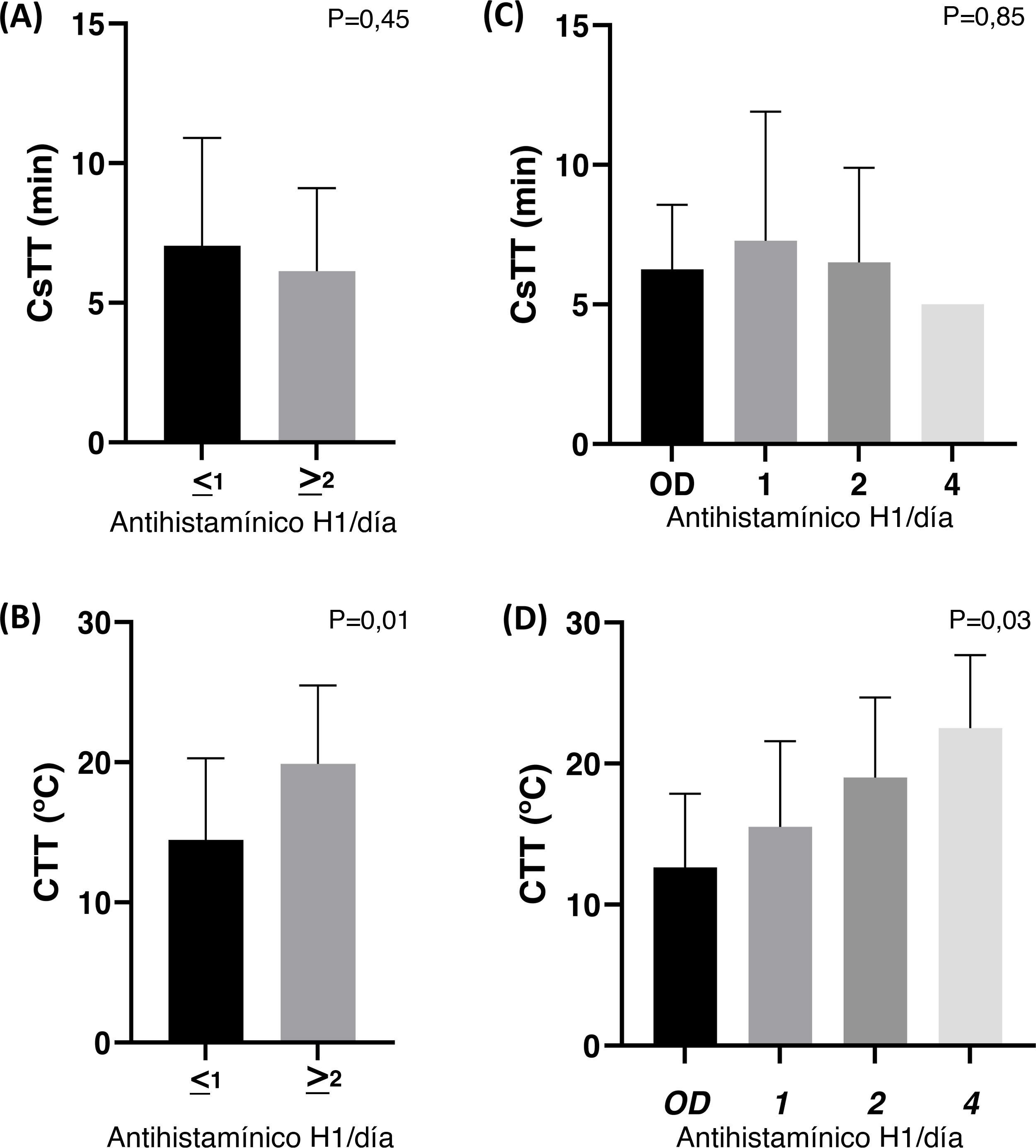
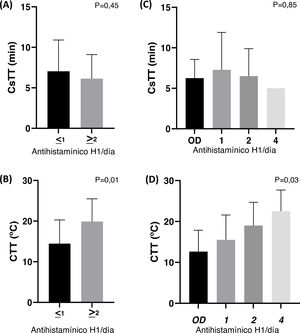
Al evaluar CsTT y CTT en virtud del régimen diario de antihistamínicos, encontramos que los pacientes con mayores dosis de antihistamínicos tenían una CTT superior (p=0,03), no siendo el caso de CsTT (p=0,85) (fig. 3C y D). Además, la significación de la diferencia de CTT se incrementó una vez que separamos a los pacientes en dos grupos: aquellos con terapia según necesidad o tratamiento 1x/día, y aquellos que requerían una dosificación de 2x/día o más (p<0,01) (fig. 3B).
CTT y CsTT con arreglo a los regímenes terapéuticos con antihistamínicos (antihistamínico H1 /día). A y B) Los pacientes fueron divididos en dos grupos: ≤1 representa los pacientes tratados según demanda o 1/día, y ≥2 representa aquellos pacientes que necesitan 2 antihistamínicos o más para controlar la enfermedad. C y D) Y representa la dosis diaria de antihistamínicos (OD: según demanda). Solo un paciente fue tratado con una dosis de 3/día y tuvo PEF negativa.
Al igual que en estudios previos1,5,8, encontramos que la UF afecta a individuos más jóvenes, y más comúnmente mujeres.
La relevancia de la atopia en pacientes de UF es discutible, ya que algunos estudios reportan una relación con la gravedad o persistencia de la enfermedad5,6, y otros no encuentran dicha asociación9. En nuestra población una mayoría de pacientes tenían historia de enfermedad atópica (56%), pero no guardó relación con la gravedad de los síntomas ni con un inicio más temprano de la enfermedad.
La presencia de CIndU en los pacientes de UEC está bien establecida, y los estudios reportan una prevalencia que puede oscilar entre el 13,1 y el 36,3% de los pacientes12,13. Como cabría esperar, los pacientes pueden padecer UF junto con otra CindU o UEC, como reportan los estudios previos en hasta el 30% de los pacientes4,14. Las CIndU más comúnmente asociadas fueron dermografismo sintomático (21-22%) y urticaria colinérgica (8-10%)7,8. En nuestro estudio encontramos que solo el 15% reflejó otro tipo de urticaria crónica diagnosticada, y al 9,6% se le diagnosticó otra CIndU, siendo la urticaria colinérgica la más reportada (80%). Aunque no existen estudios que evalúen la prevalencia de los diferentes tipos de CIndU en la población portuguesa, en un estudio reciente realizado en nuestro centro, de una cohorte de 477 pacientes de UC incluidas todas las formas, CIndU representaba el 14% de los casos y el 8% tenía más de una forma de CIndU. Estos datos coinciden con nuestros hallazgos del presente estudio15, en el que el 6% de nuestros pacientes de UF (N=3) tenían UEC coexistente, un porcentaje no alejado del encontrado por Neittaanmäki (1,8%)7.
A diferencia de los reportes previos9,16, los pacientes cuyos síntomas de UF se iniciaron en la infancia tuvieron mayor probabilidad de negatividad en la prueba de cubitos de hielo (supusimos que debido a la insuficiencia del tiempo de exposición), y no encontramos diferencias entre los pacientes cuyos síntomas comenzaron antes o después de la edad adulta. El 17% de nuestros pacientes fueron diagnosticados de urticaria atípica, lo cual es consistente con los datos encontrados en la literatura que apuntan a una prevalencia comprendida entre el 4 y el 49%6,7,9.
La UF es una presentación heterogénea de síntomas que varían entre ronchas locales y anafilaxis, relacionados a menudo con la amplitud y duración de la exposición4,14. La capacidad de identificar los factores de riesgo y los fenotipos específicos de los pacientes con reacciones graves habría tenido un impacto beneficioso para el manejo de dichos pacientes. Se recomienda y es ampliamente utilizada la evaluación de CTT y CsTT en los pacientes de UF, lo cual permite a los facultativos un mejor asesoramiento a dichos pacientes sobre la evitación de desencadenantes, supervisión de la eficacia y ajuste de la dosis de antihistamínicos3,8. Algunos estudios relacionan CTT y CsTT con la gravedad de la enfermedad calificándolos de factores predictivos de las reacciones sistémicas, al reflejar una menor CTT y un mayor CsTT en los pacientes con mayor gravedad de la enfermedad9,17. En nuestro estudio se produjo una tendencia a una menor CTT y un mayor CsTT en los pacientes con reacción sistémica, aunque no alcanzó significación estadística.
Los pacientes necesitan asesoramiento de cara a evitar la exposición prolongada a estímulos fríos por debajo de su umbral de temperatura, aunque esto es difícil de lograr en la vida diaria3,11. El tratamiento de primera línea son los antihistamínicos H1 de segunda generación no sedantes. Aun cuando los pacientes con enfermedades menos graves pueden controlar los síntomas evitando el frío y utilizando antihistamínicos de segunda generación según necesidad, muchos pacientes necesitan grandes dosis de estos para controlar los síntomas diarios (hasta 4/día)3,10,18. Por tanto, la dosis de antihistamínicos H1 se personaliza normalmente. La evaluación de CTT mediante TempTest ha mostrado ser una herramienta útil con anterioridad, a la hora de determinar la eficacia y dosis mínima necesaria para prevenir los síntomas en los pacientes de UF14,19. En nuestro estudio encontramos que los pacientes con necesidades de mayores dosis de antihistamínicos tenían mayor CTT, y sin embargo esto no fue cierto en el caso de CsTT, lo cual sugiere que el umbral de temperatura es más determinante que el tiempo de exposición a la hora de calcular la dosis de antihistamínicos.
Para aquellos pacientes refractarios al tratamiento con antihistamínicos, omalizumab (aun no habiendo sido todavía aprobado) ha mostrado buenos resultados en los pacientes de UF11.
La UF es una enfermedad heterogénea que puede presentarse como un episodio potencialmente mortal. Las pruebas de provocación y la evaluación del umbral de frío pueden ser herramientas importantes para manejar la enfermedad e identificar los grupos de gravedad. Evitar el frío y utilizar antihistamínicos H1 de segunda generación (de 1.a y 2.a líneas) son el tratamiento estándar.
Este estudio estuvo limitado por su naturaleza retrospectiva, aunque presentamos una población diversificada que se correlaciona con otros estudios9. Son necesarios estudios prospectivos y multicéntricos de mayor tamaño para esclarecer la etiopatogenia de la UF e identificar los factores de riesgo para la enfermedad de forma grave. La aprobación del uso de omalizumab en la UF refractaria a los antihistamínicos es también un importante objeto de investigación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.