Los procesos linfoproliferativos asociados a metotrexato son un grupo heterogéneo de proliferaciones linfoides o linfomas que se desarrollan en pacientes con enfermedades autoinmunes tratados con metotrexato. Con frecuencia, se asocian a infección por el virus de Epstein-Barr (VEB) y, ocasionalmente, involucionan al suspender el metotrexato.
Se presenta un caso de proceso linfoproliferativo tipo linfoma B difuso de célula grande, con una presentación clínica inusual de úlceras orales, afectando a una paciente de 79 años, con artritis reumatoide de larga evolución en tratamiento con metotrexato. Se detectó positividad para LMP-1 (proteína latente de membrana-1) y EBER (Epstein-Barr encoded RNA) por inmunohistoquímica e hibridación in situ cromogénica, respectivamente. Se confirmó la clonalidad del infiltrado por inmunohistoquímica (restricción de cadenas ligeras κ), PCR (reordenamiento monoclonal del gen IgH) y electroforesis capilar (GeneScan). El estudio de extensión fue negativo. La suspensión del metotrexato condujo a la remisión completa en 6 semanas. Dieciocho meses después del diagnóstico la paciente continúa libre de enfermedad.
Los procesos linfoproliferativos asociados a metotrexato raramente afectan primariamente a la cavidad oral y, sólo excepcionalmente, se manifiestan en forma de úlceras. Se revisa la literatura relativa a procesos linfoproliferativos asociados a metotrexato con presentación clínica de úlceras orales.
Methotrexate-associated lymphoproliferative disorders are a heterogeneous group of lymphoid proliferations or lymphomas that develop in patients with autoimmune diseases treated using methotrexate.
These lymphoproliferative disorders are often associated with Epstein-Barr virus infection and occasionally regress after the withdrawal of methotrexate therapy. The lymphoproliferative disorder in this case was diffuse large B-cell lymphoma, unusually presenting as oral ulcers in a 79-year-old woman on treatment with methotrexate for longstanding rheumatoid arthritis. Latent membrane protein 1 positivity was detected by immunohistochemistry and Epstein-Barr-virus encoded small RNA positivity by chromogenic in situ hybridization. Clonality was confirmed by immunohistochemistry (κ light-chain restriction), polymerase chain reaction (monoclonal immunoglobulin H gene rearrangement), and capillary electrophoresis (GeneScan). Staging procedures were negative. Withdrawal of methotrexate therapy led to complete remission within 6 weeks, and the patient is alive and disease-free 18 months after the diagnosis was made.
The oral cavity is not often involved in the initial presentation of methotrexate-associated lymphoproliferative disorders, and presentation with intraoral ulcers is very rare. We have performed a review of the literature on methotrexate-associated lymphoproliferative disorders presenting as ulcers in the oral cavity.
La clasificación actual de tumores de tejidos hematopoyéticos y linfoides de la OMS (Organización Mundial de la Salud) de 2001 reconoce 4 categorías de linfomas y procesos linfoproliferativos asociados a estados de inmunodeficiencia o inmunosupresión: a) procesos linfoproliferativos asociados a inmunodeficiencia primaria; b) linfomas asociados a infección por el virus de la inmunodeficiencia humana (VIH); c) procesos linfoproliferativos postrasplante, y d) procesos linfoproliferativos asociados a metotrexato1.
Estos últimos se definen como proliferaciones linfoides o linfomas que afectan a pacientes inmunodeprimidos con metotrexato por diversas enfermedades autoinmunes (artritis reumatoide, psoriasis, dermatomiositis)1,2, y puede semejar un linfoma B de células grandes, un linfoma de Hodgkin o un proceso linfoproliferativo postrasplante polimorfo. Suelen asociarse a infección por el virus de Epstein-Barr (VEB) y pueden involucionar con la interrupción del metotrexato1.
Se presenta un caso de proceso linfoproliferativo con morfología de linfoma B difuso de célula grande, positivo para el VEB, de localización primaria y exclusiva en mucosa oral, y clínica de úlceras orales, en una paciente con artritis reumatoide de larga evolución tratada con metotrexato.
Caso clínicoSe trata de una mujer de 79 años con artritis reumatoide de 20 años de evolución, en tratamiento con metotrexato desde hace 17 años, en dosis variables entre 5 y 12,5 mg/semana, que consultó por lesiones dolorosas en la cavidad oral de 2 meses de evolución.
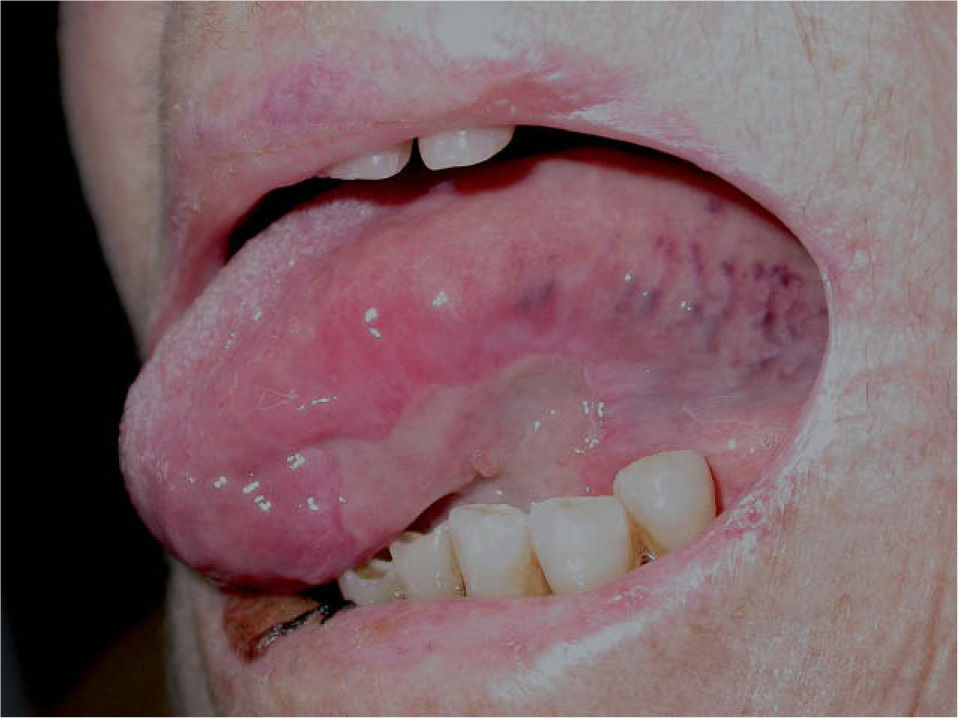
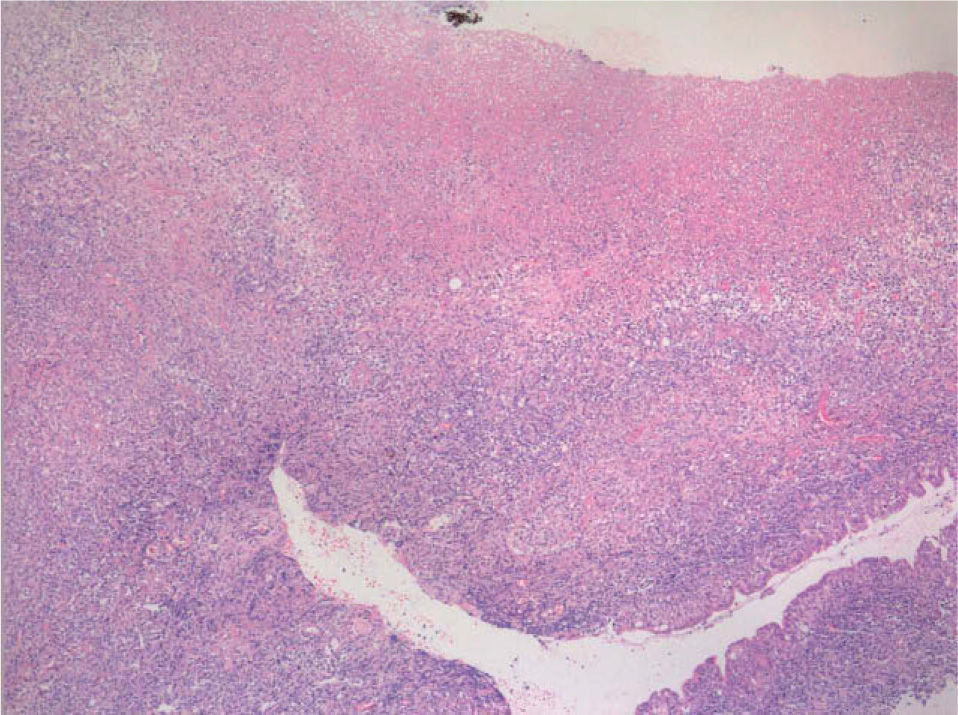
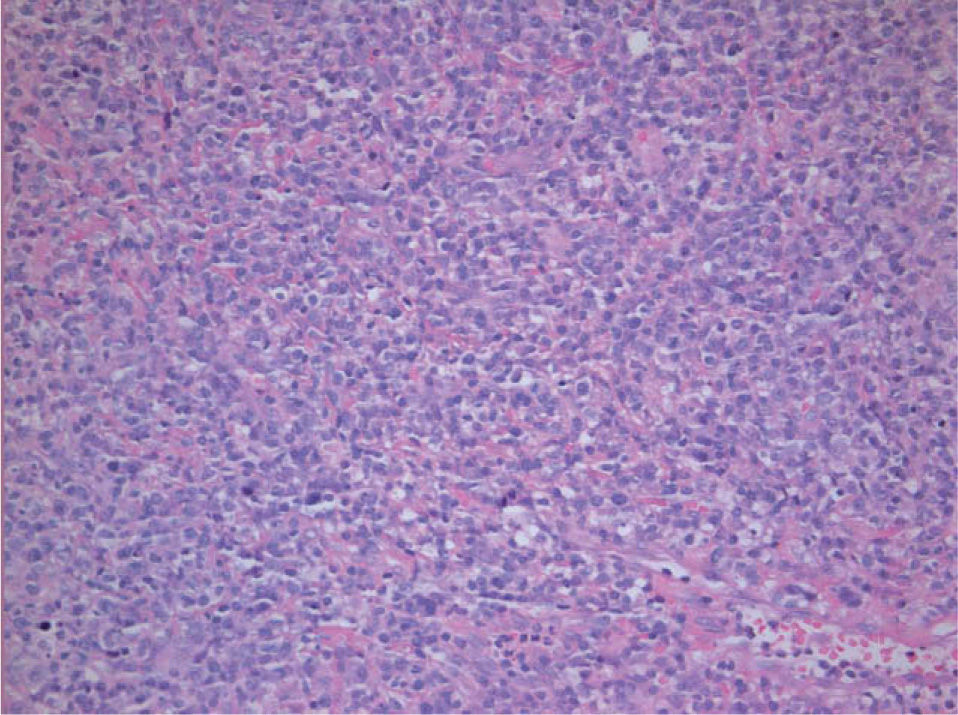
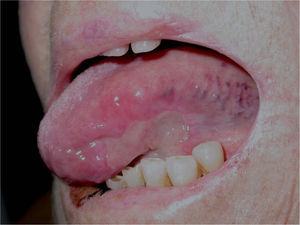
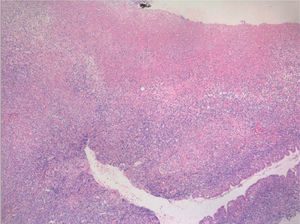
Las lesiones consistían en amplias úlceras recubiertas de exudado grisáceo, induradas a la palpación, localizadas en la cara ventral de la lengua, mucosa yugal, suelo de la boca y labio inferior (fig. 1). En el estudio histopatológico se identificó un denso infiltrado compuesto por células linfoides de gran tamaño y morfología irregular, ocupando difusamente todo el espesor del corion según un patrón «en sábana», con abundantes figuras de mitosis (figs. 2 y 3). El estudio con técnicas de inmunohistoquímica mostró que las células neoplásicas eran positivas para CD45, CD20 y CD79a con numerosas células activadas CD30-positivas (fig. 4). Los marcadores CD15, CD21 y CD23 fueron negativos. La neoplasia presentaba un índice proliferativo medido por Ki-67 mayor del 70 %. Se reconoció una población minoritaria de linfocitos T de pequeño tamaño (CD3+ y CD43+), macrófagos (CD68+) y células natural killer (NK) (CD56+). Se detectó positividad para LMP-1 (proteína latente de membrana-1 del VEB) y EBER (Epstein-Barr encoded RNA) en una alta proporción de células tumorales por inmunohistoquímica e hibridación in situ cromogénica, respectivamente (fig. 5).
Con técnicas de inmunohistoquímica se detectó restricción de cadenas ligeras к. La clonalidad del infiltrado fue confirmada mediante análisis por reacción en cadena de la polimerasa (PCR) del gen de las cadenas pesadas de las inmunoglobulinas (IgH) y electroforesis capilar (GeneScan). El estudio con inmunofluorescencia directa fue negativo. El hemograma y la bioquímica sanguínea fueron normales, a excepción de un aumento de la lactato deshidrogenasa (LDH) (210 UI/l; valores de referencia: 98–192 UI/l) y de la (β2-microglobulina (3,68 mg/l; valores de referencia: < 2,4 mg/l). No se observaron alteraciones en los niveles de ácido fólico. No se detectaron otros hallazgos patológicos en la exploración cutáneo-mucosa ni adenopatías, y el estudio de extensión (tomografía axial computarizada [TAC] craneal, cérvico-torácica y abdómino-pélvica) fue negativo. Con el diagnóstico de proceso linfoproliferativo asociado a metotrexato (tipo linfoma B difuso de células grandes VEB-positivo) se suspendió el mismo, observándose una completa epitelización de las úlceras en 6 semanas. La remisión de las lesiones se confirmó histológicamente. Dieciocho meses después del diagnóstico la paciente permanece en remisión completa.
DiscusiónLos procesos linfoproliferativos que afectan a pacientes con enfermedades autoinmunes tratados con metotrexato pueden presentar una morfología histopatológica muy variada. El 35 % de los casos corresponden al tipo linfoma B difuso de células grandes. Con menor frecuencia se han descrito casos de linfoma de Hodgkin (25 %), lesiones Hodgkin-like (8 %), linfoma folicular (10 %), linfoma de Burkitt (4 %) y linfoma T periférico (4 %). En un 14 % de los casos se han descrito infiltrados linfocitarios o linfoplasmocitarios polimorfos1. Aproximadamente la mitad de los casos son positivos para VEB. La frecuencia de la infección por el el VEB está determinada por el tipo histológico. Se detecta positividad para el VEB en el 50 % de los casos de linfoma B difuso de células grandes, en el 75 % de linfomas de Hodgkin y lesiones Hodgkin-like, en el 50 % de los infiltrados linfoplasmocitarios y en el 40 % de los linfomas foliculares1.
La proporción de casos que involucionan tras la suspensión del metotrexato está condicionada por la infección por el VEB y por el tipo histológico. La mayoría de los casos que responden a esta medida son positivos para el VEB. El 40 % de los casos de linfoma B difuso de células grandes y el 30 % de los casos de linfoma de Hodgkin se resuelven tras la suspensión del metotrexato. Aquellos que no remiten deben recibir quimioterapia. La supervivencia global es del 50 % en los pacientes con linfoma B difuso de células grandes y del 75 % en los pacientes con linfoma de Hodgkin1.
La localización extraganglionar (tracto gastrointestinal, piel, pulmón, riñón, tejidos blandos) se ha descrito en el 40 % de los casos, aunque varía en función del tipo histológico. El 50 % de los casos de linfoma B difuso de célula grande, el 20 % de los linfomas de Hodgkin, el 100 % de los linfomas linfoplasmocitarios e infiltrados linfoplasmocitarios atípicos y el 40 % de los linfomas foliculares asientan en localizaciones extraganglionares1. Los procesos linfoproliferativos asociados a metotrexato tipo linfoma B difuso de células grandes con afectación cutánea primaria son extremadamente raros, habiéndose publicado un número muy escaso de pacientes con esta patología3–6.
Sólo un 2 % de los linfomas en general se presentan inicialmente en la cavidad oral, y raramente se manifiestan en forma de úlceras, siendo la tumefacción el signo predominante en la mayoría de los casos. En una serie de 58 casos de linfomas de la cavidad oral, sólo dos presentaron clínica de ulceración7. La afectación primaria de cavidad oral con clínica de úlceras es muy infrecuente en los procesos linfoproliferativos asociados a estados de inmunodeficiencia. Elad et al, en un artículo publicado en 2008, han revisado los 10 casos publicados de proceso linfoproliferativo postrasplante con afectación oral primaria. De estos 10 casos, sólo 3 se habían manifestado en forma de ulceraciones8. Esta revisión no citaba un artículo previo de Bruce et al en el que se describía un linfoma B difuso de células grandes asociado con la infección por el VEB en una paciente trasplantada de páncreas, con clínica de úlcera lingual9. La literatura sólo recoge dos casos de proceso linfoproliferativo asociado a metotrexato con presentación clínica de úlceras orales y destrucción ósea10,11 (tabla 1). El caso que se describe es excepcional por la afectación exclusiva de la mucosa oral, y la presentación clínica de úlceras orales sin afectación ósea.
Casos publicados de procesos linfoproliferativos asociados a metotrexato de localización primaria en la cavidad oral con clínica de úlceras
| Caso | Sexo/edad | Enfermedad de base | Clínica | Tipo histológico | Infección por VEB/técnica de diagnóstico | Evolución/tiempo de seguimiento |
| Kalantzis et al10 (2005) | M/72 | NE | Úlcera en mucosa maxilar anterior, hueso expuesto, pérdida de dientes | Proceso linfoproliferativo B policlonal | +/NE | Resolución tras suspensión de metotrexato/NE |
| Acero et al11 (2006) | M/79 | Artritis reumatoide | Úlcera maxilar en vestíbulo oral superior y encías. Resorción ósea de procesos alveolares de maxilar superior y paladar duro. | Linfoma B difuso de células grandes con numerosos plasmablastos y células plasmáticas atípicas | +/serología | Resolución tras suspensión de metotrexato y MACOP-B/1 año |
| Presente caso (2008) | M/79 | Artritis reumatoide | Úlceras orales en lengua, suelo de la boca y labio inferior | Linfoma B difuso de células grandes | +/LMP-1 (IHQ) y EBER (His) | Resolución tras suspensión de metotrexato/18 meses |
EBER: Epstein-Barr encoded RNA; His: hibridación in situ; IHQ: inmunohistoquímica; LMP-1: proteína latente de membrana-1; M: mujer; MACOP-B: mitoxantrona, adriamicina, ciclofosfamida, vincristina, prednisona y bleomicina; NE: no especificada; VEB: virus de Epstein-Barr.
El diagnóstico diferencial de los procesos linfoproliferativos asociados a metotrexato se plantea con otros linfomas cutáneos asociados a la infección por el VEB como el linfoma plasmablástico, el linfoma de Burkitt y el linfoma T/natural killer (NK) tipo nasal. El linfoma plasmablástico es una variante rara del linfoma B difuso de células grandes con un inmunofenotipo (CD20-negativo o +/-, CD138+, Bcl-6-negativo), que refleja un estadio terminal en la diferenciación de la célula B. Suele asentar en la cavidad oral de pacientes VIH-positivos, aunque se ha descrito en trasplantados VIH-negativos, y se asocia con un pronóstico desfavorable4,12,13. El linfoma de Burkitt es un linfoma B, altamente agresivo, que se puede desarrollar en la región maxilofacial y extenderse a la cavidad oral con clínica de ulceración. Se caracteriza por una proliferación relativamente uniforme de células B de mediano tamaño con el inmunofenotipo CD5-, CD10+, CD20+, Bcl-2- y translocación c-Myc14,15. El linfoma T/NK tipo nasal de la cavidad oral suele asentarse en el paladar o las encías y se caracteriza por un comportamiento agresivo y una infiltración difusa, angiocéntrica y angioinvasiva, de células medianas o grandes positivas para CD3, CD43, CD45RO, CD56 y TIA-116.
Conflicto de interesesDeclaramos no tener ningún conflicto de intereses.

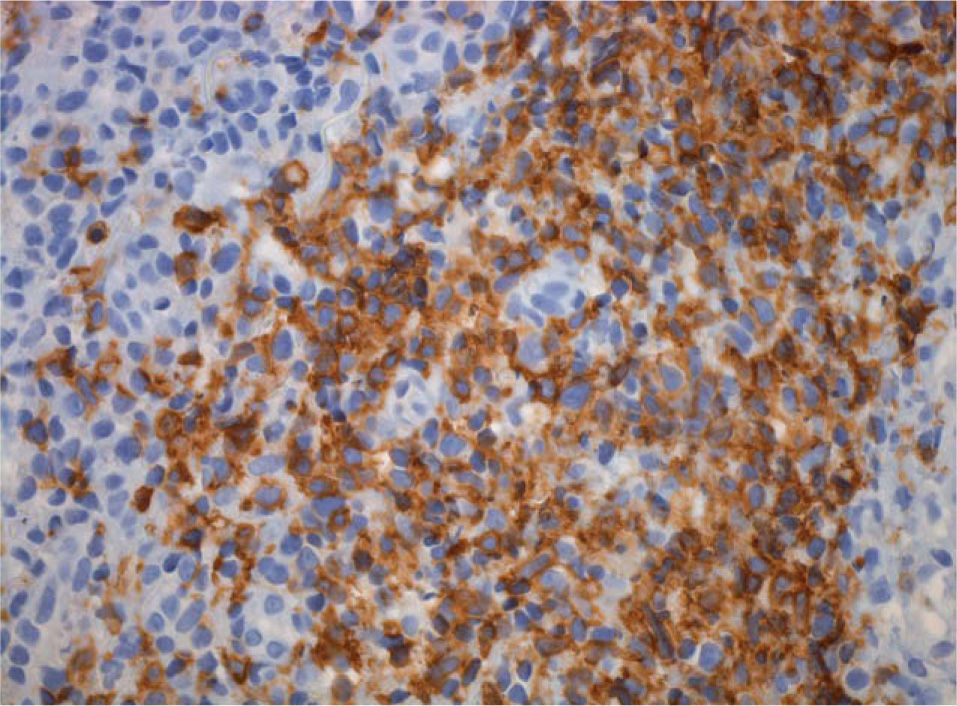
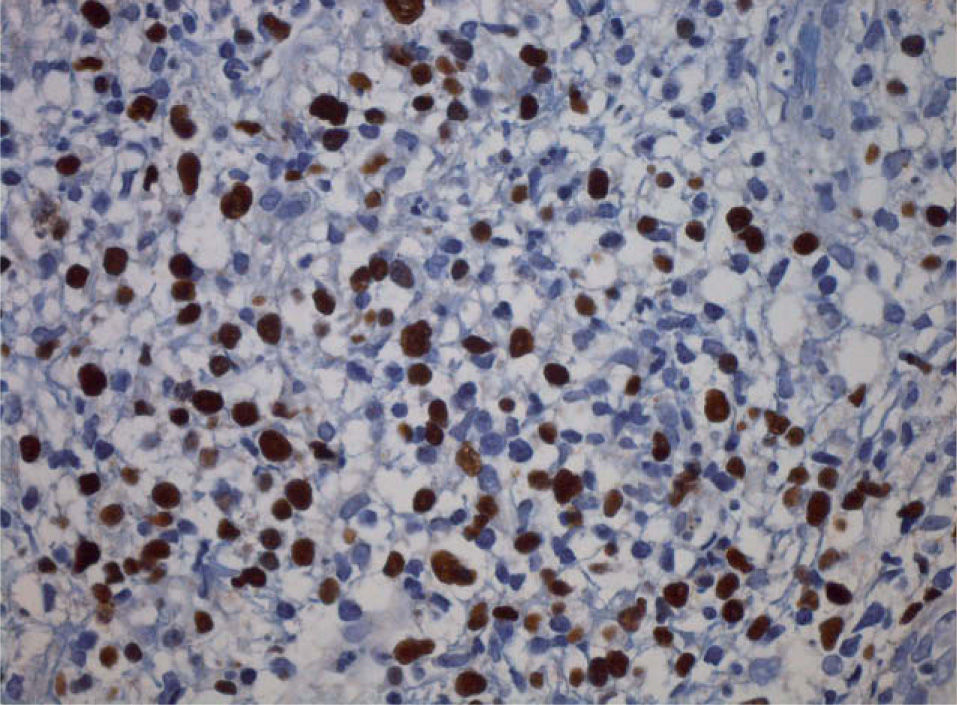
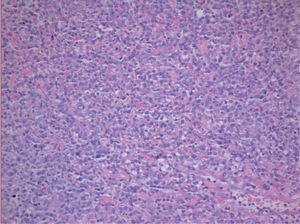
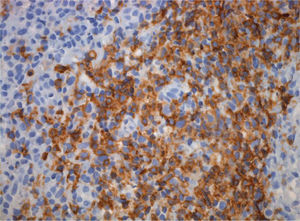
![Se detecta ARN (EBER [Epstein-Barr encoded RNA]) del virus de Epstein-Barr en la mayoría de las células que componen la proliferación linfoide mediante hibridación in situ cromogénica (×40). Se detecta ARN (EBER [Epstein-Barr encoded RNA]) del virus de Epstein-Barr en la mayoría de las células que componen la proliferación linfoide mediante hibridación in situ cromogénica (×40).](https://static.elsevier.es/multimedia/00017310/0000010000000002/v1_201304241456/S0001731009702339/v1_201304241456/es/main.assets/thumbnail/gr5.jpeg?xkr=ue/ImdikoIMrsJoerZ+w9/t1/zx4Q/XH5Tma1a/6fSs=)



