Varón de 47 años, con antecedentes personales de hepatitis C pasada, serología VIH negativa, acudió a la consulta por una lesión asintomática en el párpado superior izquierdo de más de 5 años de evolución. La lesión comenzó como un «grano» de crecimiento progresivo. Niega exposición a productos químicos tóxicos ni a radioterapia. El servicio de oftalmología lo diagnosticó de chalazión.
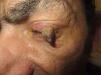
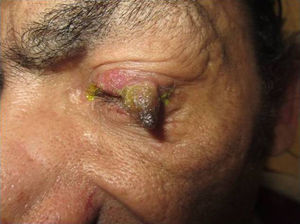
Exploración físicaTumor único bien delimitado, localizado en párpado superior izquierdo, de coloración amarillo-marronácea, queratósico con base eritematosa, que contactaba con el borde palpebral (fig. 1). No se palpaban adenopatías locorregionales.
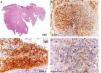
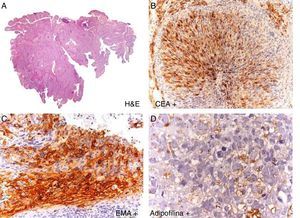
HistopatologíaEn la imagen panorámica (fig. 2) se observa una neoformación con patrón polipoide, que ulcera la totalidad de la epidermis. Dicha tumoración infiltrante se dispone formando unos nidos confluentes que incluyen unas áreas con necrosis en la zona central. A mayor aumento se observaba la presencia de células con moderada atipia y prominente nucléolo en los nidos tumorales. Asimismo, se evidencia una clara diferenciación de las células con un citoplasma claro y microvacuolado, con tinciones positivas para CEA, EMA y adipofilina.
Otras pruebas complementariasEl examen oftalmológico completo no mostró hallazgos patológicos, y la analítica de sangre y la radiografía de tórax fueron normales.
¿Cuál es el diagnóstico?
DiagnósticoCarcinoma sebáceo.
Evolución y tratamientoSe extirpó en V-bloque con margen quirúrgico de 4mm, con márgenes quirúrgicos libres en el estudio histológico. La TC cráneo-cérvico-torácica y la colonoscopia no mostraron evidencias de metástasis locorregionales ni a distancia. Las revisiones periódicas en los 2 últimos años no han mostrado signos de recidiva tumoral.
ComentarioEl carcinoma sebáceo (CS) es una neoplasia de origen anexial poco frecuente, de comportamiento agresivo. Corresponde al 0,7% de las neoplasias cutáneas1. Su localización más frecuente son los párpados superiores (el 75% de los casos publicados), aunque puede localizarse en cualquier parte del cuerpo que contenga glándulas sebáceas2. Suele presentarse como nódulos dolorosos rosado-amarillentos que se pueden confundir clínicamente con un chalazión3, y en raras ocasiones se presenta como una masa pedunculada que recuerda a un cuerno cutáneo, como nuestro paciente. Histológicamente, se pueden observar cambios que van desde una neoplasia sebácea bien diferenciada, con una proliferación lobulillar de células neoplásicas de citoplasma espumoso abundante, similar a los sebocitos maduros, o bien un tumor indiferenciado con un patrón de crecimiento infiltrante, formado por unas células neoplásicas con marcado pleomorfismo nuclear, un índice mitótico alto y una cantidad de lípidos intracitoplasmáticos escasa. Tinciones como la adipofilina y la perilipina han demostrado tener una elevada sensibilidad y especificidad para este tipo de neoplasias4. Las metástasis más frecuentes son ganglionares a nivel local (preauriculares, parotídeos, submandibulares y cervicales). A distancia es capaz de metastatizar a órganos como el pulmón, el hígado, el hueso y el cerebro.
El CS puede aparecer de manera espontánea o bien en el contexto del síndrome de Muir-Torre. Este es un síndrome de herencia autosómica dominante que asocia al menos un tumor cutáneo de estirpe sebácea (benigna o maligna, como el CS), la presencia o no de queratoacantomas, y una o más neoplasias viscerales, entre las que destaca el cáncer colorrectal hereditario no polipósico, seguido de tumores genitourinarios. El 23% de los pacientes con este síndrome presenta un CS, por tanto es importante descartar su asociación.
La cirugía es el tratamiento de primera línea en este tipo de tumores. Por su localización más frecuente (párpados), la cirugía de Mohs es de elección5,6, ya que ha demostrado presentar una tasa de recurrencia tumoral menor (11%) frente a la cirugía convencional con márgenes de seguridad de 5-6mm (30%). Como alternativa a la cirugía, la radioterapia ha demostrado ser una buena opción.
El pronóstico es francamente desfavorable, con una tasa de mortalidad del 50% en los primeros 5 años. Como factores de mal pronóstico destacan el sexo femenino, la edad avanzada, un tiempo de evolución superior a los 6 meses, un tamaño superior a 1cm y, como características histológicas, el carácter infiltrativo del tumor, una diferenciación pobre, la existencia de invasión vascular/perineural, y la diseminación pagetoide.