INTRODUCCION
La psoriasis es una enfermedad inflamatoria crónica e incurable de causa desconocida, en la que los linfocitos T y las células del sistema monocítico-macrofágico parecen desempeñar un papel patógeno fundamental, bien directamente o a través de las citoquinas que segregan. Ferrándiz et al1 han calculado una prevalencia del 1,2 % en la población española, lo cual supone que alrededor de 50.000 personas padecen psoriasis en España. El 6-20 % de los pacientes con psoriasis sufren, además, artropatía psoriásica2. La mayoría de los pacientes que padecen psoriasis y/o artropatía psoriásica son tratados satisfactoriamente con los medicamentos de aplicación tópica u oral aprobados por las autoridades sanitarias. En algunos casos, la actividad inflamatoria persiste a pesar del uso prolongado de fármacos inmunosupresores potentes.
Infliximab es un anticuerpo monoclonal quimérico que bloquea la actividad del factor de necrosis tumoral alfa (TNF-α)3,4. Varios trabajos han demostrado su eficacia tanto en la psoriasis como en la artropatía psoriásica5-16. Se presentan 2 pacientes con psoriasis y artropatía psoriásica resistente a los tratamientos inmunosupresores convencionales que mejoraron sensiblemente de ambos procesos tras ser tratados con este fármaco.
DESCRIPCION DE LOS CASOS
Caso 1
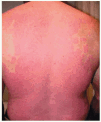
Un varón de 37 de edad que padecía psoriasis en placas desde hacía 10 años y artropatía psoriásica desde hacía 4 años, motivo por el cual sufría una incapacidad laboral definitiva para su trabajo habitual, consultó por un brote de psoriasis en placas extensa. Su psoriasis había sido tratada con diversos medicamentos tópicos, ultravioleta B (UVB) que hubo de ser suspendido a las pocas semanas por intolerancia y etretinato y metotrexato que fueron suspendidos precozmente por toxicidad hepática. En mayo de 2002 el paciente estaba en tratamiento con 30 mg/día de prednisona, parches de fentanilo de 5 mg cada 2 o 3 días y de 5 mg/kg ciclosporina A desde hacía un año. El paciente tenía placas eritematodescamativas que afectaban al 40 % de la superficie corporal y onicopatía grave. Asimismo padecía una espondiloartropatía con afectación bilateral de las articulaciones sacroilíacas (sacroileítis radiológica derecha de grado II e izquierda de grado III) y dolor de origen inflamatorio en la columna cervical y lumbar. Una biopsia cutánea mostró una dermatitis psoriasiforme con pústulas subcórneas. La ciclosporina A fue suspendida e inició tratamiento con metotrexato a dosis crecientes hasta 25 mg/semana por vía intramuscular (dosis acumulada, 650 mg). La psoriasis disminuyó en extensión sólo en los miembros inferiores y en el dorso de las manos y la dosis de prednisona pudo ser disminuida hasta 5 mg/día. El PASI previo al inicio de tratamiento con infliximab era de 24.
Caso 2
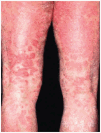
Un varón de 56 años de edad que sufría psoriasis y artropatía psoriásica desde hacía 30 años, motivo por el cual sufría una incapacidad laboral definitiva para su trabajo habitual desde hacía 5 años, consultó por un brote extenso de psoriasis. Había sido tratado con medicación tópica, UVB durante un mes y metotrexato durante un año. En noviembre de 2002 estaba en tratamiento con 200 mg/día de flurbiprofeno y ciclosporina A 3,5 mg/kg desde hacía un año con una mejoría significativa de la artropatía psoriásica y con escasa respuesta de la psoriasis. Una biopsia cutánea fue informada como compatible con psoriasis. El paciente presentaba placas eritematodescamativas que afectaban al 35 % de la superficie corporal (PASI 19,4) y onicopatía grave. La artropatía afectaba las articulaciones de los codos, rodillas, metacarpofalángicas, interfalángicas proximales y metatarsofalángicas.
Tratamiento con infliximab
El tratamiento con infliximab fue autorizado como uso compasivo por la Dirección General de Farmacia del Ministerio de Sanidad y Consumo. Ambos pacientes firmaron un consentimiento informado. Los 2 pacientes mostraron un resultado negativo a la prueba del Mantoux hecha dos veces con una semana de intervalo. La radiografía de tórax no reveló alteraciones significativas. Los análisis pretratamiento, que incluyeron anticuerpos antinucleares y factor reumatoide, no mostraron ninguna alteración.
Ambos pacientes fueron tratados con 5 mg/kg de Remicade® (infliximab; Schering-Plough), diluidos en 250 ml de solución para perfusión intravenosa de cloruro sódico al 0,9 %, las semanas 0, 2 y 6 en el Hospital de Día de la Fundación Hospital Son Llàtzer mediante infusión intravenosa de 2 h de duración. Los pacientes no fueron premedicados y mantuvieron la medicación inmunosupresora que tomaban en ese momento (paciente 1: metotrexato 25 mg/semana IM + prednisona 5 mg/día + parche de fentanilo; paciente 2: ciclosporina A 250 mg/día + flurbiprofeno 1 comp./12 h). Durante cada infusión se registró la frecuencia cardíaca y la presión arterial antes del inicio, cada 30 min y 30 min después de finalizar la misma.
Resultados
Las infusiones no produjeron ningún efecto adverso reseñable. Ambos pacientes comenzaron a mejorar de su psoriasis y artropatía psoriásica a partir de la primera semana. La dosis de metotrexato, prednisona y ciclosporina A que tomaban pudo ser disminuida hasta suspender el metotrexato la semana 8 y reducir la prednisona a 5 mg/48 h en el caso 1 y suspender la ciclosporina A en el caso 2 la semana 10.
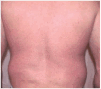
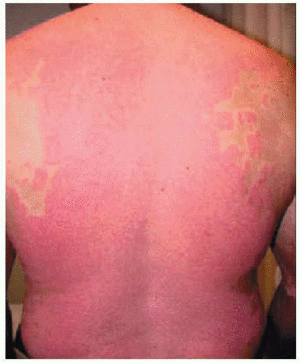
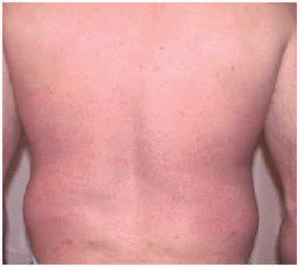
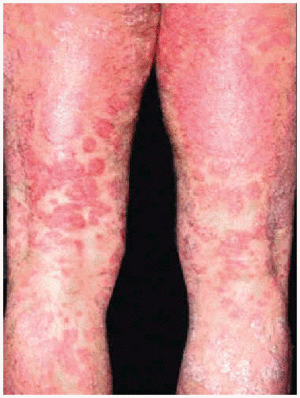
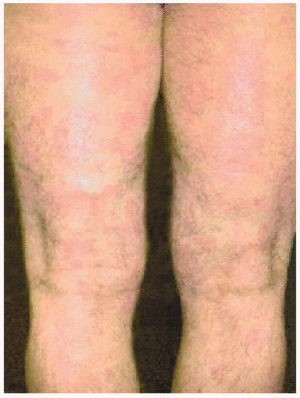
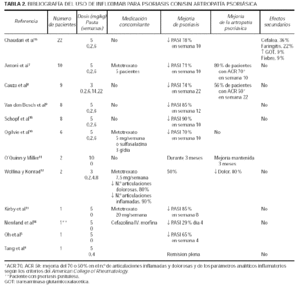
El PASI fue evaluado a la semana 10 (a las 4 semanas de la tercera infusión). La puntuación se redujo en el 90 % en ambos enfermos: de 24 a 2,3 en el caso 1 (figs. 1 y 2) y de 19,4 a 1,94 en el caso 2 (figs. 3 y 4). La artropatía psoriásica mejoró en ambos pacientes. En la semana l0, el caso 1 consiguió una mejoría de su espondiloartropatía que se objetivó con una disminución del índice de BASDAI (índice de actividad de la espondilitis anquilosante de Bath) de 7 a 4,217. El caso 2 consiguió una mejoría ACR 50 (mejoría del 50 % en el número de articulaciones inflamadas y dolorosas y de los datos analíticos que indican inflamación, según los criterios del American College of Rheumatology18).
Fig. 1.--Caso 1 antes de iniciar el tratamiento con infliximab (semana 0).
Fig. 2.--Caso 1 a las 4 semanas de la tercera dosis de infliximab (semana 10).
Fig. 3.--Caso 2 antes de iniciar el tratamiento con infliximab (semana 0).
Fig. 4.--Caso 2 a las 4 semanas de la tercera dosis de infliximab (semana 10).
DISCUSION
La importancia del exceso del TNF-α, sanguíneo y/o tisular, en la fisiopatología de la psoriasis y de la artropatía psoriásica está avalada por diversos datos analíticos. Los valores de TNF-α en las lesiones de psoriasis y en el tejido sinovial de los enfermos con artropatía psoriásica están más elevados que en los sujetos sanos y estos niveles se correlacionan con la actividad de ambas enfermedades19,20. La piel normal tiene inmunorreactividad para el TNF-α limitada al epitelio glandular ecrino. En la piel psoriásica, sin embargo, el TNF-α aparece en todo el espesor de la epidermis y en los dendrocitos dérmicos20. El TNF-α es secretado por los queratinocitos, macrófagos, mastocitos, dendrocitos y linfocitos T activados de la piel psoriásica. El TNF-α induce la expresión de moléculas de adhesión en los endotelios y en los queratinocitos y facilita la migración leucocitaria20. Los linfocitos T y los macrófagos de los pacientes con psoriasis y con artropatía psoriásica producen más cantidad de TNF-α que los de los sujetos sanos19,20. Además se ha observado que una mutación en la región promotora del gen del TNF-α se asocia a artropatía psoriásica de inicio juvenil21.
Infliximab es un anticuerpo monoclonal quimérico, ratón-humano, de isotipo IgG1 que neutraliza la actividad biológica de TNF-α mediante la unión a las formas solubles y unidas a membranas celulares de esta citoquina y mediante el bloqueo de la unión de TNF-α con sus receptores3,4. Infliximab pertenece a una nueva generación de fármacos dirigidos frente a «dianas moleculares» de los cuales alefacept y etanercept han sido aprobados por la Food and Drug Administration (FDA) norteamericana para el tratamiento de la psoriasis y la artropatía psoriásica, respectivamente (tabla 1). Infliximab está autorizado por el Ministerio de Sanidad y Consumo para tratar la enfermedad de Crohn y la artritis reumatoide grave (Remicade®, ficha técnica).
Oh et al5 publicaron en mayo de 2000 el primer caso de psoriasis que mejoró al ser tratado con infliximab por una enfermedad de Crohn concomitante. Tang et al6 refieren, posteriormente, 2 casos de mejoría de pioderma gangrenoso y un caso de psoriasis tratados con infliximab por una enfermedad de Crohn. Chaudari et al15 han publicado el trabajo más concluyente hasta la fecha, en el que tratan a 33 pacientes con psoriasis en un estudio aleatorizado y doble ciego con placebo (n = 11) o con infliximab 5 mg/kg (n = 11) o 10 mg/kg (n = 11), las semanas 0,2 y 6. En la semana 10, un 18 % de los pacientes tratados con placebo habían respondido al tratamiento (physician global assessment) frente al 82 % de los tratados con infliximab 5 mg/kg y el 91 % de los tratados con infliximab 10 mg/kg. Los pacientes no habían recibido ningún tratamiento antipsoriásico tópico ni oral en las 2 semanas previas. En febrero de 2003 se han presentado los datos que correlacionan la mejoría clínica con la presencia de células CD3+ en la epidermis y con la expresión de K16 e ICAM-1 en los queratinocitos22 (tabla 2).
Los efectos adversos observados durante el tratamiento con infliximab pueden dividirse en los producidos durante la infusión del medicamento y los sobrevenidos por el tratamiento prolongado con el mismo (tabla 3). El 16-20 % de los pacientes sufren reacciones durante la infusión del medicamento como hipotensión, hipertensión, disnea, fiebre o dolor torácico23. Sin embargo, estas reacciones se resuelven habitualmente disminuyendo la velocidad de la infusión o premedicando con antihistamínicos en las infusiones posteriores. Ninguna de estas reacciones tuvo la consideración de «grave» por los investigadores. En un ensayo que incluyó a 340 pacientes tratados con infliximab por artritis reumatoide, tan sólo 2 pacientes (0,6 %) tuvieron que suspender el tratamiento por reacciones infusionales24. Infliximab es un anticuerpo monoclonal quimérico; por lo tanto, es posible el desarrollo de una enfermedad del suero o fenómenos de autoinmunidad de tipo lúpico durante un tratamiento prolongado con este fármaco. Un 11 % de 496 pacientes tratados con infliximab para artritis reumatoide, con o sin metotrexato, desarrollaron anticuerpos anti-DNAdc, pero sólo un paciente padeció un «síndrome lúpico», que se resolvió al suspender el tratamiento24,25. Por este motivo, se aconseja asociar otro fármaco inmunosupresor, habitualmente metotrexato, en dosis bajas en los pacientes con artritis tratados con infliximab. Un estudio de cohortes, que incluyó 125 enfermos que padecían enfermedad de Crohn tratados con infliximab con o sin otro fármaco inmunosupresor asociado, ha demostrado que la administración de infliximab sin medicación inmunosupresora concomintante se asociada de forma clara a la aparición de anticuerpos antiinfliximab, a una menor duración de la respuesta terapéutica y a un aumento en la tasa de reacciones infusionales26. La aparición de anticuerpos antiinfliximab y de autoanticuerpos, fundamentalmente anticardiolipinas y antinucleares, es más común en aquellos pacientes que son tratados con infliximab de forma irregular y con períodos largos entre infusiones, como ocurre en la enfermedad de Crohn23. La escasa experiencia clínica con infliximab en la psoriasis y artropatía psoriásica impide extraer conclusiones definitivas sobre el uso de medicación inmunosupresora concomitante. En el estudio más amplio realizado en psoriasis, que incluyó a 22 pacientes a los que se le administraron 3 dosis de 5 mg/kg las semanas 0, 2 y 6, los enfermos no recibieron otra medicación inmunosupresora y ninguno desarrolló procesos autoinmunes, aunque el período de seguimiento fue breve15. El resto de los trabajos publicados incluye un número pequeño de pacientes y un período de seguimiento igualmente pequeño5-16.
Keane et al27 han recogido 70 casos de tuberculosis entre los 147.000 pacientes tratados con infliximab hasta mayo de 2001. La indicación del tratamiento fue artritis reumatoide en un 67 % de casos y el 40 % de ellos habían sido tratados recientemente con metotrexato y corticoides. Diez de esos 70 pacientes eran españoles. Esto ha conducido a que la Agencia Española del Medicamento aconseje realizar una radiografía de tórax y un Mantoux a todos los pacientes antes de iniciar el tratamiento con infliximab y repetir el Mantoux a la semana si el primero fuera negativo. Asimismo, aconseja tratar con isoniazida a dosis preventivas a las personas con alteraciones radiográficas o Mantoux positivo (www.msc.es/agemed/csmh/notas/infliximab.asp). Vergara et al28 han publicado 3 casos de reacción de tipo eritema multiforme y un liquen plano en pacientes tratados durante 14-30 días con infliximab por artritis reumatoide. Es interesante destacar que uno de los pacientes desarrolló una nueva reacción de tipo eritema multiforme cuando fue tratado con etanercept, que es otro inhibidor del TNF-α. Otro inconveniente que se debe considerar en el tratamiento con infliximab es su precio, pues 100 mg de infliximab (Remicade® 100 mg, 1 vial de 20 ml, Schering-Plough) cuestan 637,59 1. Además de en la psoriasis, el infliximab se ha utilizado con éxito para tratar otras dermatosis inflamatorias como necrólisis epidérmica tóxica29, sarcoidosis30 resistente a los tratamientos previos y pioderma gangrenoso6,31.