El síndrome Erythema Multiforme associated with Phenytoin And Cranial radiation Therapy (EMPACT) fue descrito por primera vez por Ahmed et al. en el año 2004 en una serie de pacientes con dermatosis secundarias a tratamiento con radioterapia holocraneal y fenitoína. El síndrome de Stevens-Johnson (SSJ) y la necrólisis epidérmica tóxica (NET) son dermatosis ampollosas agudas provocadas principalmente por la ingesta previa de fármacos, entre ellos la fenitoína1.
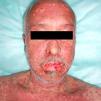
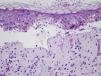
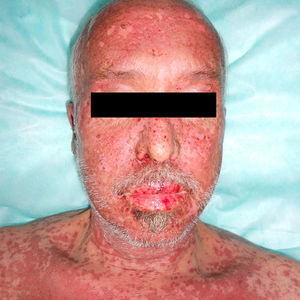
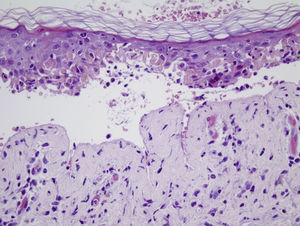
Varón de 54 años de edad, diagnosticado de un adenocarcinoma pulmonar (T3-4N2M1) con metástasis única intracraneal. Realizó tratamiento con radioterapia holocraneal con una dosis total de 30Gy (dosis fracción=300cGy), finalizando una semana antes del inicio del cuadro cutáneo. El paciente realizaba tratamiento con fenitoína como anticomicial profiláctico y dexametasona oral desde hacía 5 semanas. A la exploración presentaba lesiones eritemato-edematosas de pequeño tamaño con morfología en diana atípicas y tendencia a confluir en cara, cuello, tronco y raíz de miembros superiores ocupando un 35% de la superficie corporal, con despegamiento cutáneo en las áreas afectadas. Además destacaba una marcada inyección conjuntival, así como una intensa afectación de la mucosa oral con edema labial y lesiones erosivas (fig. 1). La biopsia de una de las lesiones en la región supraclavicular reveló una intensa lesión de interfase, tanto en la epidermis como en el epitelio folicular, con abundantes queratinocitos necróticos, aislados o en grupos, una respuesta inflamatoria moderada de tipo linfocitaria y áreas de desprendimiento epidérmico con necrosis parcial de la epidermis desprendida (fig. 2). Como manejo terapéutico además de la suspensión de la fenitoína y su sustitución por levetiracetam se realizó tratamiento de soporte, presentando el paciente una buena evolución de las lesiones, manteniéndose estable en relación con su proceso neoplásico.
La toma de anticomiciales de manera profiláctica es habitual en pacientes sometidos a radioterapia holocraneal. Al igual que en nuestro caso, el fármaco de elección suele ser la fenitoína, aunque de manera ocasional se emplean otros como carbamazepina, levetiracetam o lamotrigina.
Aunque la aparición de reacciones cutáneas tras la toma de fenitoína ocurre en un 19% de los casos, el desarrollo de manifestaciones cutáneas graves, como el SSJ y NET, es poco frecuente1,2. A pesar de ser inhabitual, es de gran importancia tenerlas en cuenta para evitar posibles complicaciones que puedan poner en peligro la vida del paciente.
En los últimos años, se ha demostrado que la asociación de radioterapia holocraneal y fenitoína conlleva un incremento en el riesgo de desarrollar lesiones cutáneas que se conoce como síndrome EMPACT3. Sin embargo, solo un pequeño porcentaje de los casos ha presentado manifestaciones cutáneo-mucosas del tipo SSJ o NET tan floridas4, como ha sucedido en nuestro paciente, situación que puede llegar a comprometer la vida del sujeto. Esta complicación se presenta como máculas y pápulas eritemato-edematosas inicialmente limitadas al campo de radiación, que posteriormente evolucionan hacia el desprendimiento epidérmico en zonas más amplias (signo de Nikolsky), con importante afectación tanto de la mucosa oral como ocular5. La afectación de la mucosa oral fue la manifestación inicial en nuestro caso, indicando la variabilidad de comienzo del cuadro.
Se desconoce la patogénesis, y se ha postulado que la radioterapia podría inducir el déficit de etopóxido hidroxilasa, enzima encargada de eliminar los metabolitos tóxicos de la fenitoína6. Más discutida es la posibilidad de una reacción de hipersensibilidad tipo IV a la fenitoína y sus metabolitos, incrementada por la acción de la radioterapia y el déficit en la metabolización de los productos tóxicos del fármaco5,7.
Debido a esto debe valorarse el empleo de levetiracetam o gabapentina como fármacos alternativos tanto de inicio como en sustitución de la fenitoína debido a que su degradación no se lleva a cabo por la misma vía metabólica.
En conclusión, presentamos un caso de síndrome EMPACT con afectación cutánea y de mucosas inusualmente grave. Es necesario valorar de forma individual la introducción de fármacos anticomiciales de manera profiláctica y, en caso de ser imprescindible su administración, debe vigilarse estrechamente la aparición de lesiones cutáneo-mucosas y suspender el fármaco ante el primer síntoma de sospecha.