Las alopecias cicatriciales constituyen un grupo de trastornos que dan lugar a una pérdida permanente de cabello como consecuencia de diversos procesos. En este artículo nos centraremos en las alopecias cicatriciales primarias (ACP), un grupo de enfermedades foliculocéntricas en las que el folículo piloso es la principal diana del proceso inflamatorio. Actualmente se clasifican según la celularidad del infiltrado inflamatorio en linfocíticas, neutrofílicas y mixtas. La patogenia de muchas de ellas sigue siendo desconocida. Algunas presentan similitudes clínicas que dificultan el diagnóstico, lo que hace en muchos casos necesaria la práctica de una o más biopsias cutáneas. En el manejo de estas entidades es necesario un diagnóstico preciso de forma precoz y un tratamiento agresivo en algunos casos, con objeto de evitar la destrucción folicular y el desarrollo de una alopecia cicatricial.
Scarring alopecia refers to a group of disorders of various etiologies that cause permanent hair loss. In this article, we focus on primary cicatricial alopecia, a group of diseases in which the hair follicle is the main target of the inflammatory process. These disorders are currently classified as lymphocytic, neutrophilic, or mixed according to the cells that make up the inflammatory infiltrate. The pathogenesis of the majority of these conditions is not fully understood and they may have similar clinical features, often making it necessary to perform 1 or more skin biopsies in order to reach a diagnosis. Management depends on early and accurate diagnosis and aggressive treatment in some cases in order to prevent follicular destruction and scarring.
Las alopecias cicatriciales constituyen un grupo de trastornos que dan lugar a una pérdida permanente de cabello que resulta de la sustitución de los folículos por fibrosis o colágeno hialinizado.
Pueden ser secundarias a un proceso inflamatorio previo, como un querion, un traumatismo o la radioterapia, o estar causadas por un tumor como un carcinoma o una metástasis. Ahora bien, este término se utiliza para denominar preferentemente las alopecias cicatriciales primarias (ACP), un grupo de enfermedades foliculocéntricas en las que el folículo piloso (FP) es la principal diana del proceso inflamatorio, mientras que la dermis interfolicular queda respetada1. En este artículo, nos centraremos principalmente en este último grupo de alopecias, que representan en muchas ocasiones un desafío clínico-terapéutico.
Alopecias cicatriciales primariasLas ACP representan alrededor del 3% del total de alopecias que se ven en un servicio de dermatología, aunque no se conoce con exactitud su epidemiología entre la población general. Se han propuesto distintas clasificaciones para las ACP. Actualmente se clasifican según la celularidad del infiltrado inflamatorio en linfocíticas, neutrofílicas y mixtas (tabla 1)2.
Clasificación de alopecias cicatriciales
| Linfocíticas |
| Lupus eritematoso cutáneo crónico |
| Liquen plano pilar |
| Liquen plano pilar clásico |
| Alopecia frontal fibrosante |
| Síndrome de Graham-Little |
| Pseudopelada de Brocq |
| Alopecia cicatricial centrífuga central |
| Alopecia mucinosa |
| Queratosis folicular espinulosa decalvante |
| Neutrofílicas |
| Foliculitis decalvante |
| Foliculitis disecante (Perifolliculitis capitis abscedens et suffodiens, enfermedad de Hoffman) |
| Mixtas |
| Acne queloidal de la nuca |
| Foliculitis (acné) necrótica |
| Dermatosis pustular erosiva |
| Inespecíficas |
Su patogénesis no se conoce con precisión. En estudios recientes se ha comprobado que la diana del proceso patogénico son las células madre del promontorio folicular, de las vainas del pelo y del infundíbulo folicular3. Se ha hipotetizado que el factor crítico consiste en que estas células madre sobrepasen un «punto de no retorno» que provoca un daño irreversible del FP. En condiciones normales, las células madre del epitelio del FP parecen gozar de cierta protección autoinmunitaria, al estar ubicadas en un nicho «inmunológicamente privilegiado». En algunas de las formas de ACP, como el liquen plano (LP) o el lupus eritematoso cutáneo crónico (LECC), esta protección podría colapsarse4. Se ha sugerido que mecanismos citotóxicos autoinmunes contra autoantígenos del FP producen una inflamación foliculocéntrica que es responsable de la destrucción del folículo. También parecen estar implicadas alteraciones funcionales de la glándula sebácea e interferencias en la comunicación entre el mesénquima del FP y el epitelio5.
ClínicaLas placas alopécicas acostumbran a ser asintomáticas y se expanden lentamente, aunque en algunos casos progresan con más rapidez y causan prurito, quemazón y dolor. La pérdida del cabello es irreversible. En el centro de las placas se observa desaparición de la cuadrícula cutánea y de los orificios foliculares, mientras que en la periferia se aprecia hiperqueratosis folicular y eritema perifolicular. Los bordes de las placas están mal delimitados y la superficie es lisa, no descamativa. En otros casos puede haber inflamación evidente e incluso supuración, en especial en las formas neutrofílicas.
HistopatologíaPara confirmar el diagnóstico y clasificar adecuadamente las ACP se recomienda realizar una biopsia para tinción con hematoxilina-eosina, orientada paralelamente al tallo del pelo para evitar que el corte lo atraviese. El lugar elegido para realizar la biopsia cutánea es fundamental, ya que en función de ello la información histopatológica será más o menos precisa. También resulta crucial el estadío evolutivo de la lesión analizada, siendo preferible escoger una lesión temprana con signos de actividad, ya que en lesiones cicatriciales la rentabilidad de la biopsia es escasa. En caso de obtener una sola biopsia cutánea, la mayoría de expertos recomiendan realizar el examen histológico de cortes transversales, ya que permite la visualización de múltiples FP en distintos niveles de maduración6–8. Para otros autores sería deseable tomar 2 biopsias, con el fin de analizar simultáneamente cortes transversales y verticales. En algunos casos, las tinciones de elastina (Verhoeff-van Gieson) son útiles para confirmar la presencia de cicatriz y para diferenciar lesiones tardías9.
En un estudio sobre 136 biopsias de alopecias cicatriciales del cuero cabelludo, el diagnóstico más frecuente fue el liquen plano (26%), seguido de lupus eritematoso cutáneo crónico (21%) y foliculitis decalvans (20%). Un 10% de los casos fueron diagnosticados de pseudopelada de Brocq (PPB)10.
Alopecias cicatriciales primarias linfocíticasLas dermatosis que dan lugar a este tipo de ACP son el LECC y el liquen plano pilar (LPP). También se incluye la pseudopelada de Brocq, que probablemente representa el estadio final de muchas de las ACP. Para precisar el diagnóstico puede ser útil realizar una biopsia con inmunofluorescencia directa (IFD), ya que en cerca del 50% de los casos de LECC se aprecia una banda continua de IgG.
Lupus eritematoso cutáneo crónico/Lupus eritematoso discoide (LECC/LED)Aproximadamente entre el 30 y el 50% de los pacientes con LED tienen afectación del cuero cabelludo, que a su vez puede ser el primer y único lugar afectado en un tercio de los pacientes con lupus. Es de dos a cinco veces más frecuente en mujeres11.
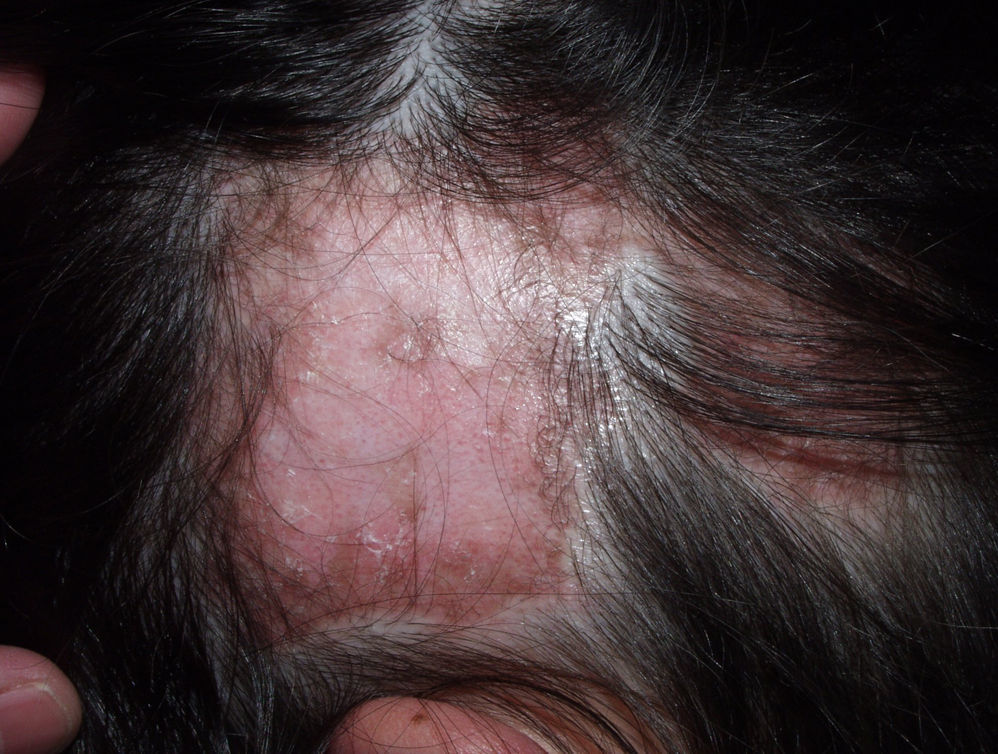
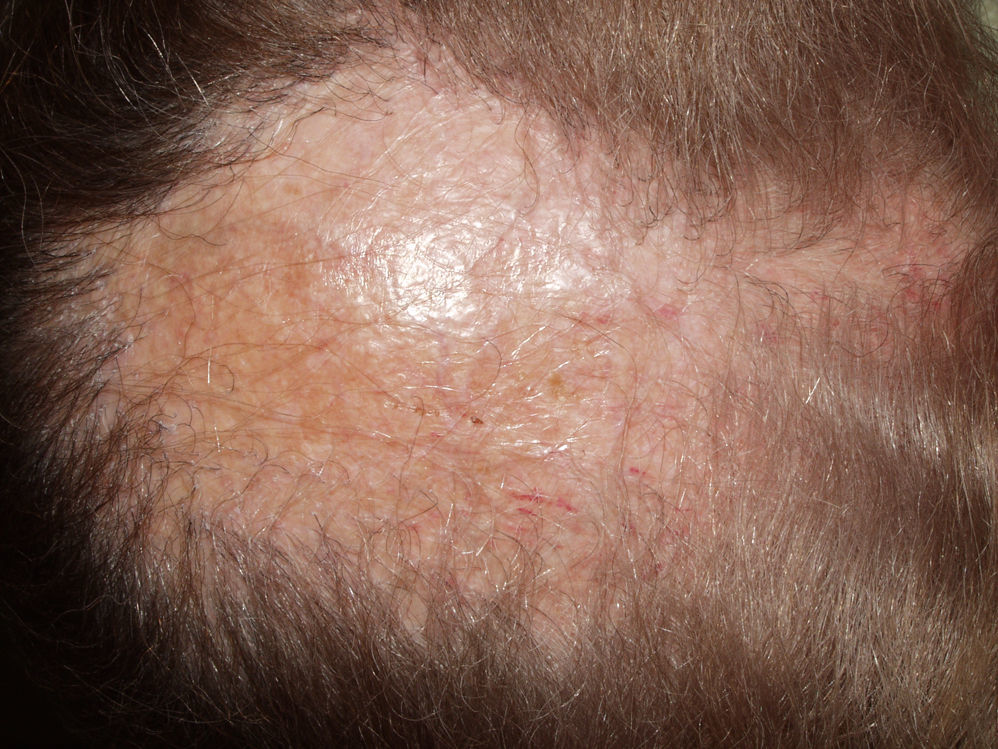
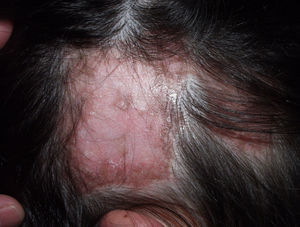
Clínicamente en las fases iniciales suele apreciarse una placa eritematosa, que se extiende periféricamente adoptando forma de moneda («discoide»), cubierta de escamas adheridas a la piel por tapones córneos. Puede causar prurito, quemazón y dolor. Al evolucionar va dejando cicatriz y atrofia (fig. 1), con pérdida del pelo y de los orificios foliculares en el centro, y eritema, telangiectasias e hiperqueratosis en la periferia. Durante la fase inflamatoria, la biopsia muestra vacuolización de la capa basal folicular, queratinocitos disqueratósicos y un denso infiltrado linfocítico perivascular y perianexial. En el epitelio interfolicular observaremos hiperqueratosis ortoqueratósica con tapones córneos, atrofia epidérmica, vacuolización basal con cuerpos citoides y engrosamiento de la membrana basal. También es frecuente observar mucina en la dermis. Mediante IFD se detecta en más de 70% de los casos depósito de IgG, IgM y complemento.
Previamente debemos descartar la existencia de lupus eritematoso sistémico (LES) mediante una historia clínica completa, ANA y función renal. El tratamiento del LED del cuero cabelludo es similar al de la piel11–13. Consiste en la aplicación de corticoides tópicos de elevada potencia, como el dipropionato de betametasona al 0,05% o el propionato de clobetasol al 0,05%, en crema, gel, loción o espuma, 2 veces al día (tabla 2), y en la infiltración en dermis profunda de triamcinolona acetónido (TA) cada 4-6 semanas, a una dosis de 4-10mg/ml, disolviendo 0,1-0,2ml de un vial de TA de 40mg en 0,8-0,9ml de suero, e infiltrando 0,1ml de la dilución por cm2 de la placa, sin sobrepasar 2ml, con jeringa y aguja de insulina. Los corticoides tópicos potentes pueden dejar hipopigmentación y telangiectasias definitivas, mientras que las infiltraciones pueden dejar atrofia. Si al cabo de 8-12 semanas no se obtiene respuesta pueden añadirse antimaláricos orales. Los antimaláricos son de primera elección en caso de alopecia rápidamente progresiva. Por su menor toxicidad ocular se empieza en primer lugar por hidroxicloroquina14. Previamente debe hacerse un examen oftalmológico y recomendar a los pacientes que dejen de fumar porque se ha visto que el tabaco disminuye la respuesta de una forma dosis-dependiente15. La dosis inicial de hidroxicloroquina es de 200-400mg/d (4-6mg/kg/d en niños), observándose mejoría al cabo de 1-2 meses. Incluso puede conseguirse una cierta repoblación si el tratamiento se inicia precozmente. Si el brote es muy agudo podemos añadir al principio prednisona oral, 1mg/kg, hasta que se controla el brote, retirándola de forma gradual en unas 8 semanas. En algunos casos puede estar indicada la combinación de varios antimaláricos por su efecto sinérgico16. El tratamiento debe mantenerse por tiempo prolongado, hasta unas pocas semanas después de que remita la inflamación, intentando posteriormente retirarlos lentamente. Si se observa resistencia puede intentarse el tratamiento con retinoides orales. Aunque se ha visto que la acitretina es tan efectiva como la hidroxicloroquina14, es preferible empezar con isotretinoína a una dosis de 1mg/kg/d17, porque causa menos efluvio telogénico y además, al tener una vida media más corta, tiene menos riesgo de teratogenicidad para las mujeres en edad fértil. En algunos casos se precisan dosis bajas de mantenimiento para conseguir el control de la enfermedad durante períodos prolongados (10-40mg/d). El LED del cuero cabelludo también mejora considerablemente con talidomida, de 50 a 300mg/d, aunque por lo general se requieren pequeñas dosis de mantenimiento de 25 a 50mg/d, ya que las recidivas son precoces y frecuentes18. Sus principales efectos secundarios son la teratogenicidad y la neuropatía periférica.
Tratamiento de alopecias cicatriciales primarias linfocíticas
| Enfermedad | Tratamiento topico | Tratamiento oral | Algoritmo terapéutico |
| LECC | Propionato clobetasol o dipropionato de betametasona al 0.05%/12h (crema, gel, loción o espuma)Triamcinolona acetónido (TA) 4-10mg/ml cada 4-6 semanasPimecrolimus crema al 1%/12h durante 8 semanas | Hidroxicloroquina (HCQ): | 1¿: CEs tópicos potentes o intralesionales2¿: Antipalúdicos o retinoides v. o.3¿: Inmunomoduladores tópicos, dapsona o talidomida |
| - Adultos: 200-400 mg/d | |||
| - Niños: 4-6 mg/kg/d | |||
| Isotretinoína: | |||
| - Inicio: 1 mg/kg/d | |||
| - Mantenimiento: 10-40 mg/d Talidomida: 50 a 300 mg/d | |||
| LPP | Propionato clobetasol o dipropionato de betametasona al 0.05%/12h (igual excipientes)TA 3-10 mg/ml cada 4-6 semanas | Prednisona: 0.5-1 mg/kgCiclosporina: 4-5 mg/kg/d durante 4-6 mesesTretinoína: 10-20 mg/dTalidomida: 100-150 mg/d 2-6 mesesHCQ: 400 mg/d, 6 meses | 1¿: CEs tópicos potentes y/o intralesionales o CEs v.o. (si rápida progresión)2¿: Ciclosporina o tetraciclinas v.o.3¿: Retinoides v.o., HCQ o talidomida |
| AFF | Propionato clobetasol o dipropionato de betametasona al 0.05%/12h (igual excipientes)Triamcinolona acetónido 3-10 mg/ml cada 4-6 semanas | Finasteride 2,5 mg/d | 1¿: igual que LPP2¿: añadir finasteride oral al tratamiento tópico |
| SGL | Igual que LPP | Igual que LPP | Puede aplicarse el del LPP |
| Pseudopelada de Brocq | Igual que LPP | Igual que LPP | No establecido. Faltan estudios randomizados |
| ACCC | Propionato clobetasol o dipropionato de betametasona al 0.05%/12h (igual excipientes)Triamcinolona acetónido 3-10 mg/ml cada 4-6 semanas | Tetraciclinas:- Clorhidrato de tetraciclina 500 mg/12ho- Doxiciclina 100 mg/12h | 1¿: Disminuir prácticas traumáticas locales2¿: CEs tópicos potentes o intralesionales y tetraciclinas v.o. |
LECC. Lupus eritematoso cutáneo crónico
LPP. Liquen plano pilar
AFF. Alopecia frontal fibrosante
SGL. Síndrome de Graham-Little
ACCC. Alopecia cicatricial centrífuga central
Algunos estudios también han mostrado mejoría de las lesiones de LED con inmunomoduladores tópicos como el pimecrolimus en crema al 1%, aplicándose 2 veces al día durante 8 semanas19,20, o el tacrolimus al 0,1%. En un estudio comparativo entre tacrolimus 0,1% y propionato de clobetasol 0,05% no se encontraron diferencias significativas entre ambos en cuanto a la efectividad. Ahora bien, estos resultados son controvertidos debido al pequeño número de pacientes presentes en este estudio21.
Además es fundamental evitar la exposición durante las horas de máxima insolación y la fotoprotección mediante el uso de un sombrero de ala ancha y ropa no muy escotada y la aplicación regular de filtros solares con factor de protección solar (FPS) elevado.
Otros fármacos que se han utilizado son la sulfona, el micofenolato de mofetilo, la azatioprina, el oro, la clofazimina y el tazaroteno11,22,23. Existen ciertas reticencias respecto al uso de fármacos biológicos en el LE porque se ha visto que los fármacos anti-TNFα, como el etanercept, pueden inducir lupus24. Además favorecen la aparición de anticuerpos circulantes y predisponen a las infecciones por micobacterias.
Liquen planopilar (LPP)Se denomina así al liquen plano que afecta los folículos pilosos. Es la ACP más frecuente. Además de la forma clásica se conocen tres variantes, la alopecia frontal fibrosante (AFF), la alopecia cicatricial centrífuga central (ACCC) y el síndrome de Graham-Little. Suele iniciarse en el vértex o la región parietal. Es más frecuente en mujeres de edad media. En ocasiones se asocia a lesiones típicas de liquen en la piel, las uñas o las mucosas25.
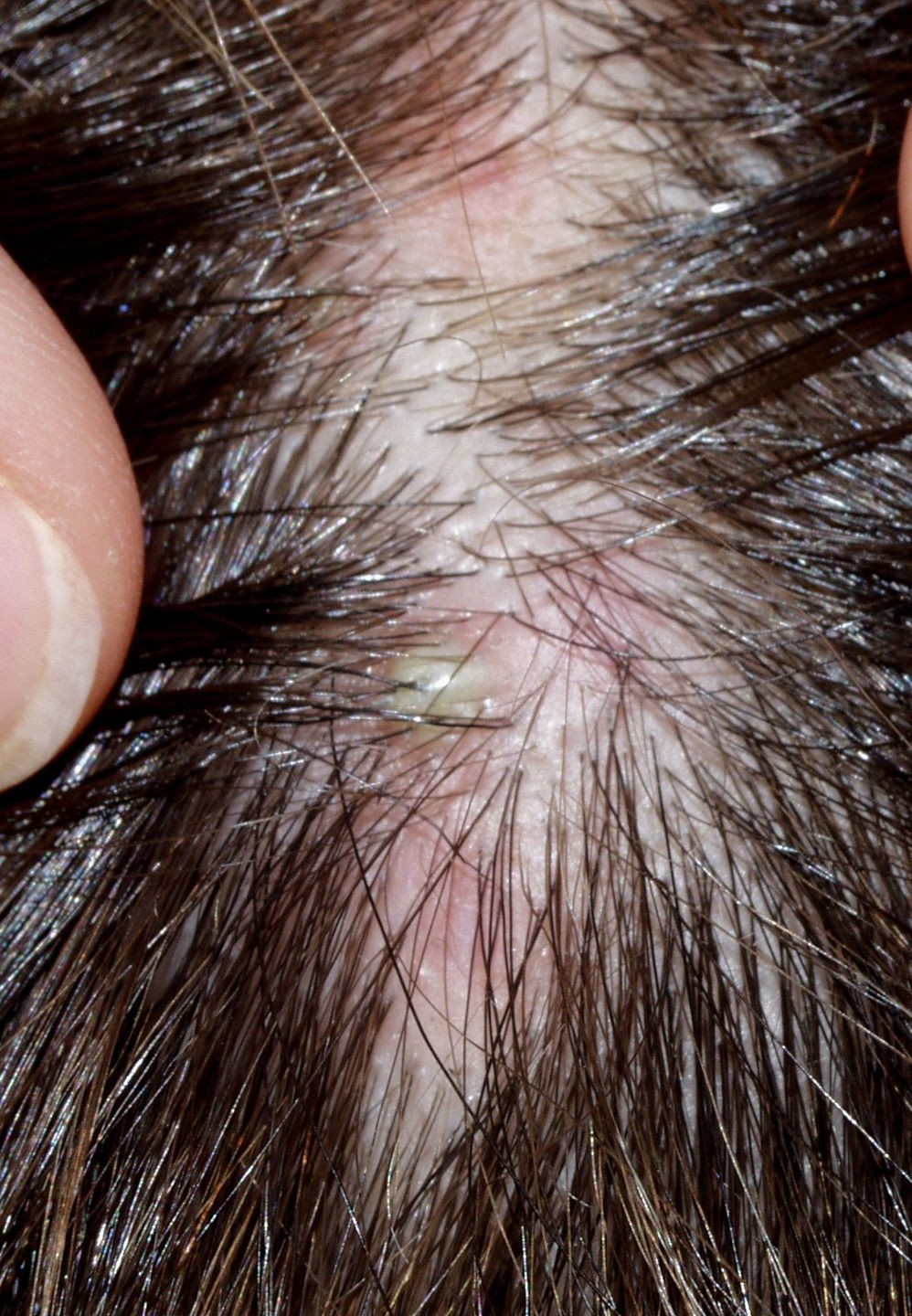
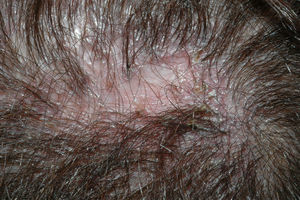
Clínicamente se caracteriza por pápulas queratósicas perifoliculares e hiperqueratosis folicular espinosa. Las placas evolucionan hacia la alopecia cicatricial (fig. 2) que suele ser multifocal, con presencia de varias lesiones simultáneamente. Los pacientes refieren por lo general prurito y quemazón o dolor en el cuero cabelludo. En el centro de las placas podemos observar orificios foliculares con pelos aislados, mientras en otros nacen grupos de 2 o 3 pelos (foliculitis «en penacho»). La piel tiene un aspecto apergaminado. Los bordes de las placas están mal delimitados y en el centro la superficie es lisa, no descamativa. La pérdida del cabello es irreversible.
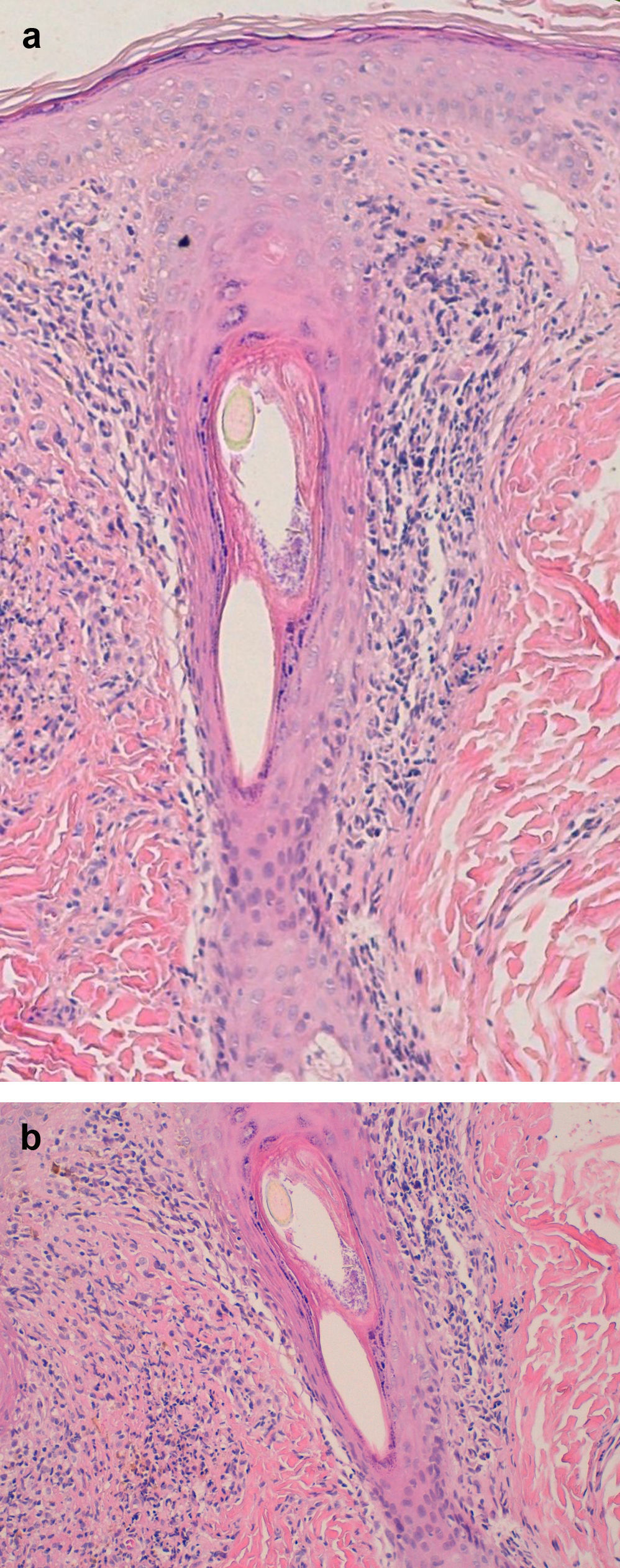
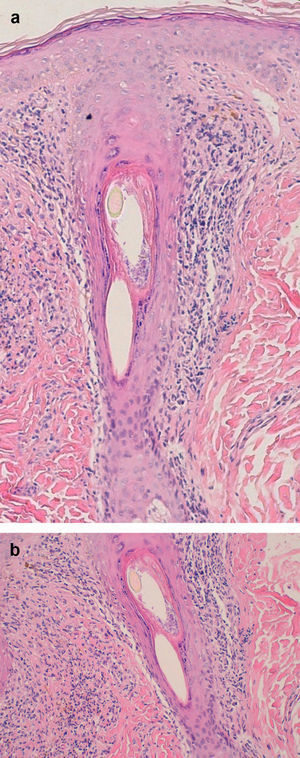
En la biopsia se detecta un infiltrado linfocítico predominantemente perifolicular (fig. 3) en la dermis reticular y fibroplasia mucinosa perifolicular en la dermis media, sin que se aprecie mucina interfolicular, y una cicatriz perifolicular en V superficial. Se observa también ausencia de glándulas sebáceas y del músculo erector del pelo26.
Siempre hemos de descartar la posibilidad de que esté desencadenada por fármacos, en especial oro27, atabrina o quinacrina o vacunación por hepatitis B28. También se ha de descartar infección por hepatitis C.
El tratamiento se inicia por lo general con corticoides tópicos de elevada potencia29,30(tabla 2), con infiltraciones de TA (3-10mg/mL, máximo 2mL) cada 4-6 semanas o con una combinación de ambos25, obteniéndose buenos resultados en el 40% de los casos leves o moderados13. En un estudio realizado sobre 30 pacientes, se obtuvo la remisión del cuadro en 2/3 de los mismos con corticoides tópicos durante 12 semanas30, retirándose posteriormente el fármaco de forma progresiva. En otro estudio se obtuvo una mejoría parcial y temporal en el 70% de los casos31. El uso de fármacos sistémicos ha de reservarse para los casos rápidamente progresivos que son resistentes a los corticoides tópicos. Puede utilizarse prednisona durante períodos cortos de tiempo, a una dosis de 0,5-1mg/kg hasta controlar la enfermedad, para reducir progresivamente la dosis durante 2-4 meses30,31. En caso de LPP refractario se ha usado como alternativa la ciclosporina oral. Con una dosis media de 4-5mg/kg/d durante 4-6 meses se consiguió la remisión completa en el 53% de los pacientes y una respuesta parcial en el 23% en una serie de 13 casos32. A pesar de sus buenos resultados, el tratamiento con corticoides orales y con ciclosporina suele producir recidivas del 60-80% de los casos al ser suspendidos31,33. También puede utilizarse el tratamiento con retinoides. Se ha observado una marcada mejoría con tretinoína oral a dosis bajas durante varios meses en 2 pacientes con LPP34.
De forma anecdótica se han utilizado otros fármacos. En un estudio retrospectivo se obtuvo la estabilización de la enfermedad en 6 de 11 casos tratados con tetraciclinas35 por lo que algunos autores consideran a las tetraciclinas el tratamiento oral de primera elección por su seguridad.
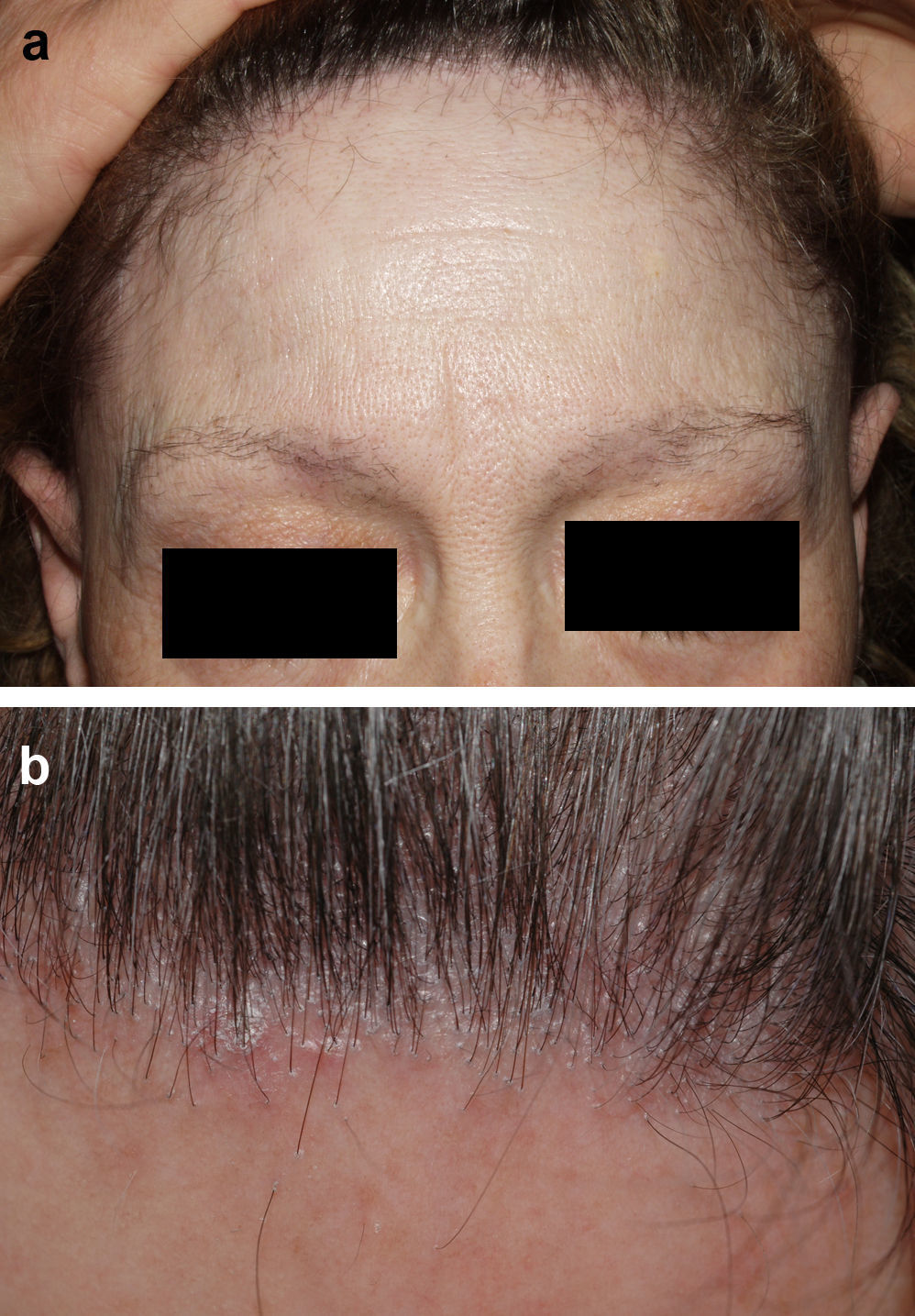
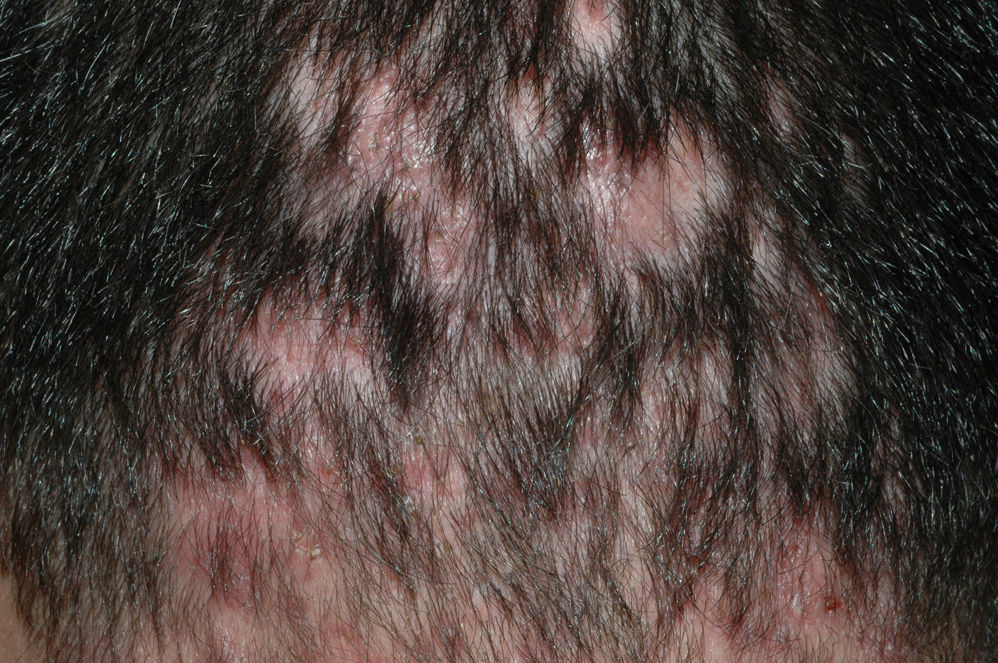
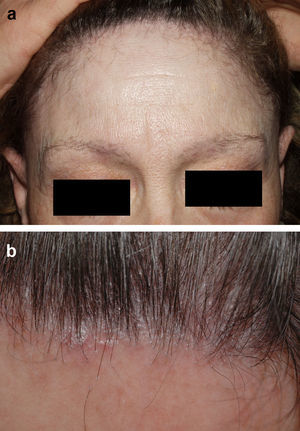
Alopecia frontal fibrosanteDenominamos alopecia frontal fibrosante36 a la recesión progresiva de la línea frontal y temporal junto con pérdida del pelo de la cola de las cejas y de las patillas, que se observa principalmente en mujeres posmenopáusicas (fig. 4). Por sus características clínicas (hiperqueratosis folicular, eritema perifolicular) e histológicas (infiltrado linfocítico perifolicular y fibrosis lamelar de la parte superior del folículo) la mayoría de expertos consideran que es una variedad de LPP37. No existe un tratamiento efectivo, aunque parece mejorar durante la fase hiperqueratósica con corticoides tópicos de potencia media-alta. Se puede intentar un manejo terapéutico similar al LPP38,39, añadiendo finasteride oral al corticoide tópico en las mujeres que presenten el típico patrón de caída femenino. Otra opción es realizar finasteride oral en monoterapia. Se ha de recordar que la finasterida está contraindicada en mujeres en edad fértil.
Síndrome de Graham-LittleDenominamos síndrome de Graham-Little a la tríada de alopecia cicatricial parcheada, como la del liquen plano, pérdida de pelo axilar y pubiano no cicatricial y pápulas foliculares espinulosas agrupadas en el tronco y las extremidades40,41, similares a las del liquen espinuloso. El tratamiento es difícil y se puede seguir el mismo manejo que en el LPP con respuestas variables, aunque también se han publicado algunos casos en los que la ciclosporina y la talidomida han sido efectivas41,42.
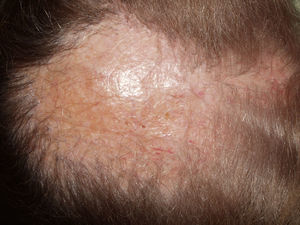
Alopecia cicatricial centrífuga central (ACCC)Probablemente existen 2 variantes. Una es más típica de mujeres de raza negra43,44 que puede estar causada por el uso de peinados traumáticos, calor, tracción y productos químicos. La otra, más propia de pacientes caucásicas, puede considerarse una variante de liquen plano (fig. 5). Ambas formas comparten algunos hallazgos clinicopatológicos con la pseudopelada de Brocq y con la foliculitis decalvante45, por lo que para algunos autores no queda bien establecido si la ACCC es una entidad nosológica independiente o es una forma clínica compartida por varias alopecias cicatriciales.
Histológicamente, durante la fase activa, un infiltrado linfocítico perifolicular rodea la parte superior del FP, donde se observa, además, una fibroplasia lamelar. En fases más avanzadas puede haber una inflamación perifolicular granulomatosa con células gigantes de tipo cuerpo extraño46.
Como tratamiento se recomienda el cese de las prácticas traumáticas en caso de que existan y, durante la fase inflamatoria, corticoides tópicos potentes combinados o no con tetraciclinas orales (clorhidrato de tetraciclina 500mg/12 horas o bien doxiciclina 100mg/12 horas)47. Con ello se obtiene una mejoría rápida que puede mantenerse durante unos meses aunque, por lo general, se siguen produciendo brotes durante unos años, hasta que la clínica cede por completo, dejando unas placas cicatriciales ovaladas, en muchas ocasiones de más de 10cm.
Pseudopelada de BrocqEs una ACP de curso crónico, asintomática, de la que Brocq describió 3 variantes: diseminada en pequeñas placas, en grandes placas y mixta48. Con frecuencia se afecta el vértex. Las lesiones son hipopigmentadas o nacaradas y ligeramente deprimidas, lo que se conoce como «pisadas en la nieve». Existe un amplio debate acerca de si se trata de una entidad nosológica diferente o bien es el estadio final, postinflamatorio, de otras ACP. No hay un protocolo terapéutico bien establecido. Se han utilizado corticosteroides potentes, hidroxicloroquina y talidomida, todos ellos con bajos niveles de evidencia, al no existir consenso en cuanto a la naturaleza de la enfermedad, estudios aleatorizados ni series largas que evalúen su eficacia.
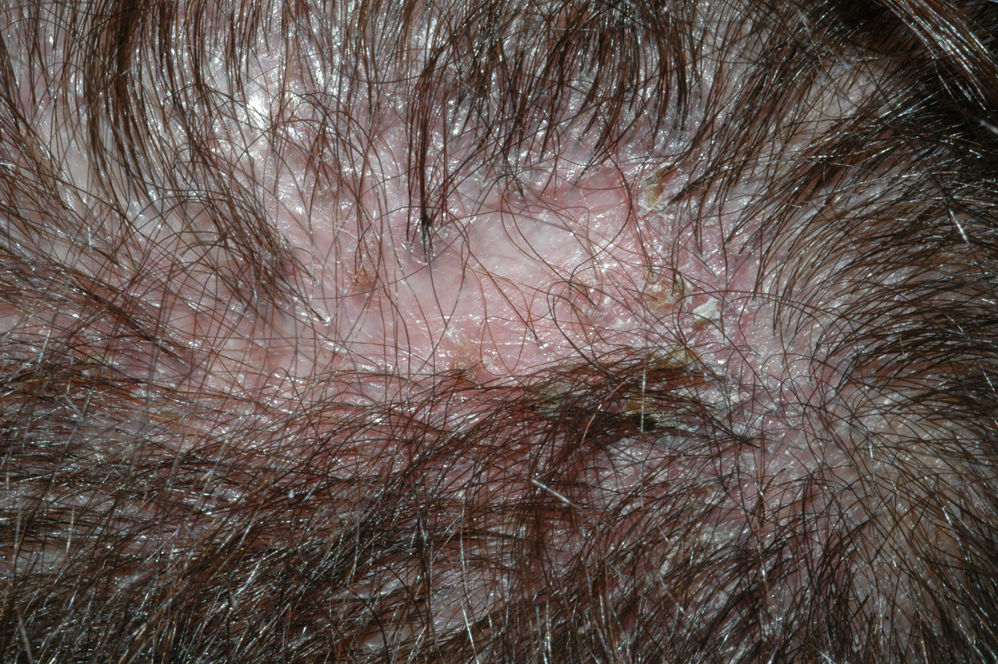
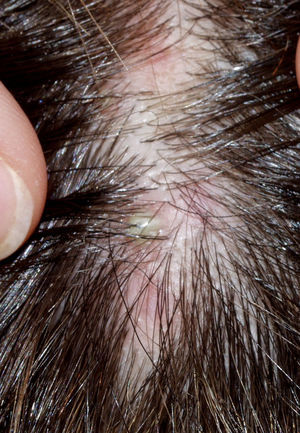
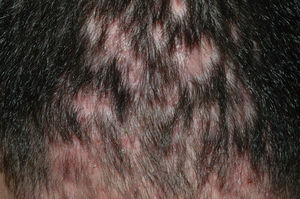
Alopecias cicatriciales neutrofílicasFoliculitis decalvanteSe trata de una dermatosis rara, que se presenta en forma de pústulas foliculares, habitualmente dolorosas (fig. 6). Alrededor de éstas pueden aparecer nuevas papulopústulas y nódulos, en brotes, que dejan áreas redondeadas de alopecia cicatricial (fig. 7), irregulares, atróficas, del color de la piel49. El proceso suele seguir un curso crónico y lentamente progresivo. Es más típica de pacientes jóvenes y de edad media y afecta a todas las razas y a ambos sexos por igual. En la mayoría de los casos se detecta S. aureus en los cultivos50, y la mayoría de pacientes son portadores nasales de estafilococos.
Histológicamente en las fases iniciales, se aprecia dilatación infundibular acneiforme y un infiltrado neutrofílico intrafolicular y perifolicular que afecta la parte superior y media del folículo51,52. En lesiones más evolucionadas el infiltrado es mixto, con neutrófilos, linfocitos y células plasmáticas, y se extiende más profundamente hacia la dermis adventicia, sin formar abscesos tan prominentes ni fístulas como en la foliculitis disecante.
TratamientoEn primer lugar se debe realizar cultivo y antibiograma de las pústulas. Además, si el paciente tiene historia de infecciones de repetición se debe descartar inmunodeficiencia. La FD responde bien a los antibióticos antiestafilocócicos (tabla 3) cloxacilina, ácido fusídico, clindamicina sola o en combinación con rifampicina, amoxicilina y clavulánico)53,54, a los antibióticos de amplio espectro y a los fármacos antineutrofílicos, aunque por lo general recidiva cuando se suspende el tratamiento. En los últimos años se han conseguido remisiones de 2 o más años con la introducción de las terapias combinadas a base de rifampicina53, por su excelente acción bactericida y mejor penetración intracelular55,56. Con rifampicina también se consigue la eliminación del estado de portador nasal de S. aureus57. Con el empleo de este fármaco se ha de advertir a los pacientes acerca de la pigmentación anaranjada de la orina y de la posibilidad de desarrollar un síndrome de hipersensibilidad con eosinofilia56,58,59. Ahora bien, debe evitarse el uso de rifampicina en régimen de monoterapia porque se facilita el desarrollo de resistencias57. Una de las combinaciones más utilizadas es la de rifampicina (300mg/12 horas) y clindamicina (300mg/12 horas) durante 10 semanas. La clindamicina puede producir diarreas e incluso colitis pseudomembranosa por Clostridium difficile, cada vez más agresiva60. Alternativamente puede usarse la rifampicina con ciprofloxacina o con claritromicina. Parece igualmente efectivo el ácido fusídico oral solo o combinado con pomada de ácido fusídico (500mg/d durante 3 semanas)61. Con la toma de ácido fusídico por tiempo prolongado se pueden producir alteraciones gastrointestinales y se deben realizar controles hepáticos62. También deben realizarse controles de función hepática y evitar su uso en pacientes con hepatopatía. Asimismo, han dado muy buenos resultados antibióticos de amplio espectro como las tetraciclinas y el trimetoprim-sulfametoxazol, en cuyo caso se recomienda añadir un antibiótico tópico como el ácido fusídico o la mupirocina para erradicar el S. aureus nasal63. La isotretinoína no parece ser muy efectiva, aunque un paciente respondió a un tratamiento combinado con isotretinoína, prednisolona y clindamicina63. Algunos casos han respondido al tratamiento con sulfona oral a dosis de 75-100mg/d64, aunque debe mantenerse por tiempo prolongado a dosis bajas para evitar las recidivas. También se han ensayado con buenos resultados los láseres depilatorios65 y la radioterapia a dosis antiinflamatorias66. Para conseguir remisiones prolongadas, en ocasiones se deben repetir varias tandas de tratamiento.
Tratamiento de alopecias cicatriciales primarias neutrofílicas y mixtas
| Enfermedad | Tratamiento tópico | Tratamiento oral | Algoritmo terapéutico |
| Neutrofílicas | |||
| Foliculitis Decalvante | No efectivo | Cloxacilina, ácido fusídico, clindamicina, amoxicilina- clavulánicoRifampicina:300 mg/12h + Clindamicina:300 mg/12h durante 10 semanas Ác. fusídico: 500 mg/d durante 3 semanas | 1¿: Cultivo y antibiograma2¿: Antibióticos antiestafilocócicos v.o.3¿: Rifampicina + Clindamicina v.o.4¿: Ácido fusídico oral o tetraciclinas v.o. asociadas a Ác. Fusídico tópico5¿: Dapsona |
| Foliculitis Disecante | No efectivoClindamicina en gelIsotretinoína tópica | Isotretinoína:- 1 mg/kg/d 4 meses, seguida de 0.75 mg/kg/d durante 6 meses más. - Si intolerancia, 10 mg/d de forma continuada | 1¿: Isotretinoína v.o. (de elección)2¿: Antibióticos orales3¿: Colchicina asociada a CEs orales, dapsona o Depilación láser |
| Mixtas | |||
| Acné queloidal de la nuca | Clobetasol al 0.05% en loción o en espumaInfiltraciones mensuales de TA 10 mg/mL | ClindamicinaMinociclina o doxiciclina 100 mg/12-24hCefradoxilo 500 mg/12h | Medidas de protección locala) Casos incipientes: CEs tópicos potentes +/- antibióticos tópicosb) Formas papulares o papulonodulares: infiltraciones de TA +/- antibióticos v.o.c) Queloides extensos: cirugía |
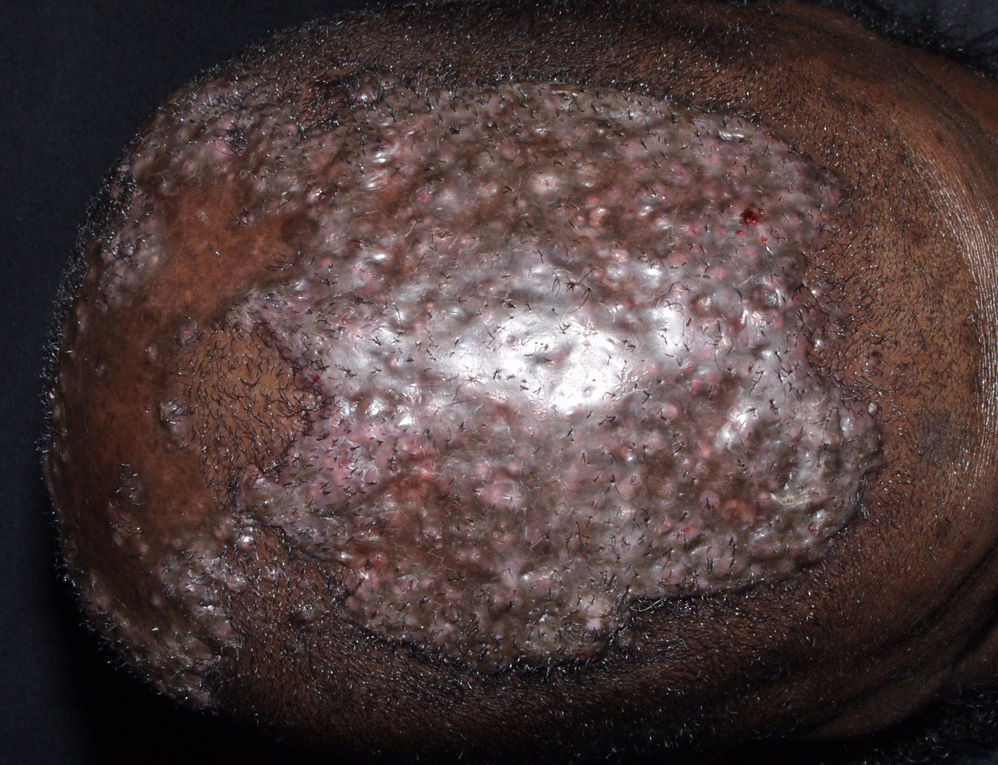
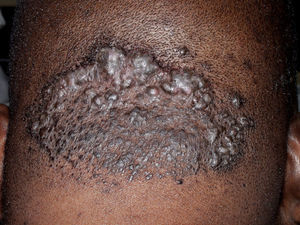
Es una rara dermatosis crónica y supurativa del cuero cabelludo, característica de pacientes de raza negra, manifestada por nódulos inflamatorios foliculares y perifoliculares, que supuran y disecan formando fístulas intercomunicantes que dan lugar a alopecia cicatricial (fig. 8). Menos del 10% son pacientes caucásicos67. En el 30% de los casos se asocia a acné conglobata, hidradenitis supurativa y quiste pilonidal, en lo que se conoce como la tétrada de oclusión folicular. Todas estas dermatosis parecen causadas por una queratinización folicular anormal que produce obstrucción folicular, infección bacteriana secundaria y destrucción de FP68. La lesión inicial es una pústula localizada en la región occipital o en el vértex, que evoluciona a un nódulo firme o fluctuante y doloroso. Posteriormente aparecen nuevas pústulas y nódulos vecinos que confieren un aspecto cerebriforme al cuero cabelludo. Los nódulos supuran espontáneamente. Las lesiones al evolucionar dejan alopecia cicatricial atrófica o de tipo queloideo69. Con frecuencia se detectan adenomegalias occipitales y aumento de la VSG.
El tratamiento de primera elección es la isotretinoína con la que se han conseguido remisiones prolongadas67. Se recomienda una dosis de 1mg/kg/d durante 4 meses, seguida de 0,75mg/kg/d durante 6 meses más. En caso de intolerancia, algunos pacientes han respondido igualmente a dosis bajas y continuadas de isotretinoína (10mg/d)70. Algunos casos resistentes responden al tratamiento combinado de rifampicina e isotretinoína oral71 o isotretinoína y sulfona72. También se ha publicado un caso resistente en el que se consiguió el blanqueamiento con infliximab73. Otro caso respondió favorablemente al tratamiento con isotretinoína tópica74.
Foliculitis en penachoLa foliculitis en penacho es una forma peculiar de foliculitis recurrente y progresiva del cuero cabelludo que se resuelve dejando áreas irregulares de alopecia cicatricial75.
No se conoce con exactitud su etiopatogenia, y existe controversia en si realmente hay que considerarla una enfermedad específica76. Se cree que podría estar en relación con una respuesta inmunitaria inadecuada al S. aureus, ya que en la mayoría de los casos descritos se ha aislado de las lesiones de foliculitis. Clínicamente, se caracteriza por pelos agrupados a modo de penacho dentro de parches de alopecia cicatricial77, lo que da al cuero cabelludo el aspecto típico de «pelo de muñeca».
A nivel histopatológico, se observa un infiltrado inflamatorio perifolicular y localizado en la dermis superior y media. También pueden apreciarse restos de pelo en el citoplasma de los macrófagos y en células gigantes multinucleadas76–78. Para el tratamiento de esta entidad se han utilizado en la mayoría de los casos antibióticos tópicos y sistémicos, sobre todo antiestafilocócicos, sin embargo, la curación completa es rara. Powell et al realizaron un tratamiento antibiótico combinado mediante rifampicina 300mg/12h y clindamicina 300mg/12h durante 10 semanas. Este tratamiento fue efectivo en 10 de 18 pacientes54. Otros tratamientos que se han utilizado con éxito limitado son la isotretinoína oral, los corticosteroides y el sulfato de zinc. En lesiones localizadas que no responden al tratamiento médico puede realizarse tratamiento quirúrgico.
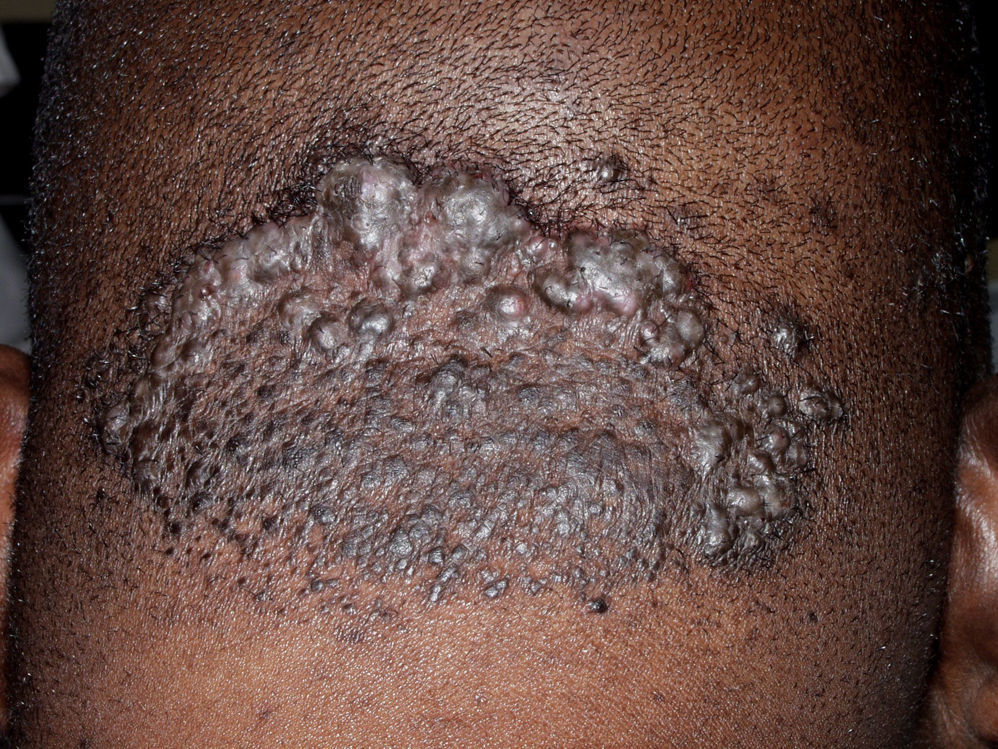
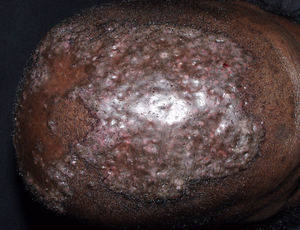
Alopecias cicatriciales primarias mixtasAcné queloidal de la nuca (AQN)Es una dermatosis inflamatoria crónica que afecta principalmente a pacientes jóvenes de raza negra. En algunos países de África representa del 1,3 al 9,4% de las dermatosis vistas en una consulta hospitalaria79,80. Se trata de una foliculitis crónica cicatricial que se presenta clínicamente como papulopústulas foliculares que evolucionan rápidamente a pápulas fibróticas y nódulos del color de la piel o hiperpigmentados (fig. 9). Las lesiones se localizan en la nuca y el occipucio. Más raramente se afecta el vértex y la región parietal. Con frecuencia las pápulas coalescen para formar placas queloidales. Ocasionalmente se forman abscesos y fístulas con supuración maloliente o foliculitis en penacho81. Se consideran factores precipitantes el trauma mecánico (roce del cuello de la camisa o de la camiseta, afeitados o corte de pelo apurado, las excoriaciones por rascado y el uso de productos químicos agresivos para el pelo79 y la seborrea.
TratamientoPara su manejo es importante el diagnóstico precoz, realizar desde el principio un tratamiento agresivo, que reduzca el riesgo de cicatrices, reducir los traumatismos: roce del cuello de la camisa o la camiseta, cortar el pelo muy corto o afeitarlo80 y evitar el uso de agentes químicos agresivos para el pelo, como algunos remedios tradicionales79. Los casos incipientes pueden tratarse con corticoides tópicos potentes, como el propionato de clobetasol al 0,05% en loción o en espuma solos82 o combinados con antibióticos tópicos83. Las formas papulares o papulonodulares se pueden controlar con infiltraciones mensuales de TA (10mg/mL) sola o combinada con antibióticos orales (clindamicina o tetraciclinas como minociclina o doxiciclina 100mg/12-24 horas o cefradoxilo 500mg/12 horas, tras cultivo y antibiograma) (tabla 3). También se ha demostrado efectiva la rifampicina, aunque no debe usarse en monoterapia83,84. También se recomienda el uso de jabones antisépticos como la clorhexidina como complemento. No se ha evidenciado que el etanercept intralesional sea más efectivo que las infiltraciones de triamcinolona85.
Para los casos con placas queloidales muy extensas es preferible la cirugía. Por otro lado, algunos expertos recomiendan tratamiento depilatorio del pelo con láser de diodo de las pápulas queloidales, tras la curación de la infección bacteriana, obteniendo una mejoría de un 90-95% al cabo de 4 sesiones de tratamiento a lo largo de 1-2 meses, sin que aparecieran nuevas lesiones durante un seguimiento de 6 meses84, aunque se trata de un tratamiento controvertido83.
Acné necrótica varioliforme (foliculitis necrotizante linfocítica)El acné necrótica es un trastorno poco frecuente y de causa desconocida que afecta adultos y que se asocia con brotes de pápulo-pústulas eritematosas foliculares que sufren necrosis central dejando una cicatriz deprimida86. Se suelen localizar en la nariz, la frente y la zona anterior del cuero cabelludo.
A nivel histopatológico se aprecia un infiltrado linfocitario perivascular y perifolicular marcado que se extiende hasta dermis media asociada con edema subepidérmico prominente y necrosis de queratinocitos individuales86. Como tratamiento, en primer lugar hay que evitar la manipulación de las lesiones. Se debe realizar tratamiento antibiótico en función del resultado del cultivo microbiológico. Generalmente, se utilizan antibióticos antiestafilocócicos como la cloxacilina o el ácido fusídico. Asimismo, se han obtenido buenos resultados con antibióticos de amplio espectro como las tetraciclinas87,88. En casos refractarios al tratamiento antibiótico se han utilizado la isotretinoína oral, a dosis de 1–2mg/kg/d durante 20 semanas89. También, se han probado los corticosteroides tópicos potentes y la infiltración de triamcinolona acetónido intralesional con diferentes resultados.
Dermatosis pustulosa erosivaLa dermatosis pustulosa erosiva es una enfermedad pustulosa rara del cuero cabelludo, caracterizada por lesiones pustulosas acompañadas de lesiones erosivas y costrosas, que dan lugar a una alopecia cicatricial90. Tiene un curso lento y progresivo y suele ser asintomática. Su etiopatogenia es desconocida, aunque su desarrollo se relaciona con traumatismos locales por su frecuente asociación en los casos descritos91. Otro factor que se cree en relación a esta entidad es la exposición prolongada a la radiación ultravioleta. Los hallazgos histopatológicos son inespecíficos y consisten en atrofia epidérmica, infiltrado inflamatorio crónico mixto en la dermis, con predominio linfocitario. Para su tratamiento, se ha observado que los antibióticos únicamente son útiles cuando existe sobreinfección bacteriana. Los mejores resultados se han obtenido con la aplicación de corticosteroides tópicos de alta potencia92,93. Sin embargo, las recaídas son frecuentes al suspender el tratamiento, y por tanto, es necesario realizar un tratamiento de mantenimiento. También se han descrito buenos resultados con tacrolimus tópico94, isotretinoína95, acitretino96 y sulfato de zinc oral97.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.