El sarcoma de Kaposi (SK) es considerado un tumor multifocal de las células endoteliales de proliferación lenta. Se han descrito cuatro subtipos clínicos: a)clásico (en hombres ancianos mediterráneos); b)endémico (en la región africana); c)asociado al VIH, y d)iatrogénico, que afecta a los pacientes inmunodeprimidos y a los receptores de trasplantes de órganos1. Todos los subtipos de SK poseen una etiología común: la infección por el herpes-virus humano tipo-8 (HHV-8), que se puede considerar como una condición necesaria aunque no suficiente para el desarrollo de la enfermedad. También son necesarios otros factores (genéticos, hormonales y medioambientales) junto con la inmunosupresión. El período de latencia desde la infección hasta el desarrollo del SK puede variar dependiendo del tipo clínico1-3.
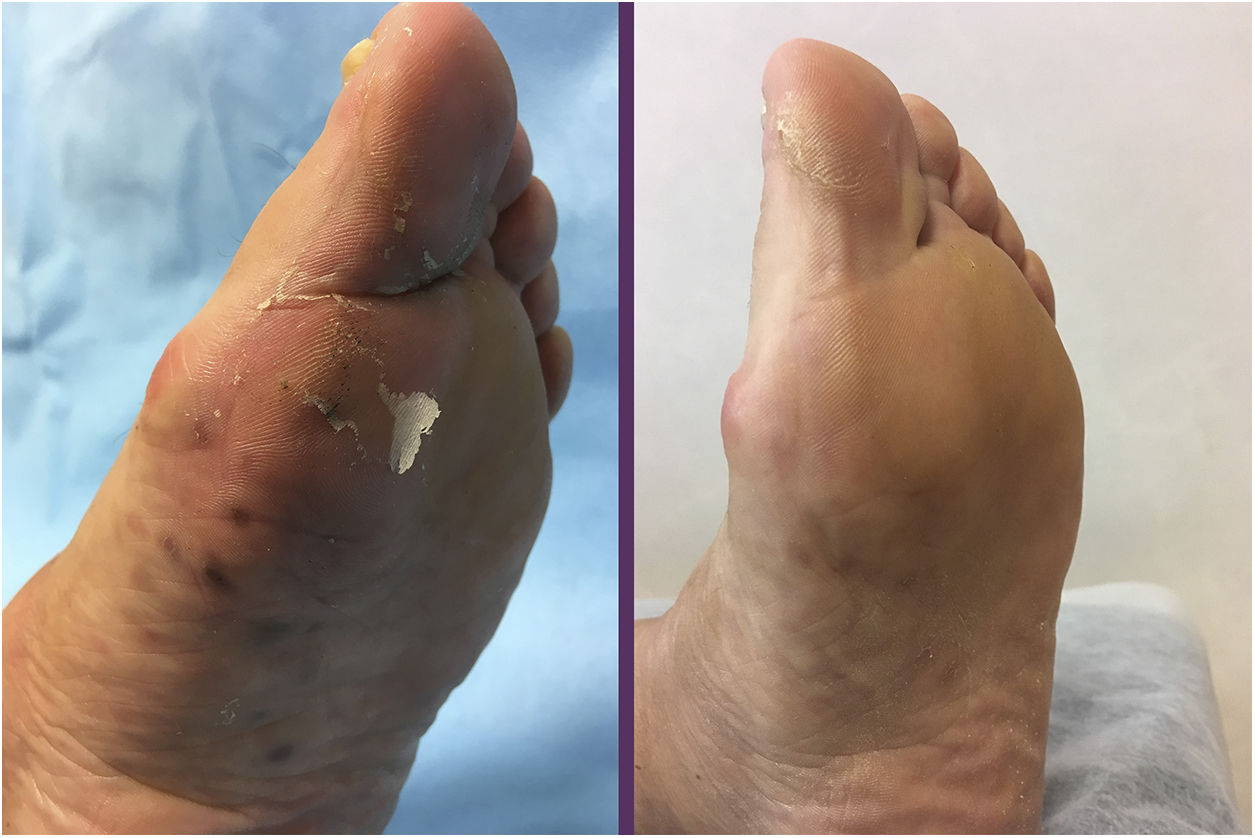
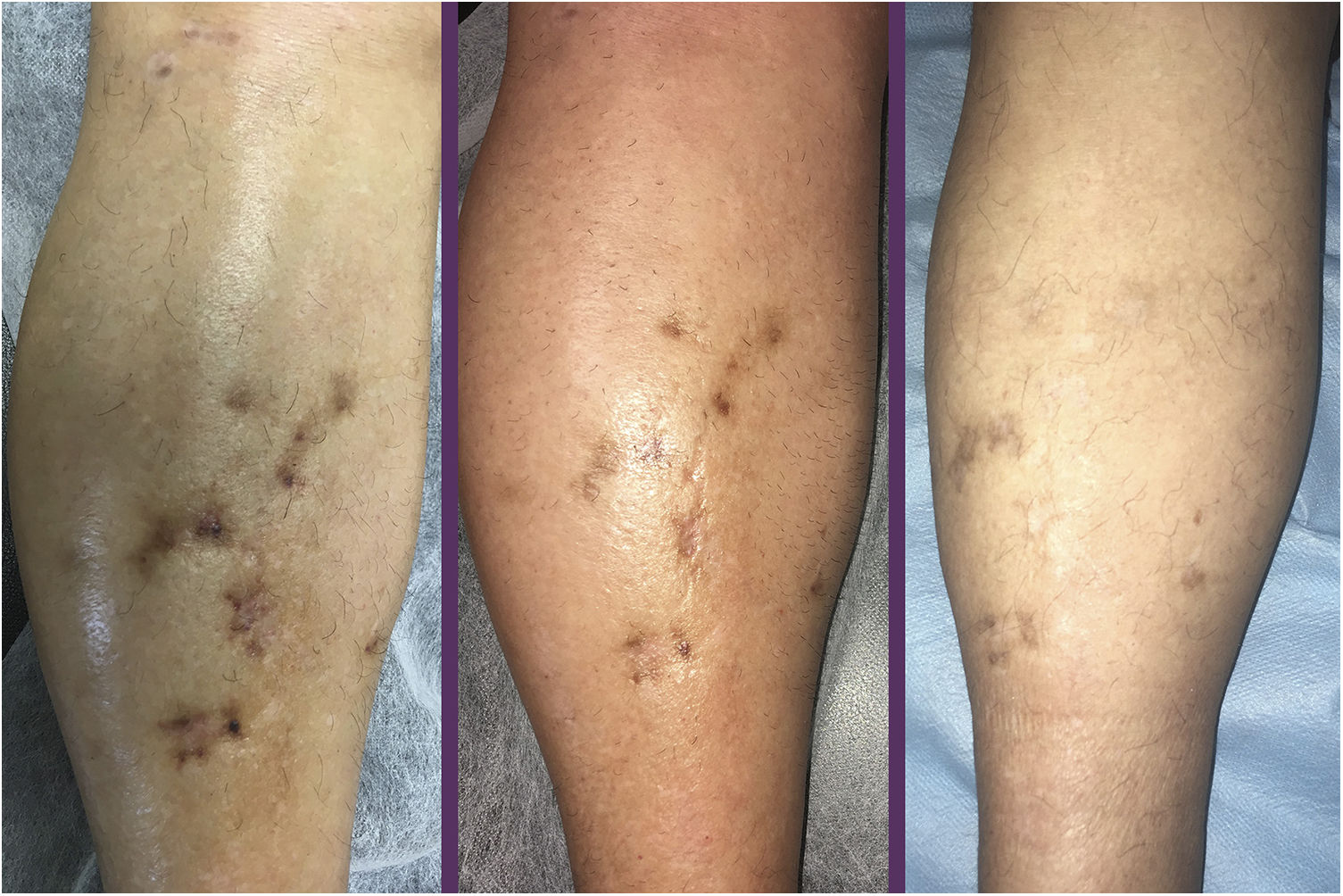
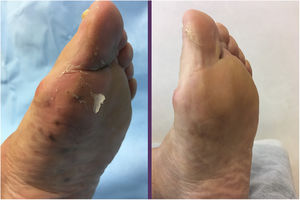
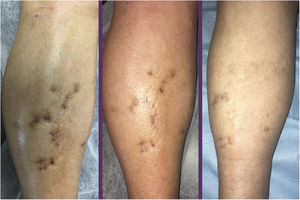
Se remitió a nuestro departamento de consultas externas de dermatología a una mujer de 70años de edad con historial de hipotiroidismo primario, epilepsia parcial, temblor mioclónico, deterioro cognitivo moderado, osteoporosis, asma bronquial e historia de un año de arteritis de células gigantes tratada con prednisona 7,5mg/día y metotrexato 10mg/día, que se quejaba de múltiples pápulas purpúricas molestas, placas y nódulos, con forma de cúpula, de tamaño entre los 0,4 a los 0,5cm distribuidos sobre los lóbulos de las orejas, mejillas, región cervical, periumbilical y sacra, y ambos miembros (figs. 1 y 2).
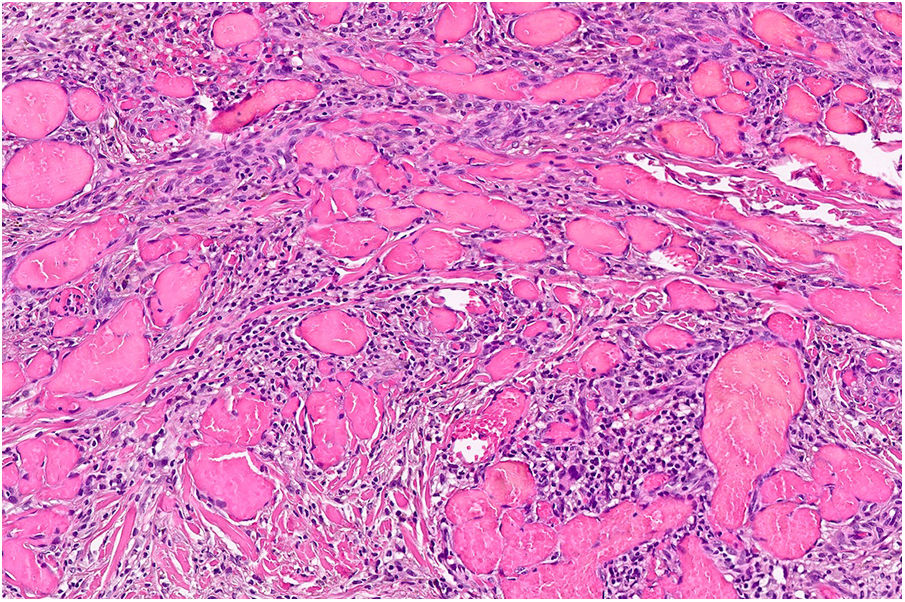
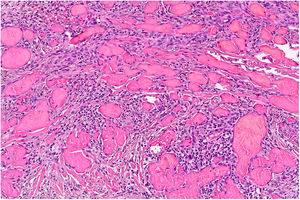
En el examen clínico no se observó ni linfadenopatía ni esplenomegalia. El examen histológico fue compatible con SK. El estudio histológico reveló una neoplasia compuesta por células fusiformes con atipia citológica delineando los espacios vasculares con algunas figuras mitóticas (fig. 3). La tinción inmunohistoquímica mostró células proliferativas positivas para CD31, CD34 y HHV-8. La inmunohistoquímica de los receptores β-adrenérgicos fue positiva para B2-AR. Las técnicas inmunohistoquímicas B2-ARP y B3-AR no estaban disponibles. No se observaron anomalías en el hemograma, velocidad de sedimentación globular, perfil de coagulación, bioquímica general ni en la TAC corporal completa. La serología para el VIH fue negativa. Se interrumpió el tratamiento con metotrexato y se inició una combinación de crioterapia e imiquimod al 5% en crema, con buena respuesta tras 10semanas de tratamiento ininterrumpido. Tres meses después, a pesar de la reducción de la inmunosupresión, aparecieron en los miembros inferiores placas morado-azuladas de pequeño tamaño que se extendieron lentamente sobre la parte media del tobillo y el pie izquierdo (fig. 3). La resolución de todas las lesiones fue completa después de 16semanas del tratamiento con timolol en gel al 0,5% dos veces al día y se redujo la prednisona a 5mg/día. No hubo recurrencias a los 6meses de seguimiento. La paciente empleó dos envases de 30mg, sin acabar el último de ellos. Se monitorizó la toxicidad local (dermatitis alérgica de contacto) y la toxicidad sistémica, sin que se observaran efectos secundarios durante el tratamiento.
El SK es una enfermedad angioproliferativa descrita por primera vez por Moritz Kaposi en 1872. Se clasifica en cuatro subtipos: clásico, endémico, relacionado con el VIH e iatrogénico, con curso clínico y epidemiología diferentes, pero con histología similar. La forma iatrogénica del SK sucede en pacientes inmunosuprimidos por trasplantes de órganos (en especial de riñón), quimioterapia o enfermedades reumatológicas4. En estos casos suele aparecer un año después de la primera administración de los fármacos. Se ha descrito bajo el uso de ciclosporina, corticoesteroides orales y otros agentes inmunosupresores orales4-6. Se sigue sin conocer el mecanismo patogénico implicado, pero está relacionado con la inhibición de TGF-β y la reactivación de la infección por HHV-8 que lleva a la inducción de la angiogénesis. Las lesiones tienen una presentación clínica multifocal. El curso es variable, desde una forma indolente, con solo manifestaciones cutáneas, a una forma de diseminación generalizada, con extensión en membranas mucosas y afectación visceral. La aproximación terapéutica, en los casos de enfermedad localizada en la piel, dispone de varias posibilidades, como extirpación local, criocirugía, terapia fotodinámica, láser, imiquimod, gel de alitretinoina o radioterapia7,8. Al no existir tratamiento curativo, el objetivo de todas estas aproximaciones es controlar los síntomas. Si aparece la diseminación sistémica es necesaria la quimioterapia con doxorubicina liposomal7. El SK que aparece en pacientes con inmunosupresión significativa se resolverá en la mayoría de los casos cuando se altere, reduzca o cese la terapia inmunosupresora.
El timolol es un antagonista no selectivo de los receptores β-adrenérgicos que exhibe efectos antiangiogénicos en la administración tópica para los hemangiomas infantiles superficiales. No se conoce completamente su mecanismo de acción. Se ha planteado la hipótesis de que los betabloqueantes producen tres pasos consecutivos: vasoconstricción, inhibición de las señales proangiogénicas e inducción de la apoptosis de las células endoteliales que dan lugar a la regresión del hemangioma. Por extrapolación a otras enfermedades vasculares proliferativas, se ha convertido en una alternativa emergente para el SK localizado (tabla 1)9,10. No existen diferencias en la tasa de respuesta del SK iatrogénico tratado con timolol, entre pacientes inmunocompetentes e inmunosuprimidos. Sus principales ventajas son el coste, la facilidad de administración y los efectos secundarios mínimos. El tiempo de respuesta es variable y oscila entre las 5 a las 24semanas (posiblemente relacionada con el tamaño de la lesión o lesiones). Una vez que se haya producido la resolución de la lesión es necesaria una vigilancia estrecha, pues solo en 2 de los 9 casos publicados en la literatura el período de seguimiento es superior a 18meses.
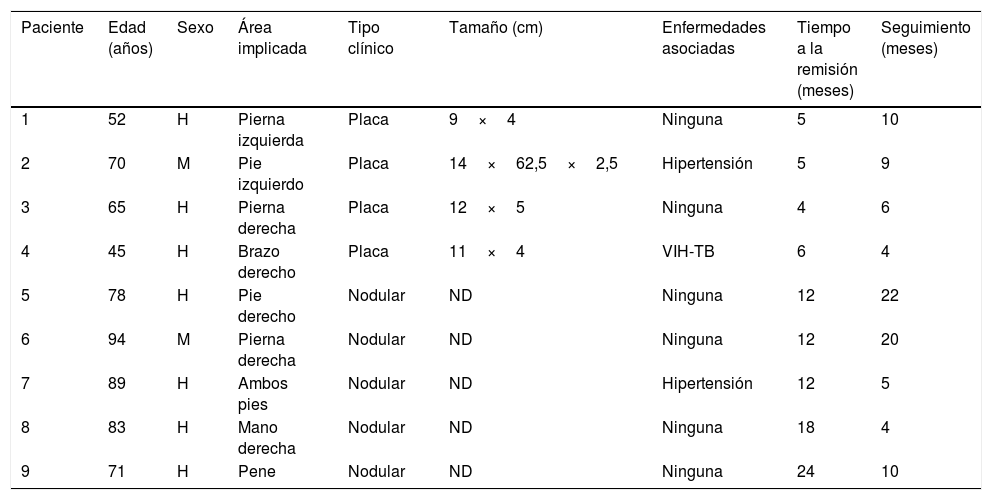
Características clínicas de pacientes con sarcoma de Kaposi tratados con timolol tópico
| Paciente | Edad (años) | Sexo | Área implicada | Tipo clínico | Tamaño (cm) | Enfermedades asociadas | Tiempo a la remisión (meses) | Seguimiento (meses) |
|---|---|---|---|---|---|---|---|---|
| 1 | 52 | H | Pierna izquierda | Placa | 9×4 | Ninguna | 5 | 10 |
| 2 | 70 | M | Pie izquierdo | Placa | 14×62,5×2,5 | Hipertensión | 5 | 9 |
| 3 | 65 | H | Pierna derecha | Placa | 12×5 | Ninguna | 4 | 6 |
| 4 | 45 | H | Brazo derecho | Placa | 11×4 | VIH-TB | 6 | 4 |
| 5 | 78 | H | Pie derecho | Nodular | ND | Ninguna | 12 | 22 |
| 6 | 94 | M | Pierna derecha | Nodular | ND | Ninguna | 12 | 20 |
| 7 | 89 | H | Ambos pies | Nodular | ND | Hipertensión | 12 | 5 |
| 8 | 83 | H | Mano derecha | Nodular | ND | Ninguna | 18 | 4 |
| 9 | 71 | H | Pene | Nodular | ND | Ninguna | 24 | 10 |
H: hombre; M: mujer; ND: no disponible; TB: tuberculosis; VIH: virus de la inmunodeficiencia humana.
Este caso destaca el desafío terapéutico que supone el SK iatrogénico. La reducción o eliminación de la inmunosupresión no siempre conduce a la resolución del SK y el tratamiento local con timolol tópico puede ser una opción efectiva, indolora, simple y económica.