Actualmente el riesgo de cáncer cutáneo asociado a la fototerapia UVB de banda estrecha no se conoce con precisión. Aunque existe un riesgo demostrado en estudios experimentales los estudios en la práctica clínica no han encontrado un aumento en la frecuencia de neoplasias en los pacientes tratados con esta modalidad de fototerapia. El objetivo de nuestro trabajo es determinar la incidencia de fotocarcinogénesis de la fototerapia UVB-BE en un hospital terciario del área mediterránea.
Material y métodoSe ha realizado un estudio observacional retrospectivo selecionando 474 pacientes que habían recibido tratamiento con UVB-BE de cuerpo completo entre 2002 y 2016 realizando un seguimiento en la historia clínica revisando los pacientes que habían sido diagnosticados de CCNM. Se calculó la densidad de incidencia bruta y ajustada y se comparó con la frecuencia en la población normal de un area geográfica similar.
ResultadosDe los 474 pacientes estudiados, 193 eran hombres (40,7%) y 281 mujeres (59,3%). El tiempo medio de seguimiento fue de 5,8+-3 años. La prevalencia de neoplasias al final del periodo de estudio fue del 1,9% La densidad de incidencia ajustada fue de 108,3 casos / 100.000 pacientes tratados – año. La relación estandarizada de riesgo en comparación con la población general fue de 1,9 sin llegar a ser estadísticamente significativa. El número necesario a tratar para producir un caso de cáncer cutáneo fue de 1.900 pacientes.
ConclusiónLa fototerapia UVB-BE no parece asociarse con un riesgo aumentado de cáncer cutáneo no melanoma en los pacientes tratados con esta modalidad de tratamiento.
The risk of skin cancer in patients treated with narrowband (NB) UV-B phototherapy is not well understood. Although experimental studies have shown that there is a risk, clinical studies have not detected an increased incidence of cancer following treatment. The aim of this study was to determine the incidence of nonmelanoma skin cancer (NMSC) in patients treated with NB UV-B phototherapy at a tertiary care hospital in the Mediterranean area.
Material and methodsWe conducted a retrospective chart review of 474 patients who received whole-body NB UV-B phototherapy at our hospital between 2002 and 2016 and identified those diagnosed with NMSC during follow-up. We calculated the corresponding crude and standardized incidence rates and compared these with rates in the general population in a similar geographic area.
ResultsOf the 474 patients, 193 (40.7%) were men and 281 (59.3%) were women. The mean (SD) follow-up period was 5.8 (3) years. The prevalence of NMSC at the end of the study period was 1.9% and the standardized incidence was 108.3 cases per 100 000 patient-years. The SIR of 1.9 in the study group was not significantly different from that of the general population. The number of patients who needed to be treated with NB UV-B phototherapy for 1 case of NMSC to occur was 1900.
ConclusionNB UV-B phototherapy does not appear to be associated with an increased risk of NMSC
La fototerapia es una modalidad de tratamiento físico basado en luz ultravioleta empleada ampliamente en dermatología. Actualmente la modalidades más empleada globalmente es la modalidad UVB de banda estrecha (UVB-BE) debido a su seguridad y comodidad de uso1.
Pese a tratarse de una técnica relativamente segura, una de las principales preocupaciones es el hipotético riesgo de desarrollo de cáncer cutáneo no melanoma (CCNM).
El riesgo fotocarcinogénico de otras modalidades de tratamiento fototerápico, como la fototerapia UVA asociada a psoralenos (PUVA) está plenamente reconocido2,3. Este riesgo ha demostrado ser superior para el desarrollo de carcinoma epidermoide cutáneo (CEC) y sobre todo en la localización en miembros inferiores4.
En los estudios experimentales se ha demostrado el efecto carcinogénico de la radiación UVB de banda ancha. Además, la radiación UVB-BE ha demostrado ser más carcinogénica que la UVB de banda ancha en animales5,6. No obstante, ningún trabajo en la práctica clínica ha conseguido demostrar un aumento de riesgo de CCNM o melanoma asociado a al tratamiento fototerápico con UVB-BE2.
La incidencia de CCNM varía considerablemente en función de diversos factores (región geográfica, fototipo cutáneo, prácticas de exposición solar,...). Por este motivo los estudios epidemiológicos sobre CCNM realizados en otras regiones geográficas deben ser extrapolados a otras poblaciones con cautela. En el caso de la población Española, disponemos de múltiples trabajos que determinan la incidencia de CCNM en la población de diferentes áreas geográficas7.
En lo que respecta a los estudios de CCNM en pacientes tratados con UVB-BE, los estudios existentes en el área mediterránea son escasos, heterogéneos y con tamaños muestrales pequeños.8,9
Bajo la hipótesis de trabajo de que la fototerapia UVB-BE posee un riesgo bajo o inexistente de carcinogénesis, el objetivo principal de nuestro estudio es determinar la incidencia de neoplasias cutáneas en los pacientes tratados con UVB-BE y compararla con la incidencia en la población normal de un área geográfica similar.
Material y métodoSe ha realizado un estudio observacional retrospectivo seleccionando 474 pacientes que habían recibido tratamiento con UVB-BE de cuerpo completo entre 2002 y 2016 en la Unidad de Fotobiología y Fototerapia del Hospital General Universitario (HGUV).
Los criterios de inclusión y exclusión fueron:
Criterios de inclusión:
- •
Pacientes con enfermedades dermatológicas tratados mediante fototerapia basada en UVB-BE en la Unidad de Fotobiología y Fototerapia del HGUV entre los años 2002 y 2016
- •
Disponer de datos de seguimiento de al menos 1 año.
Criterios de exclusión:
- •
Haber recibido tratamiento con una modalidad de fototerapia diferente a UVB-BE con anterioridad al tratamiento con UVB-BE o antes del desarrollo de la primera neoplasia.
Los pacientes fueron tratados con UVB-BE con una cabina Waldmann UV-7002 o una cabina Waldmann UV-7001K. Los protocolos de tratamiento fueron los recomendados por el Grupo Español de Fotobiología10.
Se han recuperado los datos clínicos y las características del tratamiento realizado del archivo de la Unidad de Fotobiología y Fototerapia del HGUV y se ha realizado un seguimiento retrospectivo para determinar la aparición de neoplasias cutáneas en el tiempo. Se ha realizado un seguimiento de los pacientes accediendo a los datos de la la Historia Clínica Electrónica Unificada de la Comunidad Valenciana (ABUCASIS) y la base de datos del laboratorio de dermatopatología del HGUV. Se consideraron positivos sólo aquellos casos con confirmación histológica de la lesión sospechosa. Siguiendo las recomendaciones de estudios epidemiológicos de cáncer de piel se consideró como caso de CCNM sólo el primer tumor por tipo histológico en cada paciente7. Para cada caso se determinó la fecha de aparición de la neoplasia, la localización y el diagnóstico histológico definitivo.
Para todos los pacientes se recogió la fecha de la última visita presencial a la consulta del Servicio de Dermatología de nuestro hospital de cara a determinar el periodo individual de seguimiento. Se ha calculado la densidad de incidencia de CCNM y la densidad de incidencia ajustada por edad siguiendo el método de estandarización directa por edad y géneros según la población mundial descrita por Segi et al.11
ResultadosCaracterísticas de la población estudiadaSe analizaron los datos de 474 pacientes tratados con UVB-BE entre 2002 y 2016 en los que se contara con un periodo de seguimiento superior a un año. 193 eran hombres (40,7%) y 281 mujeres (59,3%). Las características de los pacientes se muestran en la tabla 1.
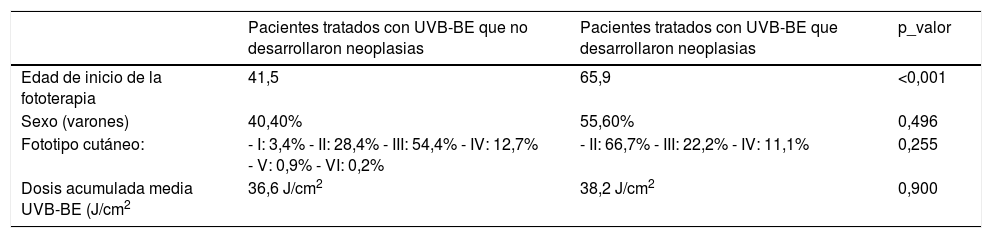
Características epidemiológicas de los pacientes tratados con UVB-BE que desarrollaron o no CCNM
| Pacientes tratados con UVB-BE que no desarrollaron neoplasias | Pacientes tratados con UVB-BE que desarrollaron neoplasias | p_valor | |
|---|---|---|---|
| Edad de inicio de la fototerapia | 41,5 | 65,9 | <0,001 |
| Sexo (varones) | 40,40% | 55,60% | 0,496 |
| Fototipo cutáneo: | - I: 3,4% - II: 28,4% - III: 54,4% - IV: 12,7% - V: 0,9% - VI: 0,2% | - II: 66,7% - III: 22,2% - IV: 11,1% | 0,255 |
| Dosis acumulada media UVB-BE (J/cm2 | 36,6 J/cm2 | 38,2 J/cm2 | 0,900 |
El tiempo medio de seguimiento fue de 5,8 DE 3 años con un rango entre 1,1 y 14,5 años. El tiempo acumulado de seguimiento fue de 2.750 pacientes-año. La edad media al final del periodo de seguimiento fue de 47,5 DE- 20,6 años, con un rango entre 6,7 y 98 años.
Neoplasias detectadasDurante el periodo de seguimiento se diagnosticaron 10 neoplasias en 9 pacientes equivaliendo esto a una prevalencia de neoplasias en la muestra estudiada del 1,9% al final del periodo estudiado. Las neoplasias detectadas fueron CBC en 6 casos y CEC en 4 casos. Teniendo en cuenta un solo caso por tipo histológico, la prevalencia de CBC fue del 1,3% y la prevalencia de CEC fue del 0,6%.
Teniendo en cuenta todas las lesiones diagnosticadas, la prevalencia de CCNM fue del 2,1%. La prevalencia de CBC fue del 1,3% y la prevalencia de CEC fue del 0,6%.
La edad media al inicio de la fototerapia fue superior en los pacientes que presentaron neoplasias (tabla 1). No se encontraron diferencias estadísticamente significativas en el sexo, fototipo o dosis acumulada de UVB-BE de los pacientes que desarrollaron o no neoplasias.
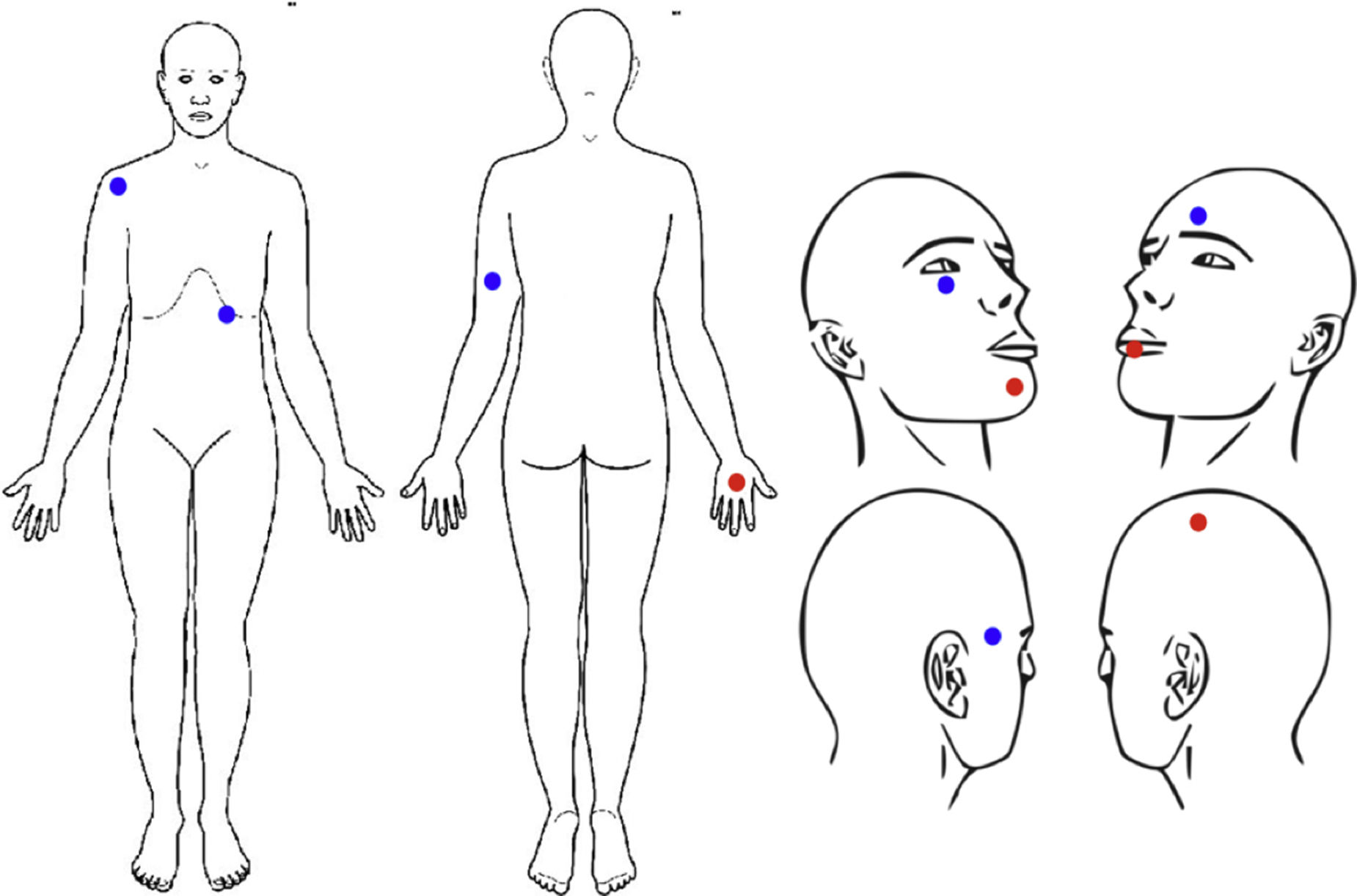
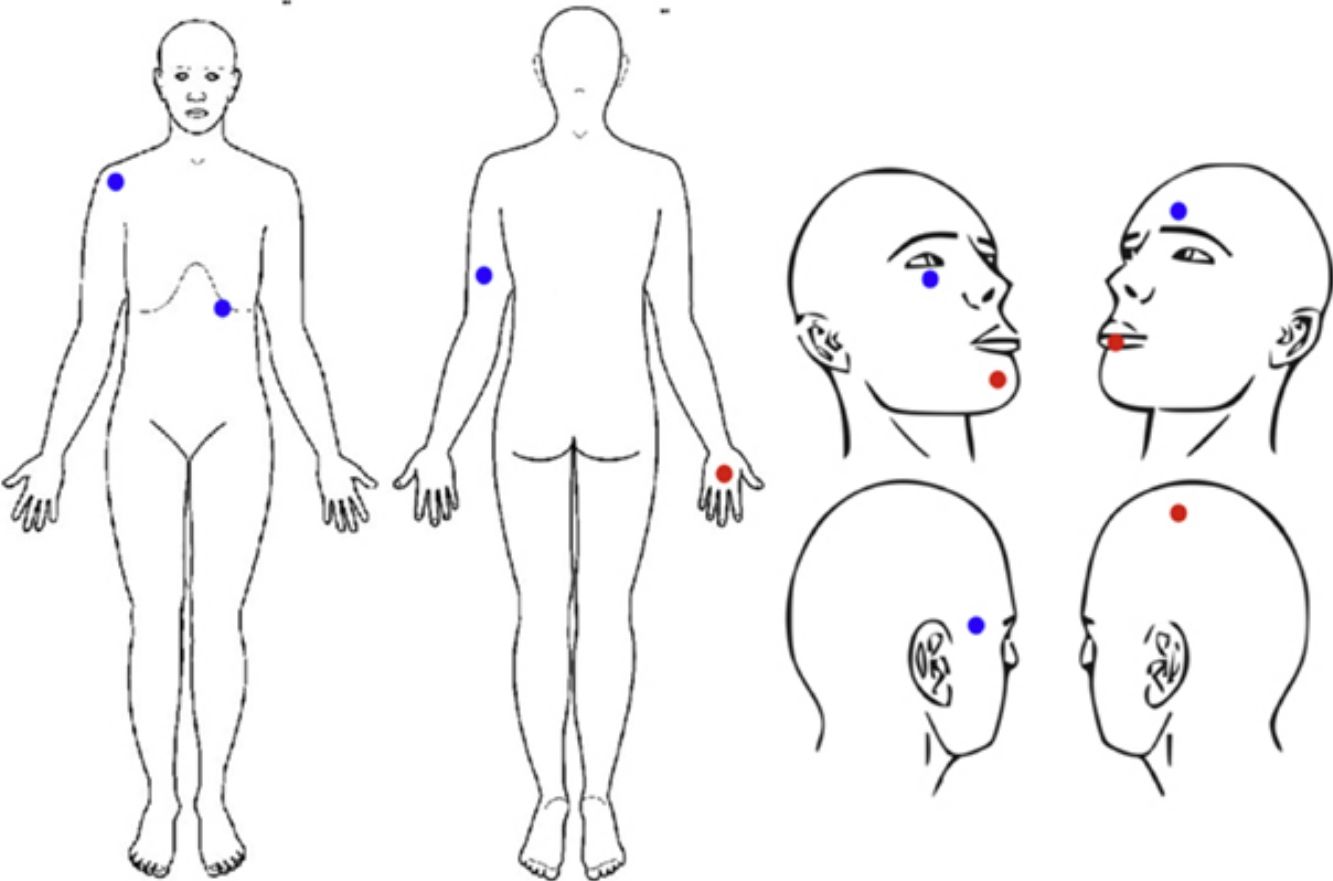
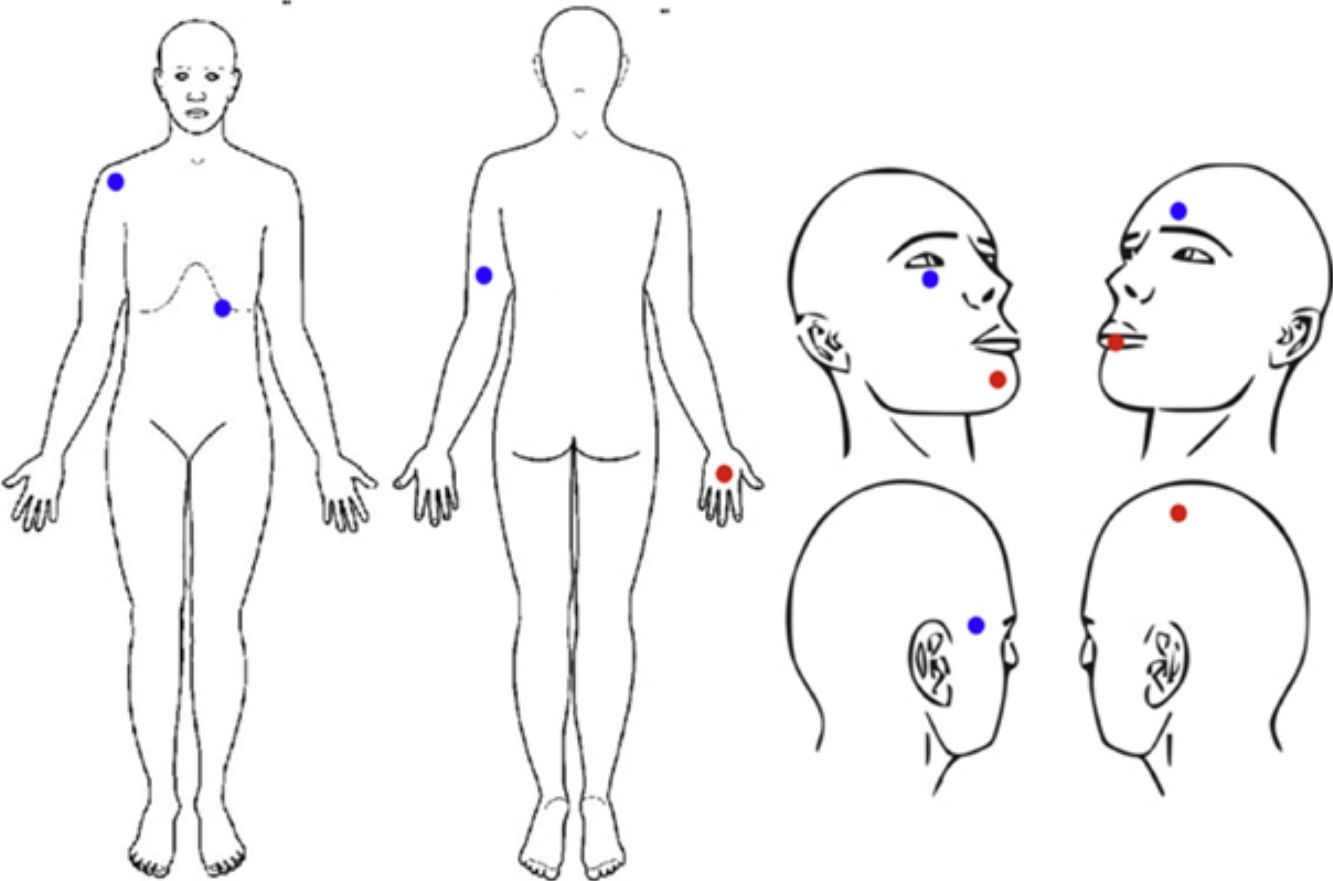
La localización de las lesiones se muestra en la figura 1. Las lesiones se localizaron en la cabeza en 6 casos (60%, 3 CEC y 3 CBC), en la extremidad superior en 3 casos (30%, 2 CBC y 1 CEC) y en el tronco en un caso (10%, 1 CBC). (tabla 2)
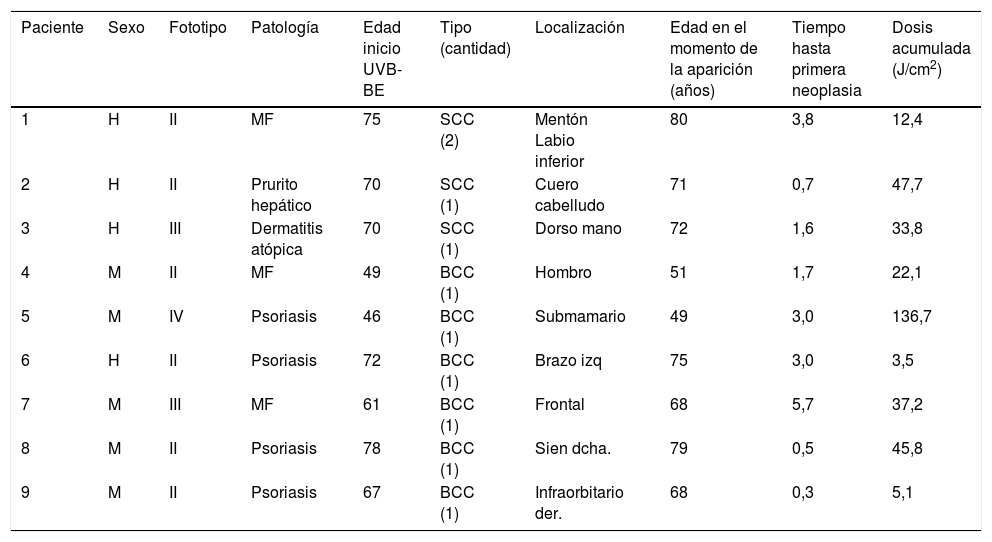
Características de los pacientes que desarrollaron neoplasias
| Paciente | Sexo | Fototipo | Patología | Edad inicio UVB-BE | Tipo (cantidad) | Localización | Edad en el momento de la aparición (años) | Tiempo hasta primera neoplasia | Dosis acumulada (J/cm2) |
|---|---|---|---|---|---|---|---|---|---|
| 1 | H | II | MF | 75 | SCC (2) | Mentón Labio inferior | 80 | 3,8 | 12,4 |
| 2 | H | II | Prurito hepático | 70 | SCC (1) | Cuero cabelludo | 71 | 0,7 | 47,7 |
| 3 | H | III | Dermatitis atópica | 70 | SCC (1) | Dorso mano | 72 | 1,6 | 33,8 |
| 4 | M | II | MF | 49 | BCC (1) | Hombro | 51 | 1,7 | 22,1 |
| 5 | M | IV | Psoriasis | 46 | BCC (1) | Submamario | 49 | 3,0 | 136,7 |
| 6 | H | II | Psoriasis | 72 | BCC (1) | Brazo izq | 75 | 3,0 | 3,5 |
| 7 | M | III | MF | 61 | BCC (1) | Frontal | 68 | 5,7 | 37,2 |
| 8 | M | II | Psoriasis | 78 | BCC (1) | Sien dcha. | 79 | 0,5 | 45,8 |
| 9 | M | II | Psoriasis | 67 | BCC (1) | Infraorbitario der. | 68 | 0,3 | 5,1 |
Teniendo en cuenta un sólo caso por tumor y tipo histológico la densidad de incidencia de CCNM en pacientes tratados con UVB-BE fue de 327,3/100.000 pacientes tratados - año (IC 95% 113,5 – 541,1). Tras realizar una estandarización directa ajustada a la edad de la población mundial, la densidad de incidencia ajustada de CCNM fue de 108,3 casos / 100.000 pacientes tratados - año (IC 95% 37,5 - 179,1 casos / 100.000 pacientes tratados - año).
DiscusiónLos resultados de nuestro trabajo confirman la hipótesis inicial de que el riesgo carcinogénico de la fototerapia UVB-BE es bajo o inexistente.
Nuestro trabajo supone el mayor estudio de fotocarcinogénesis realizado en el área mediterránea. El tiempo medio de seguimiento de 5,8 años es similar al de todos los trabajos de UVB-BE realizados (tabla 3). El tamaño muestral es el mayor estudiado en el área mediterránea8,9, aunque muy inferior al de los dos grandes estudios de fotocarcinogénesis asociada a UVB-BE12,13.
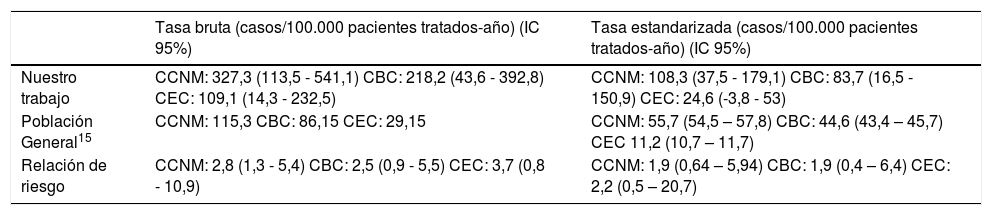
Densidad de incidencia bruta y estandarizada de neoplasias cutáneas en los pacientes tratados con UVB-BE en nuestro trabajo y en la población normal de Girona. Relación de riesgo de CCNM en los pacientes tratados con UVB-BE en nuestro trabajo
| Tasa bruta (casos/100.000 pacientes tratados-año) (IC 95%) | Tasa estandarizada (casos/100.000 pacientes tratados-año) (IC 95%) | |
|---|---|---|
| Nuestro trabajo | CCNM: 327,3 (113,5 - 541,1) CBC: 218,2 (43,6 - 392,8) CEC: 109,1 (14,3 - 232,5) | CCNM: 108,3 (37,5 - 179,1) CBC: 83,7 (16,5 - 150,9) CEC: 24,6 (-3,8 - 53) |
| Población General15 | CCNM: 115,3 CBC: 86,15 CEC: 29,15 | CCNM: 55,7 (54,5 – 57,8) CBC: 44,6 (43,4 – 45,7) CEC 11,2 (10,7 – 11,7) |
| Relación de riesgo | CCNM: 2,8 (1,3 - 5,4) CBC: 2,5 (0,9 - 5,5) CEC: 3,7 (0,8 - 10,9) | CCNM: 1,9 (0,64 – 5,94) CBC: 1,9 (0,4 – 6,4) CEC: 2,2 (0,5 – 20,7) |
La edad media al final del seguimiento (47,5 DE 20,6) es similar a la encontrada en otros estudios. Weischer et al.14 obtienen una edad al final del periodo de seguimiento de 51,2 años. Hearn et al. trabajan con una edad al final del periodo de 39,5 años12.
El tiempo mínimo de seguimiento es muy bajo en algunos estudios12,13 y en ningún otro trabajo se menciona el periodo de tiempo acumulado en pacientes-año con la excepción de Hearn et al.12 (24. 753 pacientes-año). El número de pacientes-año es un indicador más fiable del tiempo total de observación que el tiempo medio de seguimiento. Al tratarse de una medida aritmética, el tiempo medio de seguimiento pierde validez cuando se emplea en distribuciones bimodales.
En nuestro trabajo se detectaron neoplasias cutáneas en el 1,9% de los pacientes al final del periodo de estudio. Se trata de una cifra más baja que la descrita por Maiorino et al.8 (12%) y por Cuesta-Montero9 (5,2%). Pero similar a la de otros trabajos más grandes como los de Hearn et al.12 (1%) o Man et al. (0,7%). Posiblemente la alta prevalencia de algunos trabajos8,9 sea una sobreestimación debido a un bajo tamaño muestral.
La forma histológica más frecuente detectada fue CBC (60%). Este dato concuerda con el resto de trabajos9,12–14 y es similar a la proporción de este tipo histológico frente al total de CCNM encontrada en la población general (74,7%)15
La mayor frecuencia de CBC contrasta con los resultados en los pacientes tratados con PUVA en otros trabajos, en los que se ha encontrado que el CEC es la neoplasia más frecuentemente encontrada2. La alta proporción de CEC es uno de los datos que se ha sugerido que se relaciona con el efecto carcinogénico de la fototerapia, por lo que su menor frecuencia en nuestro trabajo apoya el menor efecto carcinogénico de esta última modalidad.
La dosis total acumulada fue similar en los pacientes que desarrollaron neoplasias cutáneas y en los que no las desarrollaron, no encontrándose diferencias significativas. Este hallazgo podría significar que la radiación UVB-BE no tiene un claro efecto carcinogénico dosis-dependiente o bien que no se llegó a alcanzar el umbral carcinogénico para esta modalidad de tratamiento. Las diferencias encontradas en nuestro trabajo son clínicamente irrelevantes (38,2J/cm2 frente a 36,6J/cm2) por lo que es improbable que estudios con un mayor tamaño muestral aporten unos resultados significativos desde el punto de vista clínico.
La edad de inicio de la fototerapia fue superior en los pacientes que presentaron neoplasias. Posiblemente este hallazgo se deba a que al ser el periodo de seguimiento relativamente corto, los pacientes que comenzaron la fototerapia a una edad superior fueron seguidos hasta una edad más avanzada, con un riesgo acumulado superior de CCNM. Este potencial sesgo se ha corregido mediante la tasa estandarizada de incidencia.
La localización más frecuente de lesiones cutáneas fue la cabeza y el miembro superior. Este hallazgo es similar al encontrado en la población normal16. No se desarrollaron neoplasias cutáneas en las piernas, a diferencia de los pacientes tratados con PUVA, en los que los miembros inferiores son una de las localizaciones más frecuentemente afectas4. La ausencia de lesiones en esta localización es otro indicador que sugiere el menor efecto carcinogénico de la radiación UVB-BE en comparación con la fototerapia PUVA.
La densidad de incidencia de neoplasias cutáneas fue de 327,3/100.000 pacientes-año. Esta tasa es muy superior a la demostrada en la población general (115,3/100.000 pacientes-año)15. No obstante la comparabilidad de este resultado es muy limitada debido a que este dato depende íntimamente de la edad de la población estudiada y en este caso se trata de una población adulta seguida durante un periodo más o menos prolongado de tiempo.
Al contrario que la prevalencia de CCNM, ningún trabajo hasta la fecha ha comunicado la densidad de incidencia de CCNM o de sus formas clínicas en pacientes tratados con UVB-BE8,9,12–14,17.
Al realizar una estandarización por edad y sexo se ha obtenido una densidad de incidencia de CCNM menor a la bruta (108,3 frente a 327,3). Esto confirma que la muestra estudiada se ha obtenido de una población envejecida (fruto del seguimiento de los pacientes) por lo que el efecto carcinogénico de la fototerapia UVB-BE se sobreestimaría si no se realiza estandarización por edad.
Al comparar la densidad de incidencia de neoplasias cutáneas con la encontrada en la población de Girona descrita por Vilar-Coromina15 (tabla 3) se obtuvo una relación estandarizada de riesgo de 1,9 siendo este riesgo no significativo estadísticamente.
La relación de riesgo estandarizada comparada con la población normal se ha obtenido en los estudios de Hearn et al.12 y de Man et al.13 (tabla 4). En ambos casos no se ha conseguido demostrar un potencial efecto carcinogénico asociado a la fototerapia UVB-BE. Sin embargo, es muy llamativo que todos los estudios realizados han arrojado una relación de riesgo estandarizada en sentido positivo hacia la fototerapia UVB-BE. Esto indica que podrían existir diferencias significativas que no se estuvieran apreciando por el bajo tamaño muestral. Convendría realizar estudios con un periodo de seguimiento más prolongado con el objetivo de aumentar el número de casos detectados y la potencia estadística de los tests comparativos.
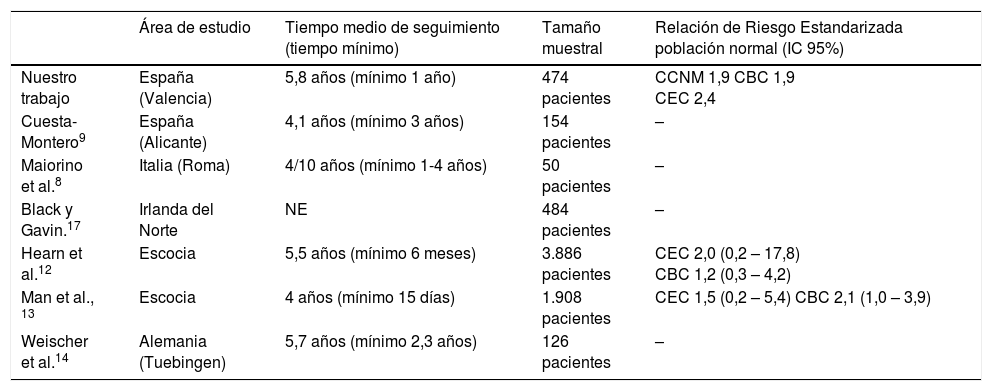
Características y resultados de todos los estudios de riesgo fotocarcinogénico de la fototerapia UVB-BE publicados en la literatura
| Área de estudio | Tiempo medio de seguimiento (tiempo mínimo) | Tamaño muestral | Relación de Riesgo Estandarizada población normal (IC 95%) | |
|---|---|---|---|---|
| Nuestro trabajo | España (Valencia) | 5,8 años (mínimo 1 año) | 474 pacientes | CCNM 1,9 CBC 1,9 CEC 2,4 |
| Cuesta-Montero9 | España (Alicante) | 4,1 años (mínimo 3 años) | 154 pacientes | – |
| Maiorino et al.8 | Italia (Roma) | 4/10 años (mínimo 1-4 años) | 50 pacientes | – |
| Black y Gavin.17 | Irlanda del Norte | NE | 484 pacientes | – |
| Hearn et al.12 | Escocia | 5,5 años (mínimo 6 meses) | 3.886 pacientes | CEC 2,0 (0,2 – 17,8) CBC 1,2 (0,3 – 4,2) |
| Man et al., 13 | Escocia | 4 años (mínimo 15 días) | 1.908 pacientes | CEC 1,5 (0,2 – 5,4) CBC 2,1 (1,0 – 3,9) |
| Weischer et al.14 | Alemania (Tuebingen) | 5,7 años (mínimo 2,3 años) | 126 pacientes | – |
La mediana de edad en el momento del diagnóstico de las neoplasias cutáneas en los pacientes tratados con UVB-BE fue de 71,5 años. Este hallazgo contrasta con la edad media de la población al final del periodo de estudio (47,5 años). Este dato remarca la importancia de realizar estudios con periodos de seguimiento prolongados y sobre todo que estudien a los pacientes hasta una edad avanzada. El riesgo carcinogénico de la fototerapia UVB-BE parece tratarse de un fenómeno tardío que no se manifiesta inmediatamente tras el tratamiento sino que se suma al riesgo basal del paciente, con una aparición de las neoplasias cutáneas en la edad habitual de presentación (en torno a la sexta-séptima década).
El riesgo ajustado de CCNM atribuible a la exposición a UVB-BE en comparación con la población normal15 es de 52,6 casos / 100.000 pacientes tratados-año. Esto significa que se debería tratar a 1.900 pacientes con las dosis habituales de UVB-BE para se produzca un caso de CCNM atribuible al tratamiento. Este número necesario para dañar (NNH) es muy bajo en comparación con el volumen habitual de pacientes tratados en una Unidad de Fototerapia por lo que se puede afirmar que, en base a nuestros resultados, el riesgo de CCNM debido a UVB-BE es muy bajo y se puede emplear de forma segura en la práctica clínica habitual.
En conclusión, en concordancia con el resto de estudios, nuestro trabajo no ha conseguido demostrar un efecto fotocarcinogénico clínicamente relevante asociado a la fototerapia UVB-BE. No obstante, no se puede concluir que esta modalidad está exenta de riesgo por lo que son imperativos estudios con periodos de seguimiento más prolongados que descarten o confirmen definitivamente el riesgo carcinogénico de la fototerapia UVB-BE.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses