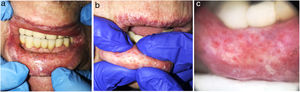
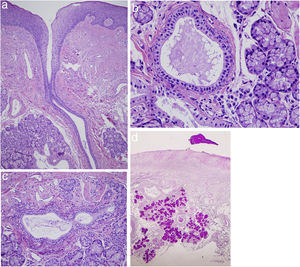
Un varón de 80 años, exfumador desde hace 25 años (60 IPA durante 40 años) y agricultor de profesión, acudió a revisión dermato-oncológica de varios carcinomas epidermoides cutáneos (pT1) extirpados en la región facial en años previos. En la exploración física, destacaban no sólo la leucoplasia y la descamación gruesa del borde bermellón del labio superior e inferior, sino también la presencia de múltiples lesiones monomorfas, milimétricas, eritematosas, regularmente distribuidas en la mucosa del labio inferior, que el paciente refería como asintomáticas y de años de evolución (fig. 1A). A la presión suave, drenaban un material gelatinoso y transparente por cada orificio (fig. 1B). La imagen dermatoscópica mostró estructuras redondeadas de aspecto cupuliforme, con centro más eritematoso, y un patrón vascular doble compuesto por vasos finos periféricos en horquilla y otros arrosariados agrupados en forma de huella digital (fig. 1C). Se realizó una biopsia cutánea, que mostró una mucosa acantósica y con hiperqueratosis paraqueratósica (fig. 2A). Se objetivó tejido glandular salivar menor con dilatación de los ductos e imágenes de metaplasia escamosa (fig. 2B). Se encontraron abundantes células plasmáticas en el intersticio glandular (CD138+) con ausencia de restricción de cadenas ligeras, descartando así neoplasia hematológica (fig. 2C). En el interior de las luces se podía observar un material compacto, que se extendía hacia la superficie y era PAS positivo (fig. 2D).
Clínica: A) Múltiples puntos eritematosos monomorfos, de distribución regular, submilimétricos en mucosa de labio inferior. B) Drenaje de material gelatinoso y transparente por los ostia con la presión suave. C) Dermatoscopia: estructuras redondeadas de aspecto cupuliforme, con centro más eritematoso, y un patrón vascular doble compuesto por vasos finos periféricos en horquilla y otros arrosariados agrupados en forma de huella digital.
Histología (H&E, ×20): A) Glándulas salivares menores con dilatación ductal. B y C) Se objetivan imágenes de metaplasia escamosa y células plasmáticas en el intersticio glandular. D) En el interior de las luces se podía observar un material compacto, que se extendía hacia la superficie y era PAS positivo.
Diagnóstico: Queilitis glandularis.
La queilitis glandular o glandularis es un trastorno infrecuentemente reportado en la literatura médica, descrito inicialmente por Volkman en 1870, caracterizado por hiperplasia e inflamación de las glándulas salivares de los labios, crónica y persistente, con o sin queilitis actínica asociada. Afecta principalmente al labio inferior1. Los conductos excretores aparecen dilatados, inflamados, y se muestran como máculas mucosas rojas y puntiformes. Puede evidenciarse un aumento del volumen del labio (macroquelia y/o eclabium) en formas profundas y supurativas (apostematosa), aunque parece más frecuente la forma simple o superficial, como la que presentamos en nuestro caso. Puede haber costras y erosiones superficiales en la variante simple, mientras que la variante profunda puede conllevar cicatrices. Es una entidad más frecuente en varones y su etiología es incierta. Se han relacionado como factores de riesgo: daño actínico crónico, hábito tabáquico, traumatismos, producción de una saliva viscosa, infecciones bacterianas y una higiene bucal deficiente2-4.
El diagnóstico de esta entidad es clínico, aunque el estudio anatomopatológico, sin ser específico, es de gran ayuda mostrando glándulas salivares inflamadas, hiperplásicas o atróficas en estadios finales, ectasia y metaplasia ductal. El diagnóstico diferencial se establece con la queilitis actínica, queilitis de contacto irritativa o alérgica, queilitis atópica, queilitis de células plasmáticas, liquen plano, sarcoidosis, queilitis granulomatosa y el prúrigo actínico5. El tratamiento es variable y puede incluir: observación y fotoprotección, antibioterapia, crioterapia, corticoides tópicos o infiltrados o bermellectomía, siendo este último el único tratamiento más eficaz y definitivo en pacientes con formas crónicas y supurativas. Algunos autores consideran vital tratar esta entidad de forma activa, pues la consideran premaligna, y es cierto que comparte factores etiopatogénicos, aunque no demostrados, con la queilitis actínica.
En el caso presentado, la clínica y la histología fueron compatibles con queilitis glandular. El paciente se hallaba asintomático, y prefería evitar tratamientos invasivos. Por ello, se decidió tratamiento conservador mediante supresión de los factores predisponentes, fotoprotección estricta y vigilancia estrecha que además precisaba por sus antecedentes oncológicos cutáneos1,2. La queilitis glandular es una entidad clínica poco reportada y probablemente infradiagnosticada, de la cual hasta ahora no se han descrito sus características dermatoscópicas y describimos un caso con lesiones muy llamativas. Debe conocerse por su implicación como marcador indirecto de daño actínico crónico en el labio, conllevando, por tanto, un mayor riesgo en el desarrollo de neoplasias.