Sr. Director:
El término pustulosis exantemática aguda generalizada (PEAG), introducido por Beylot en 1980, define una forma infrecuente de hipersensibilidad cutánea caracterizada por la aparición de múltiples pústulas estériles, puntiformes, no foliculares, agrupadas sobre un fondo eritematoso1. Si bien algunos casos de PEAG han sido atribuidos a infección por enterovirus o a exposición al mercurio, en el 90 % de las ocasiones constituye una reacción cutánea de naturaleza medicamentosa1. Los antimicrobianos, principalmente aminopenicilinas, macrólidos y terbinafina, figuran entre los agentes implicados con mayor frecuencia, si bien se han descrito ejemplos de PEAG asociada a una numerosa lista de fármacos (alopurinol, inhibidores de la COX-2, omeprazol o anticomiciales, entre otros)2,3. Presentamos un caso de PEAG desarrollado en el contexto de la administración de diltiazem.
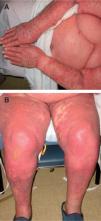
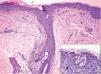
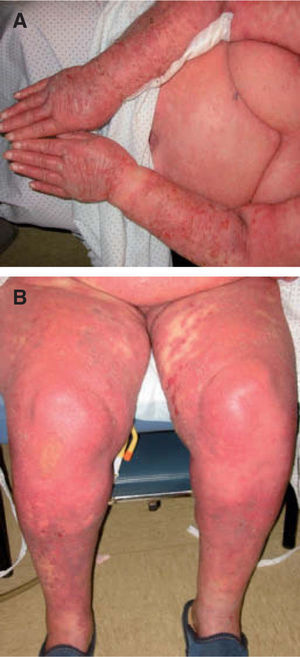
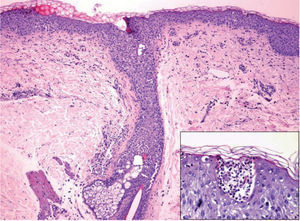
Se trata de una paciente de 84 años, con historia de hipertensión arterial de larga evolución y fibrilación auricular, que fue admitida en nuestro centro por un episodio de descompensación de insuficiencia cardiaca. Negaba antecedentes de psoriasis. Su tratamiento habitual incluía furosemida, verapamilo, omeprazol y acenocumarol. En el momento del ingreso, el verapamilo fue sustituido por diltiazem (60 mg diarios), sin otros cambios en su tratamiento. A los 11 días de hospitalización la paciente desarrolló una erupción eritematosa en tronco, abdomen e ingles, que rápidamente se cubrió de numerosos elementos pustulosos, no foliculares y parcialmente confluentes (fig. 1). Asociaba fiebre y malestar general, sin afectación de superficies mucosas. Analíticamente destacaba la presencia de leucocitosis (20,4 × 109 células/l, con un 87 % de neutrófilos). El estudio microbiológico fue negativo. La histología cutánea reveló múltiples pústulas subcórneas en diferentes estadios evolutivos, constituidas por neutrófilos y acompañadas de un infiltrado linfocítico perivascular y perianexial (fig. 2). Con el diagnóstico de presunción de PEAG inducida por diltiazem se suspendió dicho fármaco. La fiebre cedió en 48 horas y se objetivó una rápida desaparición del exantema al cabo de pocos días, con una mínima descamación acompañante.
Desde un punto de vista clínico la PEAG se caracteriza por el súbito desarrollo de una erupción pustulosa, de predominio en tronco y grandes pliegues, sobre un eritema difuso y edematoso2. Suele acompañarse de manifestaciones sistémicas (fiebre, leucocitosis o insuficiencia renal), si bien el compromiso vital resulta excepcional. La afectación mucosa es infrecuente y limitada a la cavidad oral1. Roujeau propuso en 1991 una serie de criterios clínico-histológicos para establecer su diagnóstico, entre los que se incluye la evolución aguda del exantema con resolución completa en menos de 15 días4. En el diagnóstico diferencial figura la psoriasis pustulosa generalizada (PPG) de von Zumbusch, así como otras formas graves de toxicidad cutánea, como el eritema exudativo multiforme mayor (EEMM)1,2,4. Histológicamente, la PEAG cursa con pústulas espongiformes y colecciones de neutrófilos de localización subcórnea, con edema papilar y necrosis focal de queratinocitos2,4. La ausencia de afectación ecrina o de cambios vacuolares en la unión dermo-epidérmica, frecuentes en el EEMM, orienta hacia el diagnóstico de PEAG. El diagnóstico diferencial con la PPG ofrece más dificultades, si bien la mayor duración del exantema y la ausencia de una historia medicamentosa reciente apuntarían hacia esta última4. Aunque la etiología de la PEAG resulta desconocida, la demostración in vitro de una respuesta linfoproliferativa específica a fármacos, así como la frecuente positividad de las pruebas epicutáneas en estos pacientes, sugieren un proceso mediado por linfocitos T, habiéndose postulado la existencia de un mecanismo etiopatogénico común entre esta entidad y la psoriasis1,5.
Hasta el 5 % de los pacientes que reciben tratamiento con diltiazem presentan algún tipo de fenómeno adverso dosis-dependiente (cefalea, edemas o bloqueos aurículoventriculares)3. La toxicidad cutánea, por su parte, comprende un amplio espectro de manifestaciones: prurito, urticaria, exantema maculopapular y, más raramente, petequial, fotosensibilidad, EEMM, necrolisis epidérmica tóxica o vasculitis1,6. La exposición al diltiazem constituye una causa infrecuente, aunque bien documentada, de PEAG1–11. La tabla 1 resume las características clínicas y evolutivas de los 13 casos comunicados hasta la fecha en la literatura en lengua inglesa o castellana, incluyendo el presente (búsqueda en PubMed con las palabras clave «diltiazem» o «calcium-channel blocker» y «pustulosis» o «AGEP»). Su revisión demuestra un marcado predominio femenino (relación hombre:mujer de 2:11). El intervalo de aparición de los síntomas oscila entre las 24 horas9 y las tres semanas7 tras la introducción del diltiazem (media de 11,4 ± 5,5 días). Una vez suspendido, la resolución completa del exantema tiene lugar al cabo de 7,3 ± 2,4 días. Los casos en los que se documentó la reintroducción accidental del fármaco constituyen una de las evidencias más definitivas a favor de la implicación del diltiazem como desencadenante del cuadro8,9. La realización de pruebas epicutáneas constituye una alternativa válida a la hora de confirmar dicha asociación, pues se han demostrado resultados positivos en todos los casos en los que se ha llevado a cabo1,2,7,9. En conclusión, los agentes bloqueadores de los canales del calcio y, en especial, el diltiazem, deben ser considerados como potenciales desencadenantes de un cuadro de PEAG. La positividad de las pruebas epicutáneas permitiría documentar el diagnóstico en los casos de presentación clínica atípica.
Revisión de los 13 casos de pustulosis exantemática aguda generalizada inducida por diltiazem comunicados en la literatura
| Paciente | Autor, año (referencia) | Edad/ sexo | Dosis de diltiazem | Días hasta aparición | Días hasta resolución | Observaciones |
| 1 | Lambert et al, 19888 | 77/M | 60 mg/8 h | 10 | 5 | Reexposición accidental al cabo de 5 meses |
| 2 | Janier et al, 19933 | 83/M | ND | 4 | 7 | |
| 3 | 80/M | ND | 15 | 10 | ||
| 4 | Sánchez et al, 199410 | 67/V | ND | 16 | 5 | |
| 5 | Wakelin y James, 19951 | 58/M | 90 mg/12 h | 10 | 7 | Fue necesario tratamiento con metotrexato. PE positiva |
| 6 | Blodgett et al, 19974 | 65/M | ND | 14 | 7 | |
| 7 | Vicente-Calleja et al, 19977 | 71/M | 100 mg/12 h | 21 | «Escasos» | PE positiva a los 2 meses de la resolución |
| 8 | Knowles et al, 19986 | 48/V | 120 mg/24 h | 10 | 12 | Fue necesario tratamiento con esteroides |
| 9 | Jan et al, 19989 | 82/M | 200 mg | 24 h | ND | Episodios previos de erupción pustulosa tras diltiazem. PE positiva |
| 10 | Arroyo et al, 200211 | 47/M | ND | ND | ND | |
| 11 | Girardi et al, 20055 | 72/M | ND | ND | ND | Correlación entre PE y la respuesta linfoproliferativa in vitro |
| 12 | Gesierich et al, 20062 | 60/M | ND | 14 | «Escasos» | PE positiva a los 3 meses de la resolución |
| 13 | Presente caso, 2008 | 84/M | 60 mg/12 h | 11 | 5 |
M: mujer; ND: no disponible; PE: prueba epicutánea; V: varón.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.