La histiocitosis de células de Langerhans (HCL) es una afectación clonal poco frecuente de las células de Langerhans inmaduras. Esta puede afectar a diversos órganos, especialmente la piel, los huesos, el pulmón y la hipófisis. Se presentará con mayor frecuencia en lactantes y en niños, mientras que en los adultos será excepcional1,2. Por lo tanto, la HCL de localización exclusivamente cutánea y de aparición en la edad adulta será una entidad infrecuente2,3.
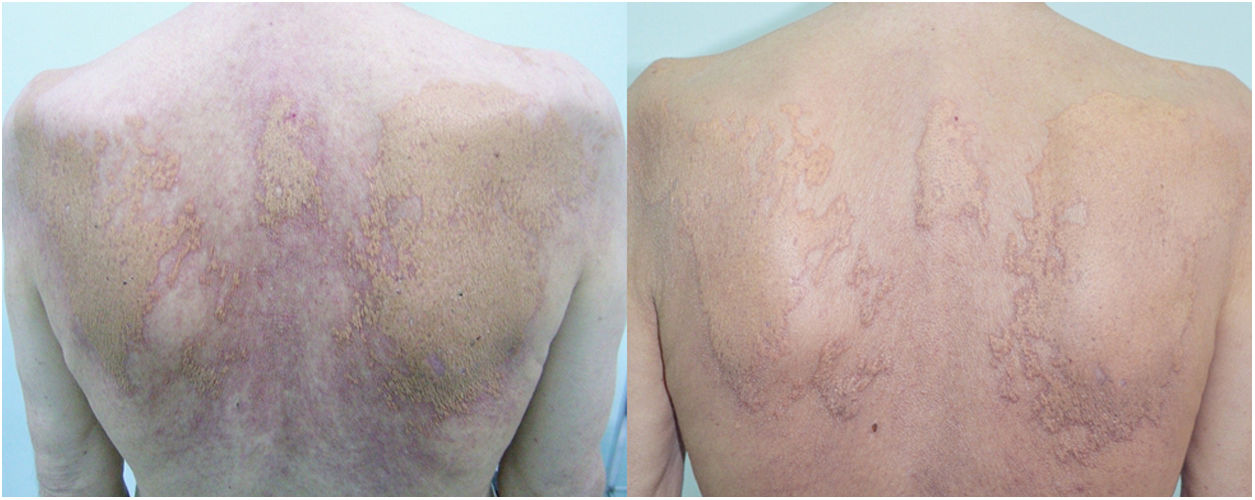
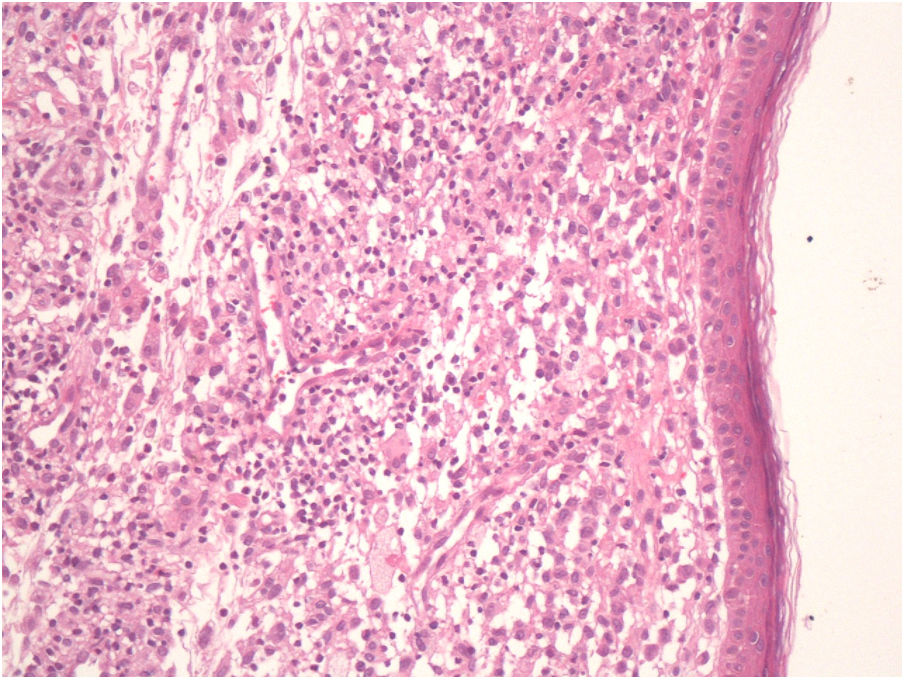
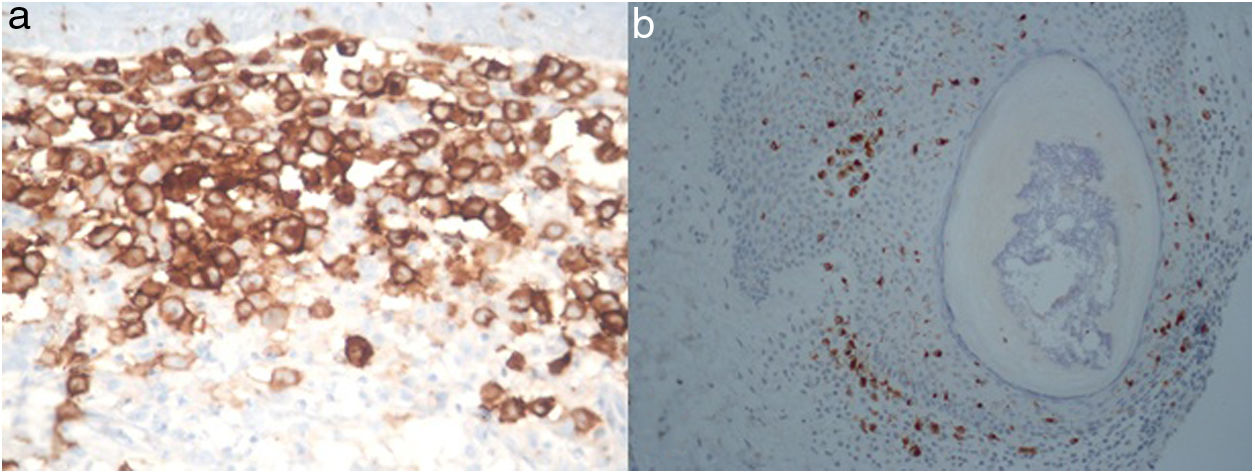
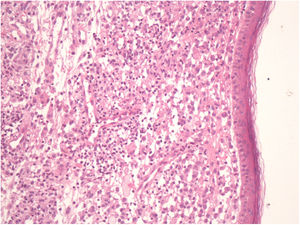
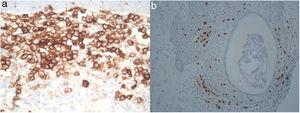
Un varón de 73 años acudió a nuestro servicio por presentar, a nivel del tronco, una placa de crecimiento progresivo y de aproximadamente un año de evolución. El paciente no refería ningún antecedente personal relevante, salvo el haber sido fumador (15 paquetes de cigarrillos/año) hasta hacía 15 años. El examen dermatológico reveló la presencia de placas localizadas en el tronco, las que clínicamente se asemejaban a xantomas. Estas placas estaban conformadas por pápulas amarillo-anaranjadas que se disponían sobre una base eritematosa (fig. 1). El diagnóstico diferencial con un xantoma plano difuso se hizo mediante una biopsia cutánea. El examen histopatológico mostraba la presencia de acúmulos densos de células de Langerhans, caracterizadas por un citoplasma eosinófilo y núcleos lobulados o con hendiduras. Así mismo, se observaban histiocitos con un citoplasma claro y abundante, células gigantes multinucleadas y linfocitos a nivel de la dermis (fig. 2). Las células de Langerhans se tiñeron positivamente para CD1a, CD207 (langerina) y S100 (fig. 3a,b). Estos hallazgos histopatológicos e inmunohistoquímicos confirmaron el diagnóstico de una HCL con compromiso cutáneo. Por otro lado, en la biopsia cutánea se detectó la mutación en BRAF V600E.
Pápulas agrupadas de color amarillo anaranjado sobre una base eritematosa que se asemejan a xantomas, acompañadas por pápulas eritematosas y localizadas en el tronco. Tras la fototerapia las pápulas eritematosas y las erosiones desaparecieron, objetivándose también un aclaramiento de las placas amarillo-anaranjadas.
Tanto en la tomografía computarizada (cuello, tórax, abdomen y pelvis) como en la resonancia magnética de la hipófisis no se observó ninguna lesión que sugiriera una afectación sistémica, por lo que el paciente fue diagnosticado de una HCL cutánea. Se realizaron interconsultas a los servicios de neumología, oncología médica, hematología y endocrinología, donde también se descartó una afectación extracutánea.
Se inició tratamiento con corticoesteroides tópicos y PUVA con 8-metoxipsoraleno (8-MOP) oral. Tras 46 sesiones de PUVA, el paciente presentó una reacción de fotosensibilidad, por lo que se cambió el tratamiento a UVA con gel de 8-MOP tópico al 0,1%. La fototerapia mejoró las pápulas eritematosas, las erosiones, y se objetivó un llamativo aclaramiento de las placas amarillo-anaranjadas (fig. 1). A los 6 meses de seguimiento, se realizó una TAC torácica, constatándose un compromiso parenquimatoso compatible con una HCL. El lavado bronquioalveolar demostró la presencia de abundantes histiocitos (90%), acompañados por escasos polimorfonucleares. Con el diagnóstico de una HCL sistémica se indicó metotrexato. Se pautaron 5mg en la primera semana como dosis de prueba y posteriormente 20mg por semana. A los 6 meses de seguimiento, el paciente se encuentra estable con dicho tratamiento.
El diagnóstico de una HCL se basará en los hallazgos clínicos e histopatológicos de las características microscópicas e inmunohistoquímicas de las células de Langerhans1,4. La detección de marcadores de células de Langerhans, como el CD1a y el CD207 (langerina), será esencial para confirmar el diagnóstico, mientras que el uso del microscopio electrónico para detectar gránulos de Birberck se utiliza excepcionalmente4. En nuestro caso, tanto el CD1a como el CD207 fueron positivos, observándose además un citoplasma eosinófilo y núcleos lobulados o con hendiduras.
Las lesiones cutáneas de la HCL se pueden limitar a una única región anatómica o ser generalizadas. Consistirán en pápulas difusas, nódulos o placas, por lo que podrán simular una dermatitis seborreica, un prurigo nodular, lesiones eccematosas, una psoriasis, una candidiasis o un intertrigo1,5. Debido a que la afectación cutánea puede ser el primer síntoma de un compromiso sistémico, este siempre deberá ser descartado en estos pacientes6,7. La presentación clínica de este caso fue atípica, ya que empezó con lesiones que se asemejaban a xantomas y pápulas eritematosas, localizadas en el tronco y en la cintura.
Con frecuencia estos pacientes estarán infradiagnosticados, ya que la presentación clínica, según el órgano o sistema afectados, será variable, oscilando su evolución entre una resolución espontánea y brotes crónicos recurrentes1. Podjasek et. al. reportaron el caso de un paciente diagnosticado erróneamente de una enfermedad inflamatoria intestinal, quien durante el seguimiento desarrolló lesiones cutáneas compatibles con una HCL; este paciente presentaba además lesiones gastrointestinales, pulmonares y hepáticas. La biopsia cutánea es una herramienta muy útil para llegar al diagnóstico de una HCL7. En nuestro caso, el compromiso pulmonar apareció aproximadamente 8 meses después del diagnóstico inicial de la HCL cutánea. Cabe mencionar que el compromiso pulmonar de la HCL será más frecuente en los pacientes en edad adulta, y que se ha descrito una fuerte asociación con el hábito tabáquico4.
La mutación en BRAF V600E se ha detectado en casi la mitad de las muestras de HCL. Por lo tanto, se recomienda que dicha mutación sea analizada, principalmente, en las muestras de los casos que ofrezcan una mayor dificultad diagnóstica4. En el paciente del presente caso esta mutación fue hallada en la muestra cutánea.
La HCL puede localizarse en cualquier órgano; según la clasificación revisada, puede dividirse en 4 subtipos dependiendo del número de órganos o de sistemas involucrados, el compromiso pulmonar y la afectación de órganos en riesgo (hígado, bazo y médula ósea)4. El tratamiento se elegirá de acuerdo con la gravedad de la enfermedad1. Dentro de los tratamientos utilizados se incluyen los corticoides tópicos y sistémicos, la fototerapia, la mostaza nitrogenada tópica, la azatioprina y el metotrexato1,8. En nuestro caso tanto las pápulas eritematosas, el eritema perilesional, así como las áreas erosionadas se resolvieron con terapia PUVA; además se evidenció un aclaramiento importante de las placas que se asemejaban a los xantomas.
La HCL en los pacientes en edad adulta es una entidad poco frecuente y de difícil diagnóstico; además, la afectación cutánea puede tener diversas formas de presentación clínica. La biopsia cutánea será determinante para el diagnóstico. Las lesiones cutáneas pueden ser el síntoma inicial de una HCL sistémica, mientras que la HCL limitada a la piel se presentará con menor frecuencia. El seguimiento estrecho de los pacientes con HCL de inicio en la edad adulta y con compromiso únicamente cutáneo será determinante para el diagnóstico oportuno de la evolución a una HCL multisistémica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.