Un varón de 14 años, sin antecedentes de interés, consultó por una lesión en la espalda de 2 años de evolución, estable en tamaño y asintomática. El paciente creía que su aparición podría estar relacionada con un traumatismo.
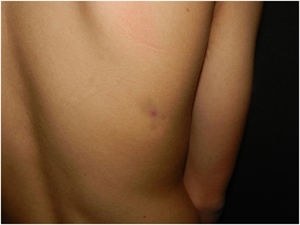
Exploración físicaEn la espalda, en el área costolumbar derecha, presentaba una placa atrófica de aspecto esclerótico de aproximadamente 3cm de tamaño, con una mácula violácea central (fig. 1).
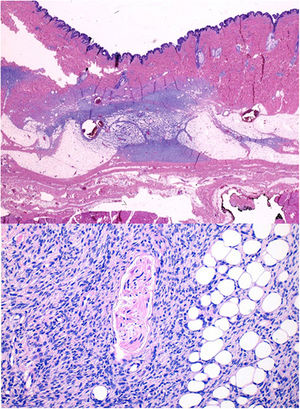
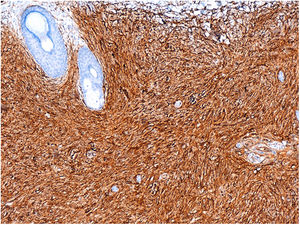
HistopatologíaSe observaba una tumoración hipercelular de bordes mal definidos localizada en la dermis reticular y que alcanza la hipodermis. Las células eran fusiformes y se disponían de forma horizontal a la epidermis, con un patrón arremolinado focal e invasión de la grasa en panal (fig. 2). Las técnicas de inmunohistoquímica revelaron la expresión de CD34 (fig. 3).
Otras pruebas complementariasSe realizó una ecografía doppler previa a la biopsia, en la que se describía una zona ecogénica subcutánea, mal definida, de 30×18mm, que no presentaba flujo.
Ante el diagnóstico histológico, se realizó una RM, en la que se observó una lesión subcutánea que no contactaba con planos profundos y sin adenopatías locorregionales.
¿Cuál es su diagnóstico?
DiagnósticoDermatofibrosarcoma protuberans (DFSP) variante atrófica.
Evolución y tratamientoSe trató mediante extirpación quirúrgica amplia, obteniéndose bordes libres de tumor. El paciente no ha presentado signos de recidiva tras 23 meses de seguimiento.
ComentarioEl DFSP es una neoplasia cutánea mesenquimal de malignidad intermedia, ya que se caracteriza por una marcada tendencia a la recidiva local y una escasa capacidad metastásica1. Supone el 0,1% de todos los tumores malignos cutáneos. Su aparición predomina entre la segunda y quinta década de la vida, aunque se piensa que la proporción de casos pediátricos está infraestimada por un diagnóstico tardío1,2. Afortunadamente, en la infancia este tumor parece ser menos agresivo y las recidivas, menos frecuentes1. Comúnmente consiste en una placa rosada o marronácea localizada en el tronco, sobre la cual aparecen nódulos exofíticos (tal y como indica la palabra «protuberans» que la denomina). En la edad pediátrica es habitual su presentación en las extremidades inferiores y zonas acras, apoyando la idea de que los traumatismos podrían participar en su etiopatogénesis1. Se han descrito otros subtipos clínico-patológicos, como la variante atrófica (que también podría corresponder a una fase inicial de presentación prolongada)3. Este subtipo puede ser difícil de distinguir en la clínica de la morfea, la atrofodermia, la cicatriz atrófica (como en el caso presentado), la anetodermia, la aplasia cutis o la lipoatrofia1,4. La histología muestra una lesión tumoral dérmica con menos espesor que la dermis sana y que retrae la piel, constituida por células fusiformes monomórficas con atipia leve dispuestas en un patrón estoriforme1,4. La inmunohistoquímica es clave para distinguirlo de otros tumores como el dermatofibroma atrófico, el fibroxantoma atípico y el sarcoma pleomórfico indiferenciado. El DFSP es fuertemente positivo para CD34 y no tiene reactividad para S100, EMA, desmina ni actina del músculo liso4. La mayoría de los DFSP presentan la translocación (17;22) que origina el gen quimérico COL1A1-PDGFB, siendo altamente específica su detección mediante la técnica FISH o RT-PCR1,5. El principal tratamiento del DFSP es la erradicación completa del tumor mediante una extirpación quirúrgica amplia, considerándose la cirugía de Mohs el tratamiento de elección1. El imatinib puede considerarse en el caso de tumores irresecables o en estadios avanzados de la enfermedad1. Se recomienda un seguimiento tras la cirugía cada 6-12 meses1 durante al menos 5 años. El DFSP atrófico tiene el mismo pronóstico que el clásico, pero como es confundido frecuentemente por los pacientes y los médicos con lesiones atróficas benignas, el diagnóstico y el tratamiento suelen retrasarse y, por lo tanto, las posibilidades de curación3,4. El caso presentado subraya la necesidad de tomar biopsia de cualquier placa atrófica de lento crecimiento e incierta interpretación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los doctores Juan Ayestaran, del Servicio de Cirugía Plástica, y Alexandre Nogueira, del Servicio de Anatomía Patológica del Hospital Universitario Cruces, por su gran aportación en el diagnóstico y tratamiento del paciente.