La papulosis de células claras (PCC) es una entidad poco frecuente, descrita por primera vez en 19871, de causa desconocida, reportada con mayor frecuencia en países asiáticos, y suele presentarse en niños menores de 2 años, por igual en ambos sexos2. Se caracteriza por máculas y/o pápulas planas de 2 a 10mm, hipopigmentadas, asintomáticas, localizadas en abdomen inferior y pubis, siendo otras áreas menos frecuentes axila, línea mamaria, ingles y extremidades3. En la histología lo característico es la presencia de células claras redondas con citoplasma amplio y pálido entre los queratinocitos basales y suprabasales. Estas células son positivas a tinciones de inmunohistoquímica anti-citoqueratina AE1/AE3, CEA, EMA, CK7, GCDFP y CAM5.23. El origen de estas células claras y el papel que cumplen no está claro4, se plantea que podrían derivar de células secretorias de glándulas ecrinas5. Se ha postulado que las células de Toker darían origen a las células claras, y han sido implicadas como precursoras de la enfermedad de Paget, aunque no se ha demostrado progresión de ningún caso de PCC a esta última2.
La PCC no requiere tratamiento por ser asintomática, y la mayoría presenta disminución de lesiones en el tiempo3.
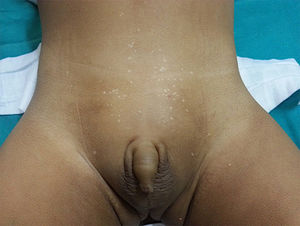
Casos clínicosSe realizó una búsqueda de pacientes con diagnóstico de PCC en el periodo de 2010-2016 en 3 hospitales pediátricos del Perú y Argentina, identificándose 8 casos: 7 mujeres y un varón. Las lesiones se presentaron antes de los 2 años de edad, incluso una de ellas desde el nacimiento (tabla 1). Todos tuvieron lesiones hipopigmentadas de 2 a 3mm de diámetro, la mayoría presentaron máculas, seguidas de pápulas, localizadas en abdomen inferior y pubis (fig. 1); otras áreas comprometidas fueron axilas, línea mamaria, glúteos, región lumbar y piernas.
Características epidemiológicas, clínicas e histopatológicas, seguimiento
| Paciente | Edad | Sexo | Edad de inicio | Lesiones | Tamaño | Cantidad | Localización | Histopatología | IHQ | Tratamiento | Seguimiento |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 11 años | M | 12 meses | Máculas hipopigmentadas asintomáticas | 2-3mm | >10 | Axila, línea mamaria, abdomen inferior | Hiperplasia psoriasiforme, escasas células con citoplasma amplio y núcleo central en capa basal | CK7+ | Observación | Sin cambios durante 10 años |
| 2 | Un año | M | 10 meses | Máculas hipopigmentadas asintomáticas | 2-3mm | >10 | Abdomen inferior, pubis | Escasas células de citoplasma amplio, claro y núcleo central en capa basal | CK7+ | Observación | Disminución de lesionesa los 12 meses |
| 3 | Un año | M | Nacimiento | Máculas y pápulas ligeramente elevadasasintomáticas | 2mm | >10 | Axila, abdomen inferior | Escasas células y dispersas de citoplasma amplio pálido en capa basal y suprabasal | CK7+ | Observación | Discreto aumento de lesiones a los 18 meses |
| 4 | Un año y 11 meses | M | 7 meses | Máculas hipopigmentadas asintomáticas | 2-3mm | 4 | Abdomen inferior, pubis | Células redondas de citoplasma amplio entre queratinocitos basales y suprabasal | CK7+ | Observación | No |
| 5 | Un año y 7 meses | V | 4 meses | Máculas y pápulas hipopigmentadas asintomáticas | 2-3 mm | >10 | Axila, abdomen inferior, glúteos, lumbar | Acantosis, células escasas de citoplasma amplio pálido en capa basal y suprabasal | CK7+ | Observación | Sin cambios a los 12 meses |
| 6 | 2 años y 9 meses | M | 20 meses | Pápulas hipopigmentadas asintomáticas | 2mm | >10 | Abdomen inferior, pubis | Células claras en capa basal y suprabasal | CK7+EMA+ | Observación | Sin cambios a los 9 meses |
| 7 | Un año y 9 meses | M | 9 meses | Máculas hipopigmentadas asintomáticas | 2-3mm | >10 | Abdomen inferior, pubis | Células grandes de citoplasma claro y núcleo redondo, escasas entre queratinocitos basales | CK7+, EMA+, CEA+ | Observación | Sin cambios a los 12 meses |
| 8 | Un año y 6 meses | M | 12 meses | Máculas y pápulas hipopigmentadas asintomáticas | 2mm | >10 | Piernas | Células claras a nivel basal, esbozo de estructura glandular | Mucina+, PAS+ | Observación | Disminución de lesiones a los 18 meses |
CEA: antígeno carcinoembrionario; CK7: citoqueratina 7; EMA: antígeno de membrana epitelial; IHQ: técnica de inmunohistoquímica; M: mujer; PAS: ácido peryódico de Schiff; V: varón.
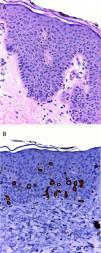
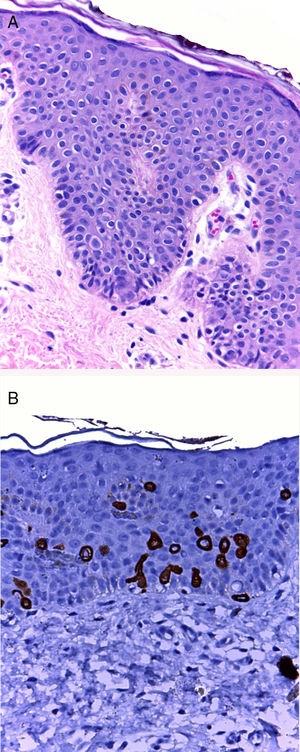
El diagnóstico clínico inicial de PPC fue sospechado en 6 pacientes e hipopigmentación postinflamatoria en 2. En la histología, se observó como característica constante escasas y dispersas células grandes con citoplasma amplio y claro a nivel basal y suprabasal. La CK7 fue positiva en 7 casos (fig. 2), 3 de estos en cercanía a la desembocadura de acrosiringios, en el caso 8 se observaron células agrupadas esbozando una estructura glandular con PAS y azul alcián+.
A) La tinción con hematoxilina-eosina ×10 muestra escasas y dispersas células redondas con citoplasma amplio y claro a nivel de la capa basal de la epidermis. Sin cambios en la dermis. B) Inmunohistoquímica CK7 muestra a las células claras teñidas, la mayoría están localizadas en la capa basal y algunas a nivel suprabasal.
Ningún paciente recibió tratamiento, el periodo de seguimiento clínico fue de entre 9 a 18 meses en 7 pacientes, y en un paciente se obtuvo información de la evolución clínica a través de un familiar (caso 1). Se observó la estabilidad de las lesiones en 4 pacientes (a los 9 y 12 meses, y 10 años), disminución de las lesiones en 2 (a los 12 y 18 meses de edad) y un paciente desarrolló un mayor número de lesiones (última visita a los 18 meses de edad).
Son pocos los casos reportados de PPC2 y solo 5 de 39 de ellos son de origen no asiático6–8. En esta serie, predomina el sexo femenino, las lesiones se presentaron desde los primeros años de vida, solo una de ellas se hizo el diagnóstico a los 11 años de edad, lo que coincide con lo reportado en la literatura donde casi todos los casos se presentan en niños2, un solo caso en adulto9.
Todos los pacientes nacieron de padres latinos, presentaron múltiples y pequeñas máculas y/o pápulas hipocrómicas en abdomen inferior y área púbica, algunas en axilas, línea mamaria, glúteos, región lumbar y solo uno de ellos exclusivamente en piernas que es una localización poco frecuente.
Las células claras pueden ser confundidas histológicamente con melanocitos, células de Toker o células de Langerhans10. El patólogo orienta el diagnóstico fundamentalmente con la histología, y en casos dudosos puede ser de utilidad la inmunohistoquímica. Llamó la atención que en algunos casos estas células CK7+ se encontraban cercanas a la desembocadura de los acrosiringios y en el caso 8 simulando una glándula que es una característica inusual, azul alcián+ y PAS+, lo que indica la presencia de mucina; estos hallazgos apoyan la teoría de que estas células sí tendrían origen glandular como propone Kim et al.5.
Las lesiones suelen aumentar en los primeros meses a años de vida, con el tiempo disminuyen sin dejar secuelas en un promedio de 11 años después de su aparición3. Siete pacientes tuvieron un seguimiento corto (9 a 18 meses), sin embargo, en este tiempo 2 pacientes (casos 2 y 8) presentaron una disminución de las lesiones.
Es importante reconocer esta entidad debido a que en la edad pediátrica es frecuente observar lesiones hipopigmentadas, siendo la hipopigmentación postinflamatoria el principal diagnóstico diferencial. Otros diagnósticos clínicos a considerar son las pitiriasis versicolor, las verrugas planas y el vitíligo.
Se describe esta serie de casos de PCC, que serían los primeros en ser reportados en Latinoamérica, siendo esta una entidad poco frecuente que requiere ser identificada en niños para evitar diagnósticos erróneos y tratamientos innecesarios.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.