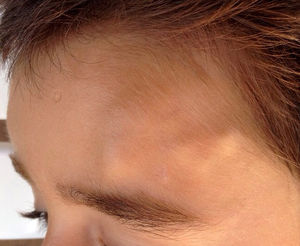
Un niño de cinco años fue evaluado por la presencia de unos nódulos recurrentes en la región frontal de seis meses de evolución (fig. 1). En la exploración física, se objetivaban diversos nódulos de color piel y de consistencia pétrea. Las lesiones eran asintomáticas y tendían a la autoinvolución sin dejar cicatriz. No se observó la presencia de fiebre ni de clínica neurológica o sistémica asociada. La familia negaba un antecedente traumático, de picaduras de insectos o de viajes recientes. Se realizó un estudio analítico con hemograma y bioquímica normales. Las serologías para anticuerpos antinucleares, factor reumatoide y complemento tenían valores dentro de los rangos de normalidad.
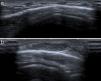
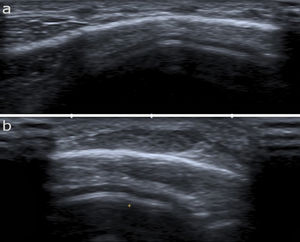
Se efectuó un estudio ecográfico de alta frecuencia (12 MHz) que reveló la presencia de múltiples nódulos hipoecoicos, mal definidos, en el tejido celular subcutáneo rodeados por un anillo hiperecoico y unidos entre sí mediante una fina línea hiperecoica (fig. 2A y B). Destacaba la ausencia de afectación de la calota o de comunicación interna y la captación Doppler era muy débil.
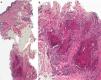
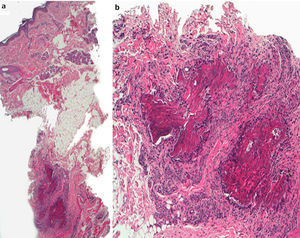
Se realizó una biopsia incisional cuyo estudio histológico con hematoxilina-eosina reveló una epidermis normal con un infiltrado profundo en el tejido celular subcutáneo de predominio linfo-histiocitario (fig. 3 A). El infiltrado se organizaba formando granulomas en empalizada con necrobiosis central (fig. 3 B).
¿Cuál es el diagnóstico?
DiagnósticoGranuloma anular subcutáneo (GAS).
ComentariosEl GAS, también conocido como granuloma anular profundo, es un subtipo infrecuente de granuloma anular. Ocurre de forma prácticamente exclusiva en niños menores de 10 años. Aunque, de forma anecdótica, también se ha descrito en adultos1. Clínicamente, se presenta como nódulos únicos o múltiples, de color piel, que destacan por su consistencia pétrea. Las localizaciones más recurrentes son la región pretibial, los antebrazos y los pies. La afectación del cuero cabelludo no es infrecuente y es característico que presente afectación múltiple2,3. Se trata de un proceso benigno de naturaleza autoinvolutiva, con recurrencias en un 30 a 75% de los casos. Aunque la etiología y la patogénesis del GAS no son del todo conocidas, se han propuesto algunos factores precipitantes como los traumatismos o las picaduras de insecto. Estos podrían desencadenar una reacción de hipersensibilidad retardada mediada por linfocitos T que inducirían la aparición de una respuesta inflamatoria tipo panniculitis1.
El estudio histopatológico característico muestra un infiltrado profundo granulomatoso compuesto por linfocitos e histiocitos en empalizada con un área central de necrobiosis y presencia de mucina. Dado que su histología recuerda a la de los nódulos reumatoides (NR), estas lesiones también reciben el nombre de nódulos pseudoreumatoides de la infancia4,5. Ambas entidades difieren, sobre todo, en el cuadro clínico, ya que el GAS se da principalmente en niños sanos sin artritis reumatoide (AR). En cambio, los NR aparecen en pacientes con historia de AR y están localizados en las zonas de extensión o aquellas predispuestas a traumatismos. Aunque la asociación del GAS con la AR ha sido descartada, su relación con la diabetes mellitus permanece en discusión4. El diagnóstico diferencial del GAS se realiza principalmente con las picaduras de artrópodo, la mucinosis juvenil autorresolutiva y el xantogranuloma juvenil subcutáneo. Sin embargo, por su consistencia pétrea, también se puede confundir con exóstosis, osteoma cutis, pilomatrixomas o calcinosis cutis.
La ecografía cutánea ha sido propuesta como una técnica clave para el diagnóstico del GAS, pudiendo evitar realizar maniobras más invasivas como la biopsia cutánea en algunos casos6. La imagen ecográfica característica del GAS se presenta como un nódulo hipoecoico heterogéneo localizado en el tejido celular subcutáneo, envuelto de un anillo hiperecogénico, con estudio Doppler negativo.
Para el tratamiento, se debe tener presente el carácter benigno y la tendencia a la resolución espontánea4. La excisión quirúrgica no se recomienda, dados los altos índices de recidiva. Como alternativas, se han descrito pacientes tratados con corticoides tópicos, talidomida oral y calor local, sin respuestas consistentes, por lo que se recomienda seguimiento y observación clínica en la mayoría de los casos4,5.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.