La mucinosis eritematosa reticular (MER) es una forma rara de mucinosis cutánea que, de forma ocasional, se asocia con enfermedades sistémicas y neoplasias1. La hidroxicloroquina es frecuentemente el tratamiento de primera línea para esta entidad2. Presentamos un caso de MER tratada con tacrolimus tópico.
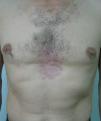
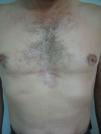
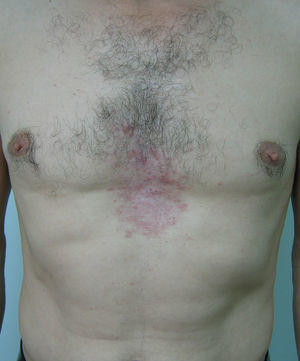
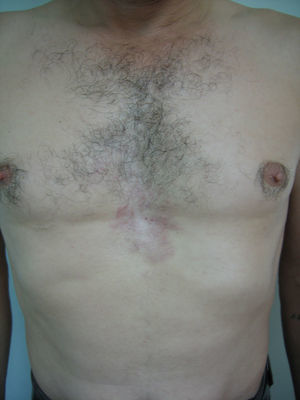
Varón de 48 años de edad con el antecedente de tuberculosis pulmonar tratada en la infancia, que consultó por la presencia de una lesión cutánea localizada en el tronco que le producía prurito ocasional, de unos 12 años de evolución y crecimiento lento y progresivo. En la exploración dermatológica se apreciaba en la región preesternal una placa eritematosa, reticulada, de límites netos, levemente infiltrada en su borde y de unos 12×6cm de diámetro (fig. 1). En la región interescapular presentaba una lesión similar de menor tamaño. Una biopsia incisional y el posterior estudio anatomopatológico demostró una discreta degeneración vacuolar de la capa basal y un infiltrado linfocitario moderado perivascular y perifolicular en la dermis papilar y reticular. La tinción con azul alcián puso de manifiesto abundantes depósitos de mucina en la dermis papilar. Con el diagnóstico de MER se solicitó una amplia serie de pruebas complementarias que incluyeron hemograma, bioquímica sérica, estudio de coagulación, velocidad de sedimentación globular, factor reumatoide, ferritina, autoanticuerpos (antitiroideos, antinucleares y antígeno nuclear extraíble), complemento, proteinograma, inmunoglobulinas, pruebas de función tiroidea, radiografía simple de tórax, ecografía abdominal y estudios serológicos (virus hepatotropos, virus de la inmunodeficiencia humana y sífilis). Todos los resultados obtenidos se encontraron dentro de los parámetros de la normalidad, salvo la detección de un hipotiroidismo subclínico (TSH [tirotropina]: 11,32μU/ml [rango de normalidad: 0,2–5,0]; T4 libre: 1,2ng/dl [rango de normalidad: 0,8–1,9]; anticuerpos antitiroideos: negativos). El paciente rechazó la posibilidad de utilizar hidroxicloroquina por vía oral pero aceptó iniciar tratamiento con tacrolimus pomada al 0,1%, 2 veces al día. A los 3 meses se apreció una franca mejoría de la MER y se suspendió el tratamiento. En la revisión realizada 2 meses más tarde las lesiones permanecían estables (fig. 2).
La MER es una forma infrecuente y crónica de mucinosis cutánea. Steigleder et al la describieron en 1974 y desde entonces se han publicado unos 70 casos3. La hidroxicloroquina es el tratamiento de primera línea2. La entidad presenta un cierto grado de superposición con el lupus eritematoso, ya que comparten una serie de hallazgos comunes como son el predominio femenino, la exacebarción tras la exposición solar, las manifestaciones clínicas, el depósito de mucina, el depósito granular de IgM en la unión dermoepidérmica y la respuesta a los antimaláricos2–5. La MER afecta a pacientes de ambos sexos, pero la mayoría de los casos son mujeres de edad media3,5. La erupción es generalmente asintomática, sólo en aproximadamente un 30% de los casos existe prurito. Las lesiones se localizan típicamente en la porción central del tórax y la parte alta y central de la espalda, y menos frecuentemente en la cara, los brazos y el abdomen. Se han descrito 2 formas clínicas: placas infiltradas y máculas reticuladas eritematosas. En raras ocasiones puede observarse la presencia de telangiectasias1. Se ha descrito el empeoramiento con la fotoexposición, la menstruación, el embarazo y los anticonceptivos orales3,4. Por lo que respecta a la patogenia, su causa es desconocida, pero se han implicado la fotosensibilidad y mecanismos inmunológicos y virales1. Desde el punto de vista anatomopatológico, se caracteriza por la presencia de edema, un infiltrado perivascular y perianexial mononuclear y depósitos de mucina en la dermis media y papilar2. En algunos casos existe degeneración leve de la capa basal4. La MER se ha asociado con alteraciones tiroideas, diabetes mellitus, lupus eritematoso, neoplasias, púrpura trombocitopénica idiopática, miopatía, polineuropatía e infección por el virus de la inmunodeficiencia humana1–5. En el caso de nuestro paciente pudimos detectar una alteración subclínica de la función tiroidea.
Los antimaláricos son el tratamiento de elección de la MER. Producen una rápida mejoría clínica en un mes o menos de tratamiento; sin embargo, las recidivas son frecuentes. La hidroxicloroquina en una dosis de entre 200 a 400mg/día ha sido eficaz en el tratamiento de esta entidad1,2,4. En pacientes que no han presentado respuesta o con contraindicaciones para su uso, otras opciones terapéuticas empleadas con éxito son la colchicina3, los corticoides tópicos asociados a ultravioleta-B6, fototerapia con ultravioleta-A17 y el láser de colorante pulsado8,9. En la literatura médica en lengua inglesa (búsqueda bibliográfica en PubMed) se han publicado 2 artículos en relación con el uso de inhibidores tópicos de la calcineurina en la MER9,10. En un caso se empleó pimecrolimus crema al 1%, 2 veces al día durante 5 meses con resolución casi total de las lesiones9. En otro paciente, el tratamiento con tacrolimus pomada al 0,1%, 2 veces al día durante 2 semanas y posteriormente al 0,03% 2 veces al día durante 2 meses produjo una importante mejoría10. Se cree que el potente efecto inmunosupresor del tacrolimus sobre las células T al bloquear la acción de la calcineurina puede ser el mecanismo a través del cual éste es efectivo en enfermedades inflamatorias crónicas como la MER10. En el caso de nuestro paciente, ante la negativa a realizar tratamiento oral con hidroxicloroquina, decidimos emplear tacrolimus tópico al 0,1%, 2 veces al día, con el que se obtuvo una importante mejoría de las lesiones a los 3 meses de su aplicación.