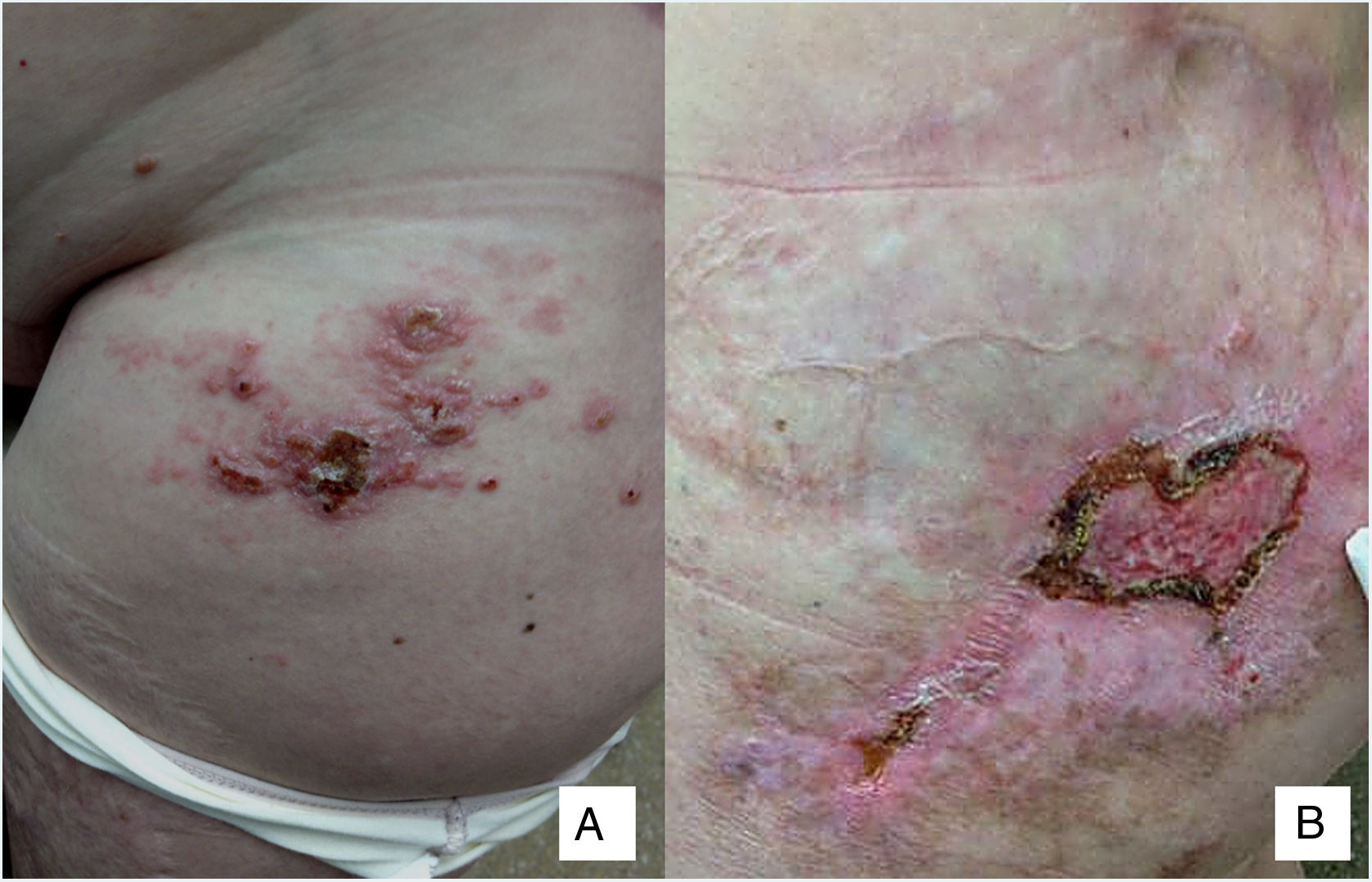
Una mujer de 58 años fue derivada del Servicio de Oncología por la aparición de unas lesiones cutáneas con una distribución metamérica localizadas en la región inguinal y el muslo izquierdo de 3 meses de evolución, que inicialmente se asemejaban a un herpes zóster según su criterio. La paciente se encontraba en seguimiento por un porocarcinoma ecrino desde hacía 3 años. A la exploración se observaban unas pápulas y nódulos eritematosos confluentes en la región inguinal y en la cara anterior del muslo izquierdo (fig. 1 A/B).
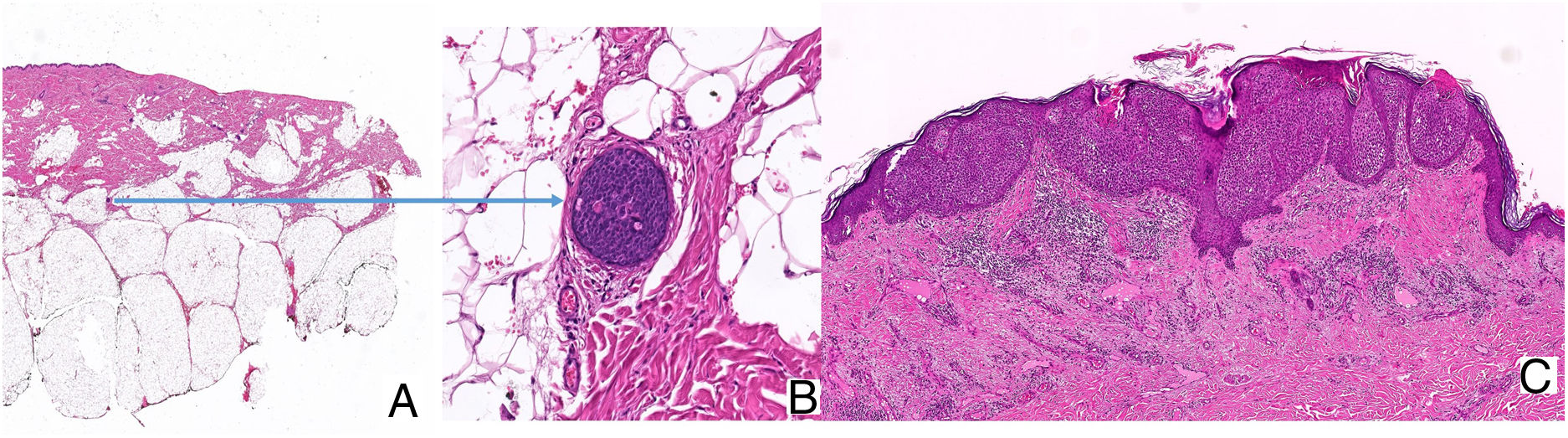
El estudio histopatológico confirmó el diagnóstico clínico de presunción de metástasis cutáneas de porocarcinoma ecrino. Se observaba una importante atipia celular, un estroma desmoplásico y unos nidos tumorales grandes compuestos por células de origen epidérmico que invadían la dermis papilar, reticular, y focalmente la hipodermis, dejando unas áreas de necrosis central y formando unos ductos con diferenciación ecrina (fig. 2 A). Asimismo, se observaban unos focos de invasión linfática abundantes (fig. 2B) y numerosas áreas con epidermotropismo (fig. 2C). El estudio de extensión mediante una PET-TAC reveló la presencia de unos focos hipermetabólicos y unas adenopatías paraaórticas, en la región ilíaca común y externa izquierdas e inguinales derechas.
Valorada la historia clínica previa, la paciente había sido intervenida en 2 ocasiones con cirugía convencional con unos márgenes de seguridad de 2cm y márgenes quirúrgicos histológicamente libres de neoplasia. Sin embargo, las lesiones habían recidivado junto a la presencia de adenopatías metastásicas inguinales, por lo que se practicó una tercera intervención con cirugía de Mohs (márgenes libres) y una linfadenectomía inguinal (metástasis en 6 de los 12 ganglios aislados). Además había recibido radioterapia paliativa, así como diversos ciclos de quimioterapia con docetaxel 75mg/m2, después con paclitaxel 175mg/m2 y finalmente con capecitabina 1.250mg/m2; los 2 primeros se suspendieron por falta de eficacia y el tercero por una mala tolerancia digestiva, siendo el más eficaz.
Tras la confirmación histológica de la nueva recidiva, Oncología Médica decidió instaurar de nuevo la capecitabina a una dosis de 1.000mg/m2, con una buena tolerancia con la que se consiguió un intervalo libre de progresión de solo 4 meses. El estudio mediante secuenciación masiva de BRAF, EGFR y receptores hormonales, para la valoración de posibles dianas terapéuticas, fue negativo. Por ello, se instauró tratamiento con doxorrubicina 50mg/m2, con la que se obtuvo una respuesta parcial inicial cutánea y ganglionar. Tras 8 ciclos de tratamiento la enfermedad progresó de nuevo con unas lesiones cutáneas extendidas al abdomen, la vulva y el muslo derecho, y en la región retroperitoneal y axilar en al PET-TAC. En el último control, la paciente se encontraba en tratamiento por la Unidad del Dolor y Cuidados Paliativos.
El porocarcinoma ecrino es un tumor maligno poco frecuente (0,005-0,01%)1 que se origina en el acrosiringio de las glándulas sudoríparas ecrinas. Es más frecuente en personas de edad avanzada, con una mayor incidencia en varones2,3. Muestra una predilección por las extremidades inferiores, la cabeza y el cuello3–5. Se suele originar de novo o, en el 18% de los casos, a partir de un poroma ecrino4,6.
La histopatología determina el pronóstico, y el diagnóstico diferencial con el carcinoma de células escamosas se realiza con marcadores inmunohistoquímicos entre los que destacan CEA (+), EMA (+) y CK19 (+)7. El patrón de crecimiento infiltrativo y el patrón pagetoide incrementan el riesgo de recidiva locorregional4, situación descrita en nuestro caso.
La distribución zosteriforme o metamérica ha sido escasamente reseñada6 y el caso publicado remedaba lesiones de queratosis seborreica.
Las células tumorales invaden la epidermis debido a su carácter epidermotropo, pero también la dermis profunda y la hipodermis, lo que favorece su diseminación linfática y sanguínea8. La presencia de más de 14 mitosis por campo, la invasión linfovascular y/o un espesor tumoral>7mm se correlacionan con un mayor riesgo de enfermedad metastásica4. El riesgo de recidiva locorregional es del 20% y se asocia a una mortalidad de un 65%4. Las metástasis a distancia (pulmón, médula ósea, hueso y músculo) son menos frecuentes, pero en este caso la mortalidad es de hasta un 80%3.
Gómez-Zubiaur et al.2 han propuesto un interesante algoritmo terapéutico. Tras una primera exéresis de la lesión mediante cirugía convencional, en caso de detectarse alto riesgo de recidiva locorregional se debería realizar cirugía de Mohs, mientras que si estuviera presente alguno de los factores de riesgo de enfermedad metastásica, se recomienda realizar una biopsia selectiva de ganglio centinela, actuando posteriormente en función de los resultados. La linfadenectomía profiláctica es controvertida. Solo excepcionalmente, la cirugía de Mohs ha sido insuficiente en el control de la enfermedad, tal y como se ha publicado previamente en la literatura9 o como sucedió en el caso presentado.
El tratamiento de la enfermedad metastásica requiere un abordaje multidisciplinar. Diversos ciclos de quimioterapia, basados en taxanos, carboplatino en combinación con epirrrubicina, docetaxel o paclitaxel asociado a interferón alfa han mostrado un éxito relativo y la electroquimioterapia es una opción a valorar10.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al Dr. José Aneiros Fernández, patólogo del Hospital Universitario San Cecilio de Granada por su contribución al desarrollo del presente caso clínico.