El lupus eritematoso y el vitíligo son enfermedades de origen autoinmune. En la literatura se habla de una mayor predisposición a tener más de una patología autoinmune (el 30% de los pacientes con vitíligo generalizado asocia otra enfermedad autoinmune)1, a pesar de ello existe poca bibliografía que relacione el lupus eritematoso cutáneo y el vitíligo.
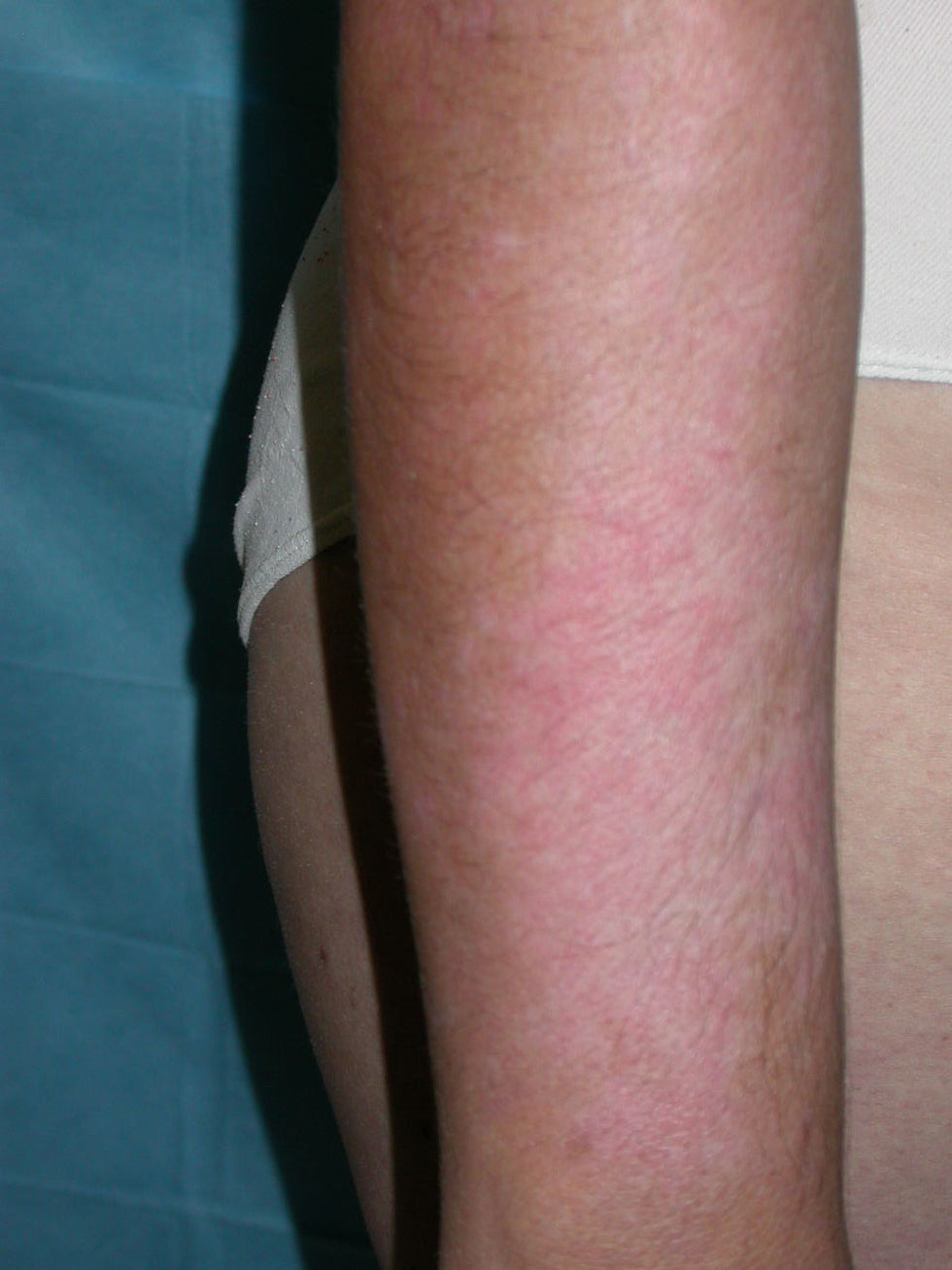
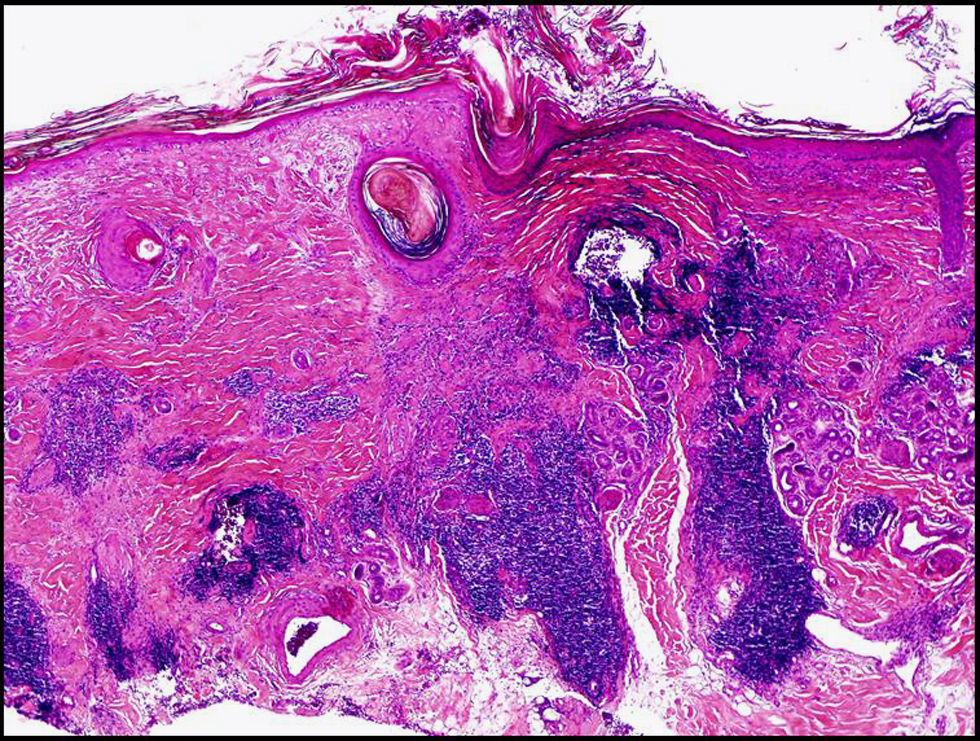
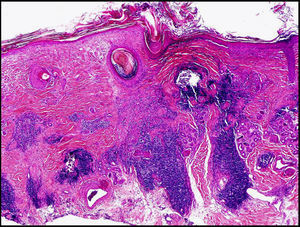
Presentamos el caso de una mujer de 42 años, sin antecedentes familiares de patología autoinmune. En agosto de 2008 consultó por la aparición de pápulas eritematosas de localización en los brazos, la cara y la parte alta de tronco, ligeramente infiltradas, de tamaño variable, que confluían en placas de mayor tamaño sobre una piel hipopigmentada, sin descamación superficial (fig. 1). Con sospecha clínica de lupus cutáneo se realizó una biopsia que objetivó degeneración vacuolar de la capa basal con infiltrado linfocitario en la dermis, con densos manguitos linfocitarios perivasculares y depósitos focales de mucina (fig. 2). El análisis de autoinmunidad fue negativo para anticuerpos antinucleares y anti-ADN. Se pautó tratamiento con corticoterapia tópica y medidas de protección solar, con lo que la paciente mejoró.
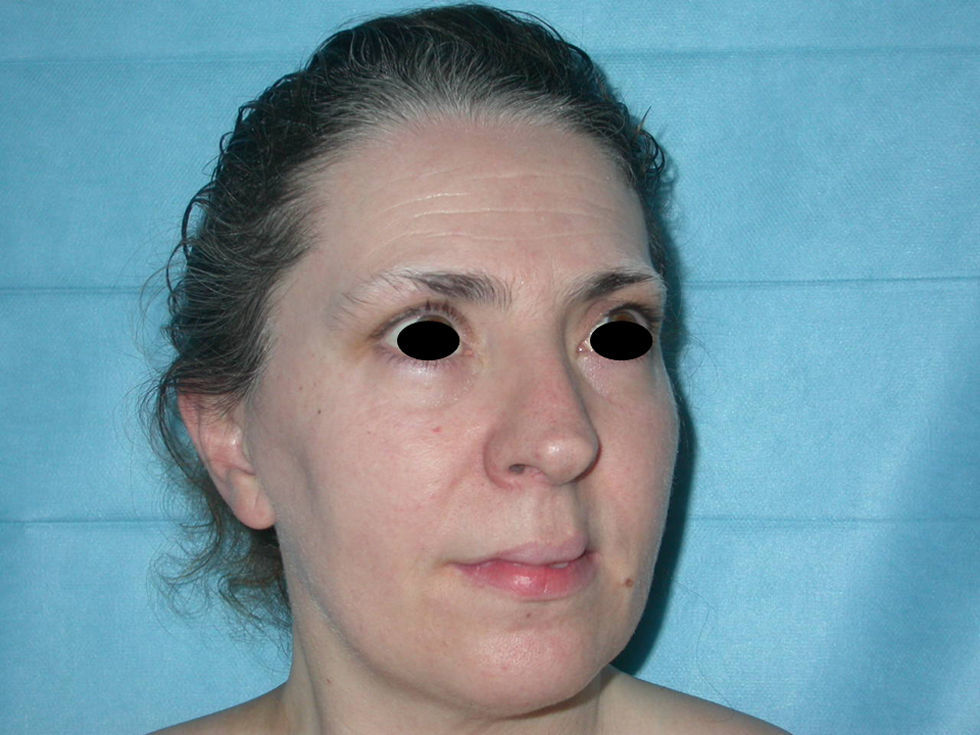
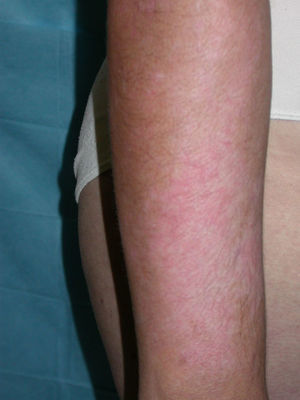
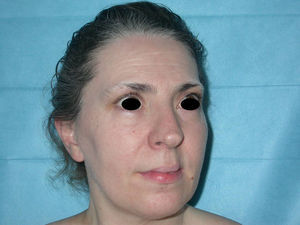
A los tres meses la paciente había mejorado de forma considerable de las lesiones lúpicas, pero presentaba grandes placas hipopigmentadas en los antebrazos, en la cara y en la parte alta del tronco, donde previamente habían existido lesiones lúpicas. Además, se objetivó una acromotriquia en las cejas, el cuero cabelludo y las pestañas no presentes en la primera consulta (fig. 3). Las lesiones eran sugestivas de vitíligo, a pesar de que la mayoría se localizaban en las zonas donde previamente habían existido lesiones de lupus, siendo el diagnóstico diferencial con lesiones postinflamatorias secundarias a lupus. Se realizaron controles continuados de la paciente cada 6 meses, sin aparición de nuevas lesiones lúpicas, mientras que las lesiones acrómicas fueron extendiéndose en superficie. Por tanto, nuestra paciente fue diagnosticada de lupus cutáneo subagudo, sin afectación sistémica, que permanece en remisión hasta el momento actual, y de vitíligo.
La coexistencia entre dos patologías autoinmunes como son el lupus eritematoso y el vitíligo ha sido muy poco descrita en la literatura. Los artículos más antiguos suelen hacer referencia al hecho del diagnóstico diferencial entre las propias lesiones residuales hipopigmentadas del lupus cutáneo y las lesiones de vitíligo2. Forestier et al3 presentaron dos casos en 1981, uno con lupus discoide que desarrolló lesiones vitiligoides y otro con vitíligo que a lo largo de su evolución se complicó con lesiones de lupus discoide. Ambos pacientes presentaban un aumento de anticuerpos antinucleares, siendo negativo el resto de autoanticuerpos. En nuestro caso también se planteó la existencia de lesiones postinflamatorias, pero la evolución de las mismas y, sobre todo, la acromotriquia apoyaron el diagnóstico de vitíligo. Posteriormente otros autores han presentado nuevos casos aislados de pacientes con lupus que desarrollan vitíligo durante su evolución2,4,5.
Recientemente se ha intentado explicar genéticamente la asociación entre el lupus eritematoso y el vitíligo. Nath et al6, basándose en un estudio con 16 familias europeas, hacen referencia al gen SLVE1 presente en el cromosoma 17 como un gen candidato para la relación entre el lupus eritematoso sistémico y el vitíligo. De igual forma, Rahner7 ha relacionado varias mutaciones en el gen MSH6, presente en el síndrome de Linch con la presencia de ambos procesos autoinmunes. A pesar de ello, ambos autores se basan en un número reducido de pacientes, siendo necesario un mayor número de estudios, tanto en pacientes con lupus eritematoso sistémico como en aquellos con lupus cutáneo sin afectación sistémica.
Basándose en la mayor predisposición a la asociación de patologías autoinmunes se han descrito casos aislados de pacientes con varias patologías autoinmunes como los de Jonhson1 y Callen8, en los que pacientes con vitíligo y lupus eritematoso discoide asocian diabetes mellitus tipo i y tiroiditis autoinmune con anticuerpos antimicrosomales altos, respectivamente. El resto de casos reportados se trata de pacientes con vitíligo y lupus cutáneo que presentaban asociadas otras patologías no autoinmunes (infección por dermatofitos9 y melanoma10).
Presentamos un nuevo caso de lupus cutáneo con evolución favorable que desarrolló lesiones vitiligoides que nos hicieron plantearnos el diagnóstico diferencial con lesiones secundarias al propio lupus, siendo la evolución de las mismas las que nos confirmó el diagnóstico de vitíligo. A su vez, y tras revisar la literatura existente hasta el momento, consideramos que la coexistencia de estas dos enfermedades autoinmunes no es tan frecuente como cabría plantearse por el hecho de tratarse de procesos autoinmunes. A pesar de ello se están aportando datos que demuestran una base genética autoinmune que permitirán entender la coexistencia de ambos procesos.