INTRODUCCION
El liquen plano penfigoide es una rara dermatosis inflamatoria en la cual un cuadro de liquen ruber plano desencadena una enfermedad ampollosa autoinmune de las características del penfigoide ampolloso. Hoy se considera una enfermedad separada del liquen plano ampolloso. Presentamos un caso de liquen plano penfigoide eritrodérmico en una mujer de 49 años que respondió satisfactoriamente al tratamiento con ciclosporina.
DESCRIPCION DEL CASO
Una mujer de 49 años consultó por un cuadro cutáneo generalizado de un mes de evolución. Desde 15 días antes se hallaba en tratamiento con omeprazol por una úlcera gástrica activa. No presentaba otros antecedentes personales de interés. Las lesiones afectaban a más del 90 % de la superficie corporal, por lo que el cuadro podía calificarse de eritrodérmico.
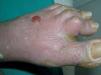
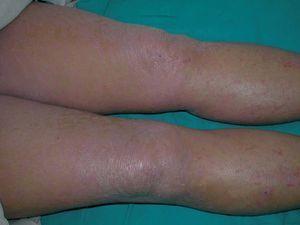
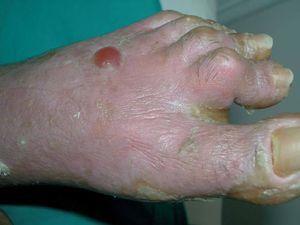
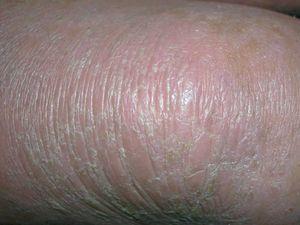
Existían 4 tipos de lesiones cutáneas: en antebrazos, muslos y piernas las lesiones consistían en pápulas planas poligonales confluentes con brillo blanquecino (fig. 1). En manos y pies, tanto en el área dorsal como palmoplantar, existía una hiperqueratosis con descamación foliácea, con edema severo subyacente (fig. 2). En el resto de las extremidades y en el tronco existía un eritema descamativo generalizado con tinte violáceo (fig. 3). Por último, se encontraron ampollas tensas en rodillas y dorso de pies, algunas de contenido hemorrágico (fig. 2). El signo de Nikolsky era negativo.
Fig. 1.—Lesiones en miembros inferiores: pápulas planas violáceas confluentes con brillo blanquecino.
Fig. 2.—Ampolla tensa en el dorso del pie izquierdo.
Fig. 3.—Eritema descamativo generalizado con tinte violáceo.
En áreas mucosas existía leve afectación sin lesiones específicas. Tanto en vulva como en cavidad oral se encontró un eritema sintomático.
Se realizaron tres biopsias para estudio convencional: en una pápula de antebrazo, en una ampolla tensa y en un área cercana a la ampolla tensa. Asimismo se realizó una biopsia periampollosa para estudio con inmunofluorescencia directa.
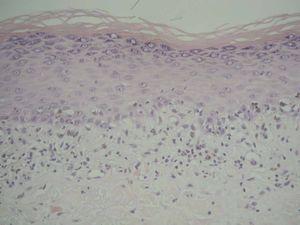
La biopsia de la pápula de antebrazo (fig. 4) mostró una imagen típica de liquen plano, con hiperqueratosis ortoqueratósica, aumento de la capa granulosa, degeneración vacuolar de la capa basal, queratinocitos necróticos y un infiltrado dérmico en banda compuesto por linfocitos e histiocitos con presencia de melanófagos. No se vieron eosinófilos.
Fig. 4.—Biopsia de una pápula de antebrazo con hallazgos característicos de liquen plano.
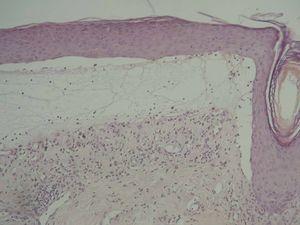
La biopsia del borde de una ampolla tensa mostró una imagen característica de penfigoide ampolloso (fig. 5). Se veía la formación de una ampolla subepidérmica con un infiltrado compuesto por linfocitos y eosinófilos. No existían cambios liquenoides en la epidermis sobre la ampolla. El estudio mediante inmunofluorescencia directa del área perilesional de la ampolla reveló un depósito lineal de C3 (fig. 6) y no se detectaron depósitos de IgG, IgM ni IgA. Mediante inmunohistoquímica se tiñó el colágeno IV (situado en la lámina densa de la membrana basal), y se vio que la separación se encontraba por encima del colágeno IV (fig. 7).
Fig. 5.—Biopsia del borde de una ampolla tensa, que muestra una imagen característica de penfigoide ampolloso.
Fig. 6.—Inmunofluorescencia directa: depósito lineal de C3.
Fig. 7.—Inmunohistoquímica. Tinción del colágeno IV de la membrana basal (color pardo). Se aprecia que la separación patológica se produce por encima del colágeno IV.
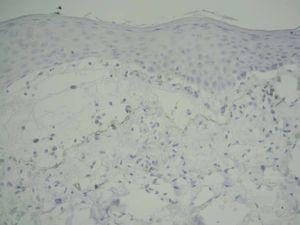
La biopsia de un área cercana a la ampolla biopsiada mostró cambios liquenoides, pero con eosinófilos en el infiltrado, a diferencia de la biopsia del antebrazo.
El estudio analítico inicial mostró un aumento de la proteína C reactiva y el fibrinógeno como reactantes de fase aguda. En el estudio posterior fueron negativos los anticuerpos antinucleares, los marcadores tumorales y las serologías para virus hepatotropos. Se detectó IgG antimembrana basal a un título de 1:10.
Con todos estos datos se realizó el diagnóstico de liquen plano penfigoide.
Se ingresó a la paciente por presentar un cuadro generalizado susceptible de complicaciones. No se utilizaron corticoesteroides orales debido al episodio activo de úlcera gástrica. Respondió muy rápidamente al tratamiento con 200 mg/día de ciclosporina y medidas locales. En la revisión al mes del alta presentaba curación de todas las lesiones con gran hiperpigmentación residual generalizada.
DISCUSION
El liquen plano penfigoide constituye un subtipo clínico-histológico de liquen ruber plano, en el que se pueden ver simultáneamente lesiones liquenoides típicas y ampollas tensas semejantes a las del penfigoide ampolloso con inmunofluorescencia lineal en la membrana basal para IgG y/o C3. La primera descripción de una erupción con lesiones liquenoides y ampollas fue realizada por Kaposi en 1892 1.
Epidemiológicamente se observa una mayor frecuencia en el sexo masculino y en edades inferiores a las típicas del penfigoide ampolloso. Se localiza preferentemente en zona distal de extremidades, mientras que el penfigoide ampolloso afecta más al tronco 2.
El concepto de expansión de epítopos puede explicar la patogenia del liquen plano penfigoide 3. Se ha visto experimentalmente que los antígenos diana de las enfermedades autoinmunes no son fijos, sino que la respuesta autoinmune se puede ampliar e incluir nuevos epítopos de la misma proteína o de proteínas vecinas. El término «expansión de epítopos» se utiliza para explicar cómo el daño tisular causado por un proceso inflamatorio primario puede liberar y exponer un antígeno previamente «secuestrado» en el tejido, lo que ocasiona una respuesta autoinmune secundaria contra el nuevo antígeno.
En el caso del liquen plano penfigoide, en primer lugar, produciría un daño mediado por linfocitos en la membrana basal. Esto podría provocar la liberación de antígenos de la membrana basal y desencadenar una respuesta autoinmune mediada por anticuerpos contra estos antígenos. Estos autoanticuerpos desencadenarían un ataque por complemento que culminaría en una separación dermoepidérmica a nivel de la membrana basal.
El debate que existió en la literatura sobre si esta enfermedad era una entidad separada o la confluencia simultánea de un liquen plano y un penfigoide ampolloso ha sido superado 4-7. El liquen plano penfigoide es heterogéneo inmunológicamente 8. Se ha visto reactividad contra las proteínas BP180, BP230 y también contra una proteína desconocida de 200 kDa 9-11. Dentro de la proteína BP180 se ha encontrado reactividad contra el dominio más frecuente en el penfigoide ampolloso 12 (NC16A), si bien un estudio más preciso halló un epítopo diana dentro de NC16A distinto al usual en el penfigoide ampolloso 13.
Por otro lado, es importante recalcar la diferencia entre el liquen plano penfigoide y el liquen plano ampolloso 14. En el liquen plano ampolloso no existen depósitos lineales de inmunoglobulinas ni complemento en la membrana basal, ni se detectan anticuerpos anti-membrana basal o anti-BP180 circulantes. La formación de ampollas en el liquen plano ampolloso se produce sólo sobre lesiones de liquen con intensa inflamación, debido a una degeneración vacuolar de la basal. En cambio, en el liquen plano penfigoide las lesiones pueden aparecer tanto sobre lesiones de liquen, como sobre áreas de piel sana. El estudio inmunohistoquímico con colágeno IV no es útil para diferenciar un liquen plano ampolloso de uno penfigoide. Su utilidad sería para distinguir la enfermedad ampollosa tipo penfigoide ampolloso de la epidermolisis ampollosa adquirida.
Curiosamente la distinción entre liquen plano ampolloso y penfigoide ya había sido correctamente formulada por Schreiner en 1930 15. Denominó lichen rubur pemphigoides al actual liquen plano penfigoide y lichen rubur vesiculosus al actual liquen plano ampolloso.
La manifestación del liquen plano penfigoide como eritrodermia es excepcional. Se han descrito en África tres casos de eritrodermia liquenoide con ampollas tensas que fueron bautizados como «penfigoide ampolloso liquenoide eritrodérmico» 16. Sin embargo, estos casos no presentaban lesiones individuales iniciales de liquen plano tan claras como las de nuestra paciente.
Se han visto buenas respuestas terapéuticas a corticoides orales (prednisona 0,5 mg/kg/día), corticoides tópicos muy potentes, como azatioprina, acitretina y dapsona. En la literatura no existe ningún caso tratado con ciclosporina; ésta sí constituye un tratamiento de segunda línea en el liquen plano cutáneo y mucoso grave 17,18. En nuestro caso se eligió por la contraindicación de los corticoides orales debido a la úlcera gástrica, la importancia de una respuesta rápida del cuadro eritrodérmico y el predominio de las lesiones liquenoides sobre las ampollosas. Pensamos que la respuesta de las lesiones ampollosas se debe a que la ciclosporina corta el ataque linfocitario a la membrana basal, que da origen a la exposición de epítopos ocultos y a la reacción humoral tipo penfigoide ampolloso. Al cortarse el primer paso patogénico desaparecen las lesiones secundarias.
En conclusión, no se debe olvidar el liquen plano como una de las causas poco frecuentes de eritrodermia. Por otra parte, ante el hallazgo de ampollas tensas siempre se debe realizar un estudio histopatológico completo que incluya inmunofluorescencia.
Correspondencia:
Minia Campos-Domínguez.
Unidad de Enfermedades Ampollosas.
Hospital General Universitario Gregorio Marañón.
Dr. Esquerdo, 46. 28007 Madrid. España.
Correo electrónico: miniacampos@gmail.com
Recibido el 1 de febrero de 2006.
Aceptado el 26 de junio de 2006.