INTRODUCCION
Con el término de lipodistrofia se engloban un grupo heterogéneo de trastornos muy poco frecuentes que se caracterizan porque el tejido celular subcutáneo se encuentra disminuido o ausente. Se pueden clasificar según la edad de presentación (congénita o adquirida) y la extensión (generalizada o más frecuentemente localizada).
Poco se sabe acerca de los mecanismos patogénicos de estos procesos, pero podrían estar implicados varios defectos moleculares no bien conocidos.
Se presenta un caso de lipodistrofia parcial adquirida, patología poco frecuente que puede asociarse no sólo a cambios estéticos evidentes sino también a complicaciones médicas.
DESCRIPCION DEL CASO
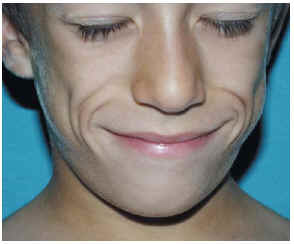
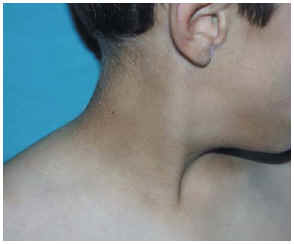
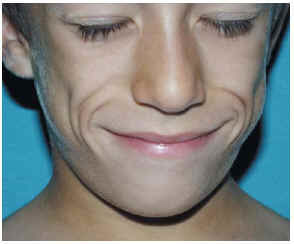
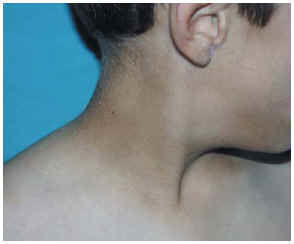
Un varón de 7 años de edad, sin antecedentes personales o familiares de interés, acudió por un adelgazamiento asintomático de las mejillas, sin inflamación previa ni cambios de color. El cuadro se había iniciado hacía 2 años y se había hecho más evidente en el último año. No refería ningún cuadro infeccioso previo. La madre, además, le había notado un oscurecimiento del cuello y de ambas axilas en los últimos meses. No presentaba otra sintomatología asociada. En la exploración se apreciaba un rostro de aspecto envejecido resultado del adelgazamiento simétrico de las mejillas, más evidente al sonreír (fig. 1); la superficie de la piel era de aspecto normal, aunque más delgada al tacto. En la cara posterior y las caras laterales del cuello se observaba una hiperpigmentación de color marrón «sucio», menos llamativa en las axilas, sin lesiones papilomatosas en superficie (fig. 2) El resto del cuerpo no presentaba alteraciones. Se detectó una hipercolesterolemia (222 mg/dl, > 200), y también un descenso del factor C3 del complemento (22,3 mg/dl, < 83) con C4 normal; las cifras de glucosa, insulina y la prueba de sobrecarga oral de glucosa estaban dentro de la normalidad así como la creatinina y el análisis de orina; el resto de pruebas de laboratorio no mostraron alteraciones (hormonas tiroideas, hormonas sexuales, anticuerpos antinucleares [ANA] y anti-ADN, proteína C reactiva, factor reumatoide). El examen oftalmológico fue normal. Desde el punto de vista terapéutico, el servicio de endocrinología le pautó una dieta baja en grasas; así mismo fue requerida ayuda psicológica por la importante afectación secundaria al cambio de aspecto físico.
Fig. 1--Pérdida simétrica de la grasa de la cara que le da aspecto envejecido, que es más evidente al sonreír.
Fig. 2--Pigmentación marrón «sucio» en el cuello. Acantosis nigricans.
DISCUSION
La lipodistrofia parcial es la forma de presentación clínica más frecuente de todos los cuadros de lipodistrofia. Aunque puede haber casos familiares, son mucho más comunes los de presentación esporádica. En estas formas parciales esporádicas la causa es desconocida, aunque a veces puede ir precedido por una infección como por ejemplo el sarampión. El 80 % aparece en el sexo femenino y suele iniciarse antes de los 15 años de edad, con una pérdida gradual y simétrica de grasa iniciada en la cara, que progresa de manera descendente hacia el cuello, los brazos, el escote y el tronco. Los pacientes afectados adquieren una facies cadavérica con prominencia mentoniana y malar, los ojos hundidos y arrugas al sonreír. La superficie epidérmica es de aspecto normal en color y elasticidad. En el tronco y los miembros las venas son más prominentes. Microscópicamente se observan adipocitos normales, pero en escaso número1,2. A diferencia de las formas esporádicas, en los cuadros de lipodistrofia parcial familiar conocida como síndrome de Kobberling-Dunningan, no existe afectación de la cara sino del tronco y/o miembros (tipos I y II, respectivamente). El inicio de la sintomatología suele coincidir con la pubertad. En estas formas familiares el modo de herencia puede ser ligado al cromosoma X o autosómico dominante. En estas últimas, el locus afectado se encuentra situado en el cromosoma 1q21-22. Esta mutación afecta al gen LMNA, que codifica proteínas nucleares que están implicadas en la diferenciación celular3.
En todos los casos de lipodistrofia también puede observarse acantosis nigricans, hirsutismo, hepatomegalia, hipertrofia muscular e incluso miositis en las áreas afectas. Todas estas manifestaciones son mucho más frecuentes e intensas en las lipodistrofias generalizadas.
En todos los casos hay que investigar la resistencia a la insulina y/o diabetes (20 % en las esporádicas), así como la hiperlipemia, aunque estos trastornos son mucho más frecuentes en las formas generalizadas1,2.
Hasta en el 70 % de los casos de lipodistrofia parcial adquirida se produce descenso del factor C3 del complemento. Puede asociarse a la presencia de una inmunoglobulina G denominada factor nefrítico del C3 (conocido también como C3 NeF) que, al unirse al inhibidor del C3, activa la vía alternativa del complemento, con consumo del C3. Esto puede conducir a una glomerulonefritis mesangiocapilar (o membranoproliferativa) e insuficiencia renal secundaria en un porcentaje poco precisado1-2,4-8, que incluso puede precisar un trasplante renal4. El mecanismo por el que se produce la lipodistrofia no está claro, pero in vitro se ha observado que el factor C3 NeF produce lipólisis1. Tampoco está claro el papel patogénico del factor nefrítico del C3 en la glomerulonefritis. En nuestro paciente el descenso de C3 no se acompaña de lesiones renales en el momento actual.
El mecanismo por el que se produce la acantosis nigricans en la lipodistrofia tampoco está claro, aunque se piensa que la insulina tiene un papel patogénico, al igual que en los casos de acantosis nigricans asociados a endocrinopatías. En las formas parciales adquiridas también se han descrito casos de asociación con otros trastornos inmunológicos como dermatomiositis9-11, miopatías12,14, lupus eritematoso sistémico (LES)14 e hipotiroidismo10; también con cambios en el epitelio pigmentario de la retina15, leucemia linfoblástica aguda16, meningitis17 y muerte intrauterina en el tercer trimestre18.
No existe un tratamiento efectivo para la enfermedad cutánea. Se ha intentado el implante de tejido graso de áreas no afectadas pero sin buenos resultados, por nueva reabsorción1.
Creemos de interés el caso por lo infrecuente del trastorno, el impacto psicológico que supone el nuevo aspecto físico y por la posibilidad de asociación a otras patologías.