Introducción
El acné vulgar se caracteriza por la formación de lesiones cutáneas inflamatorias y no inflamatorias que, en ocasiones, evolucionan a la aparición de cicatrices.
Los microcomedones son el primer paso para el desarrollo del acné. Derivan de un patrón anormal de queratinización del infundíbulo. Los microcomedones posteriormente se expanden para formar los comedones. La hiperproliferación de corneocitos se relaciona con el aumento del marcador de proliferación celular Ki-67. In vitro se demuestra la implicación de la citocina proinflamatoria interleucina 1α (IL-1α).
En cuanto al papel del Propionibacterium acnes en la patogenia del acné, se ha demostrado que induce, en los queratinocitos, la producción de mediadores proinflamatorios (IL-1a, factor de necrosis tumoral α [TNF-α] y factor estimulante de colonias de granulocitos y macrófagos [GM-CSF]), influyendo en el proceso de la comedogénesis, estimulando la hiperqueratinización1,2. Recientemente, se ha demostrado que el P. acnes tiene actividad mitogénica sobre las células T, contribuyendo a la aparición de la inflamación asociada al acné, por la liberación de citocinas inflamatorias. Para que esto ocurra es necesaria la rotura de la pared folicular y que así entre en contacto el P. acnes con las células T y los macrófagos1.
La patogenia del acné puede ser interrumpida fotoquímicamente, térmicamente o, incluso, fotoinmunológicamente. Se fundamenta en dos aspectos básicos: fototermolisis selectiva y calentamiento general del agua.
El estudio de una fuente de luz adecuada para el tratamiento del acné se apoya en el conocimiento de los posibles cromóforos sobre los que se puede actuar: P. acnes, glándula sebácea e hipervascularización de la inflamación3.
Realizamos un estudio para comprobar la eficacia y tolerabilidad del láser de colorante pulsado en pacientes con acné vulgar de grado leve a moderado.
Material y métodos
Pacientes
Estudio prospectivo durante el periodo de abril a julio de 2004, en el que se reclutaron 36 pacientes con acné vulgar leve a moderado, con al menos 10 lesiones inflamatorias. De los 36 pacientes sólo se incluyeron 30, que completaron 12 semanas de seguimiento. Los 6 restantes abandonaron el estudio o no pudimos seguir su evolución después del primer tratamiento.
Los pacientes fueron seleccionados del área sanitaria del Hospital Universitario Ramón y Cajal, que de forma voluntaria accedieron al tratamiento. De todos se obtuvo el consentimiento informado. La edad de los pacientes oscilaba entre los 14 y 35 años (media de 20 años), siendo la distribución por sexo de 17 mujeres y 13 varones.
Desarrollo del estudio
Realizamos el recuento global de lesiones inflamatorias (pápulas, pústulas, quistes) y no inflamatorias (comedones cerrados y abiertos) antes de cada tratamiento. Se hicieron controles iconográficos mediante el empleo de cámara digital Olympus C5050.
Como fuente de luz coherente utilizamos un láser de colorante pulsado con longitud de onda de 585 nm y duración de pulso de 350 microseg (NLite EUPhotonics, UK). Se emplearon fluencias subpurpúricas de 2,5 J/cm2. Los pacientes recibieron un tratamiento cada 4 semanas, hasta completar un total de 3 sesiones, valorando los resultados a las 12 semanas del primer tratamiento. Se evaluó la mejoría de la gravedad del acné y los efectos adversos del desarrollo de la técnica. Realizamos seguimiento de las lesiones en su estado basal y a la 4.ª, 8.ª y 12.ª semana del primer tratamiento.
Análisis estadístico
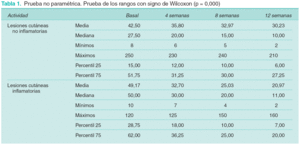
Todos los datos se procesaron con el programa Microsoft® Excel del paquete ofimático Office 2000. Para la comparación de las variables se utilizaron pruebas no paramétricas, mediante la prueba de los rangos con signo de Wilcoxon (p = 0,000).
Resultados
El estudio fue completado por un total de 30 pacientes, los cuales realizaron las 12 sesiones de tratamiento. La edad media fue de 20 años, con un rango de entre los 14 y 35 años. La distribución por sexo fue de 13 mujeres y 17 hombres.
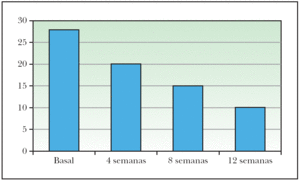
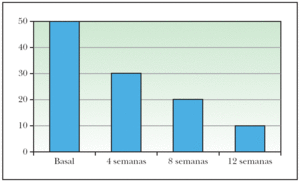
Al comienzo del estudio el recuento basal de lesiones no inflamatorias (comedones cerrados y abiertos) fue de 1.215, obteniendo una reducción de un 27 % al final de las 12 sesiones, contabilizando un total de 882 lesiones no activas (fig. 1).
Figura 1. Lesiones cutáneas no inflamatorias.
El número de lesiones inflamatorias (pápulas, pústulas, manchas rojas estables) en situación basal fue de 1.375, en el total de pacientes. Después de completar las 12 sesiones de tratamiento se obtuvo una reducción del 57 %, con un recuento de 591 lesiones activas (fig. 2).
Figura 2. Lesiones cutáneas inflamatorias.
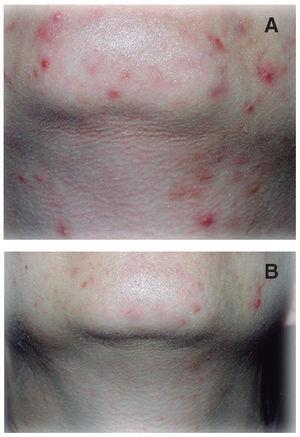
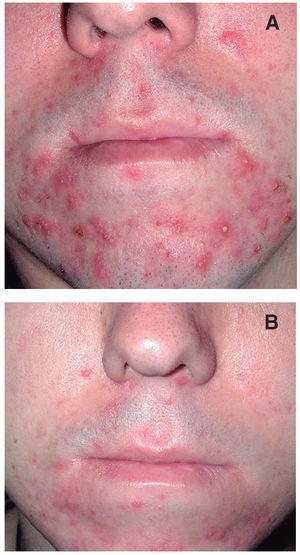
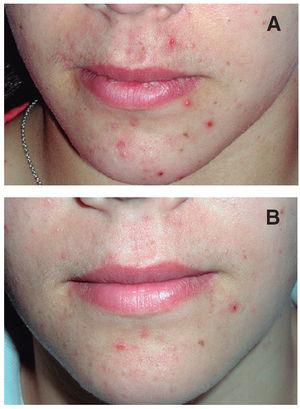
En la valoración subjetiva de los pacientes respecto a la satisfacción por los resultados, 25 del total de 30 pacientes consideraron el estudio positivo al encontrar mejoría, aunque no hubiera curación total. De los 5 restantes, 4 pacientes manifestaron no mejorar de su acné y 1 refirió empeoramiento de su cuadro (figs. 3-5).
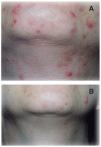
Figura 3. A. Paciente con lesiones inflamatorias en mentón central. B. Disminución a las doce semanas de tratamiento.
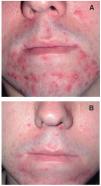
Figura 4. A. Paciente con múltiples pústulas, pápulas y costras. B. Resolución al finalizar las doce semanas de fototerapia.
Figura 5. A. Paciente con lesiones excoriadas y pústulas aisladas. B. Mejoría después de doce semanas de laserterapia.
El tratamiento del acné vulgar con láser de colorante pulsado parece influir más intensamente en el componente inflamatorio del acné al conseguir mayor reducción en el número de lesiones activas. En nuestro estudio, la reducción global del número de lesiones de acné respecto a la situación basal, al inicio de las sesiones, fue estadísticamente significativa (p = 0,000) (tabla 1).
Discusión
La fototerapia puede ser utilizada como agente único o adyuvante en el tratamiento del acné al poder interrumpir la patogenia fotoquímicamente, térmicamente o incluso fotoinmunológicamente4. Es esencial conocer las propiedades ópticas de la piel, siendo importante el concepto de «profundidad de penetración óptica», que define la profundidad a la cual la luz se atenúa en el 37 % de su intensidad. A este nivel la luz cae exponencialmente conforme se propaga por la piel.
Actualmente se emplean más de 20 sistemas de luz para el tratamiento del acné, cuyos objetivos potenciales son el infundíbulo, la glándula sebácea, el P. acnes y la respuesta inflamatoria.
Generalmente se persiguen enfoques de poca energía, con dosis de luz suficientes para tratar el acné activo con las mínimas molestias y los menores efectos indeseables posibles para el paciente. En estudios con láser de colorante pulsado, luz pulsada intensa o láser de potasio titanil fosfato, usando fluencias bajas de energía, se han conseguido estos objetivos.
La detención fotoinmunológica del acné se ha observado en estudios últimos en los que se ha demostrado, in vivo, que el láser induce la liberación de moléculas antiinflamatorias.
El P. acnes es una de las dianas de actuación en el acné. Estos bacilos anaerobios grampositivos inducen, en los queratinocitos, la producción de mediadores proinflamatorios (IL-1α, TNF-α y GM-CSF). Además tienen actividad mitogénica sobre las células T, las cuales son activadas induciendo la liberación de citocinas inmunológicas, influyendo así en el proceso de inflamación y comedogénesis del acné.
Estas bacterias sintetizan porfirinas endógenas (coproporfirina III, protoporfirina y uroporfirina) que se fotoactivan con distintas fuentes de luz mediante una reacción fotodinámica que induce la producción de singletes de oxígeno y radicales libres, los cuales lesionan los lípidos de la pared celular del P. acnes, destruyendo la bacteria1-3.
Existen dos zonas principales en el espectro de absorción visible de las porfirinas: a) soret band (400-420 nm), donde hay una intensa absorción de luz por las porfirinas, con un pico máximo de 415 nm, y b) Q bands (450-700 nm) con espectro débil de absorción3,5,6.
La longitud de onda es uno de los parámetros más importantes en la elección de la fuente de luz para el tratamiento del acné: a) la luz azul (415 nm) es la longitud visible más efectiva, pero tiene poco poder de profundizar en la piel; b) la luz roja (660 nm) tiene capacidad de penetrar más profundamente, pero el coeficiente de excitación de porfirinas es bajo. No obstante, tiene propiedades antiinflamatorias al inducir la liberación de citocinas por los macrófagos6.
La concentración de porfirinas se relaciona de forma directa con la fotoinactivación del P. acnes. La administración de porfirinas exógenas como ácido aminolevulínico (ALA) induce, por la vía de síntesis del Hem, la metabolización en la unidad pilosebácea a protoporfirina IX, la cual estimula la fotoinactivación del P. acnes. Además, esta administración exógena de porfirinas induce mayor producción de porfirinas endógenas por el P. acnes y, por tanto, mayor concentración de protoporfirina IX7. El acúmulo de porfirina es mayor en la glándula sebácea y menor en el folículo piloso. La irradiación con una longitud de onda óptima resulta en la destrucción de la glándula sebácea y el daño del folículo piloso y epidermis. Se produce una disminución en el número de unidades pilosebáceas, pero se mantiene la estructura de las mismas7.
En la literatura existen muchos estudios de la utilización de fuentes de luz no coherente en el tratamiento del acné, observándose mayor complementación cuando se asocia una luz roja con una luz azul. El empleo del láser como fuente de luz coherente permite focalizar la energía hacia las zonas sobre las que realmente se quiere actuar, con mínima divergencia de la energía, a diferencia de lo que ocurre con las luces no coherentes.
Dentro del grupo de láseres del infrarrojo medio (IRM), cuyo cromóforo es el agua, se han empleado tres longitudes de onda para el tratamiento del acné, concretamente 1.320, 1.450 y 1.540 nm. Ross et al utilizaron el láser de 1.450 nm en pacientes con acné en la espalda, obteniendo disminución del número de lesiones inflamatorias a las 12 semanas de finalizar el tratamiento, pero con duración limitada de los resultados en el tiempo8. Estudios más recientes en pacientes con acné facial han obtenido reducciones del 75 % de lesiones activas de acné 6 semanas después de finalizar el tratamiento. Este láser parece actuar a través de un calentamiento directo del infundíbulo, lo que parece mejorar la salida del sebo, disminuyendo así la queratinización del folículo. Friedman et al consiguieron una reducción del 83 % de las lesiones después de 3 sesiones de tratamiento en un total de 18 pacientes con acné activo, con escasos efectos adversos9.
El láser de 1.540 nm de longitud de onda fue utilizado por Boineau et al en un estudio de 4 sesiones de tratamiento, obteniendo una reducción del 78 % en el número de lesiones a las 12 semanas de la finalización del estudio. Los pacientes referían notar menor grasa en la piel10.
El láser KTP se ha usado también en la rosácea y el acné, mediante su mecanismo de actuación en el calentamiento de pigmento y hemoglobina y por reacción fotodinámica. Lee et al trataron a 25 pacientes mediante el empleo de múltiples pases con fluencias de 6 a 12 J/cm2, obteniendo una desaparición del 60 al 70 % del acné activo después de 6 sesiones de tratamiento, pero observando más brotes y recaídas más rápidas que con otras fuentes de luz.
El empleo de láser de colorante pulsado permite actuar en el componente inflamatorio del acné, al tener como cromóforo la hemoglobina. Además, parece inducir la liberación de moléculas antiinflamatorias basándose, entre otros aspectos, en que la emisión de baja energía láser tiene efecto estimulador en las células, concretamente en las células T11. Parece ser que este láser elimina las bacterias no sólo de forma directa, sino también mediante la estimulación del sistema inmune. Por otro lado, las fluencias bajas inducen también la producción de procolágeno secundario al calentamiento de la dermis perivascular, lo que puede ser de utilidad en la mejora de las cicatrices de acné7,12. Además, parece disminuir la comedogénesis y la maduración de la pared folicular. El uso de láser de colorante pulsado se ha relacionado con escasos efectos adversos.
Seaton et al utilizaron un láser de 585 nm de longitud de onda con fluencias de 1,5 a 3 J/cm2, consiguiendo una disminución del 53 % del recuento en lesiones activas de acné en un total de 41 pacientes13.
En últimos estudios sobre los mecanismos moleculares implicados en el tratamiento del acné con láser se ha observado un aumento en los niveles del factor de crecimiento transformante β1 (TGF-β1) a las 24 horas de la aplicación de láser de colorante pulsado de 585 nm (NliteV®). El TGF-β1 se conoce por ser un potente estimulador de la neocolagenosis, desempeñando un papel central en la iniciación de la curación de heridas. Además, es una citocina inmunosupresora fundamental que promueve la resolución del proceso de la inflamación. Por otro lado, es el inhibidor más potente conocido de la proliferación de los queratinocitos14.
Conclusiones
La fototerapia del acné constituye una alternativa adecuada en pacientes que no han respondido a tratamientos previos, o en los que está contraindicado el uso de tratamiento sistémico.
La utilización de fuentes de luz coherente permite dirigir la energía a las zonas sobre las que se quiere actuar, con mínimos efectos adversos. Teóricamente, la utilización del láser de colorante pulsado parece conseguir una fotoinactivación del P. acnes mediante activación de las porfirinas. Con este láser se consigue, además, la reducción del componente inflamatorio, la estimulación de la respuesta inmune y el aplanamiento de cicatrices.
En nuestro estudio hemos conseguido una mejoría clínica del acné, demostrando en los 30 pacientes tratados una reducción tanto del componente no inflamatorio como inflamatorio, siendo mayor el resultado en este último. El grado de satisfacción subjetiva fue casi del 85 % del total de pacientes. La tolerancia fue buena, siendo escasos los efectos adversos registrados.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
Antonio Harto Castaños.
Departamento de Dermatología. Hospital Ramón y Cajal.
Ctra. de Colmenar Viejo, km 9,100.
28034 Madrid. España.
Correo electrónico: antonioharto@hotmail.com
irenegmorales@gmail.com
Aceptado el 8 de febrero de 2007.