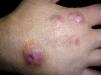
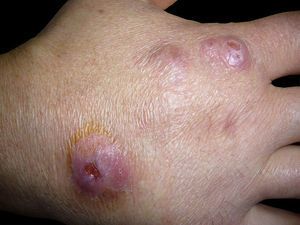
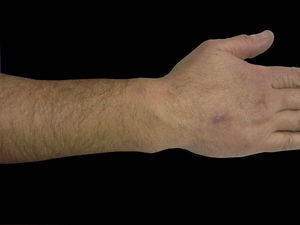
Serratia marcescens es un bacilo gramnegativo perteneciente a la familia de las Enterobacteriaceae. Las infecciones cutáneas por este microorganismo son poco frecuentes, siendo los pacientes con inmunidad disminuida la población con mayor riesgo de desarrollarla. Presentamos el caso de un varón de 40 años, sin antecedentes de interés, que consultó por lesiones dolorosas en el dorso de la mano izquierda de 4 meses de evolución que habían sido tratadas previamente con antibióticos tópicos (mupirocina y ácido fusídico) y sistémicos (amoxicilina-clavulánico) sin mejoría. A la exploración destacaban tres abscesos de aspecto inflamatorio y consistencia dura, uno de ellos con orificio de drenaje, obteniéndose a la expresión material purulento (fig. 1). No se detectaron otras lesiones cutáneas acompañantes, adenopatías ni datos sugestivos de afectación sistémica. Ante la sospecha inicial de infección por micobacteria se realizó cultivo del contenido del absceso y biopsia de la lesión. Los estudios analíticos rutinarios resultaron normales salvo un aumento de reactantes de fase aguda. El laboratorio de microbiología informó del crecimiento de una bacteria, S. marcescens, sensible a cefotaxima, ciprofloxacino, gentamicina, piperacilina-tazobactam y trimetoprim-sulfametoxazol. El diagnóstico histopatológico fue de reacción inflamatoria inespecífica sugestiva de celulitis evolucionada. Se completó el estudio para descartar la presencia de inmunodepresión que incluyó Mantoux, radiografía de tórax, proteinograma y serología para VIH, VHB, VHC y lúes, no encontrándose anormalidad alguna en dichas pruebas. Tras el resultado del antibiograma se inició tratamiento con ciprofloxacino oral (750mg/día), sustituyéndose a los 15 días por trimetoprim-sulfametoxazol (800/160mg cada 12 horas), pauta que se mantuvo durante tres meses con resolución completa de las lesiones (fig. 2). Un mes más tarde el paciente presentó una nueva lesión en la misma localización, por lo que se reinició tratamiento antibiótico durante dos meses, no presentando recurrencias hasta el momento actual tras un período de seguimiento de un año.
S. marcescens es un facultativo anaerobio con alta capacidad para sobrevivir en condiciones hostiles, pudiendo encontrarse en reservorios pobres en nutrientes, como agua potable y cañerías, así como en una gran variedad de desinfectantes, de ahí que pueda actuar como agente nosocomial1. También coloniza el tracto gastrointestinal, y frecuentemente el respiratorio o genitourinario, además de la orofaringe2, pudiendo ocasionar infecciones oportunistas además de septicemia, endocarditis y artritis, nosocomiales o adquiridas en la comunidad, siendo excepcionales los casos descritos de infecciones oculares o cutáneas3. Los pacientes con inmunosupresión, bien por tratamientos médicos, bien por enfermedades sistémicas, constituyen la población de mayor riesgo para el desarrollo de infecciones por este germen, el cual es resistente a la antibioterapia convencional con mucha frecuencia4.
La incidencia de infecciones cutáneas por S. marcescens es baja, ocurriendo casi siempre en pacientes con algún grado de inmunosupresión y resultando excepcionales, por el contrario, los casos descritos en inmunocompetentes. Rodríguez García et al5 publicaron el caso de un paciente de 10 años con lesión cutánea granulomatosa por S. marcescens que se resolvió tras tratamiento con ciprofloxacino durante 15 días, no identificándose puerta de entrada o inmunosupresión. Recientemente, R. Yoshida et al4 publicaron otro caso desarrollado en una mujer de 54 años con antecedentes de colitis hemorrágica que presentó una placa eritematosa en la mejilla, aislándose S. marcescens en el cultivo, sin recurrencias tras finalizar el tratamiento durante dos meses con ciprofloxacino. También se han descrito en pacientes con otras patologías tales como diabetes, insuficiencia renal5, cirrosis hepática o insuficiencia venosa3. La existencia de traumatismos previos, mordedura de animales6 o la presencia de úlceras7 en los miembros inferiores pueden actuar como puerta de entrada. Nuestro paciente refirió un traumatismo previo con objeto punzante, lo cual, añadido a la ausencia de inmunodepresión, permitía sugerir que la herida traumática actuó como puerta de entrada a la infección.
Las manifestaciones clínicas de infección cutánea por S. marcensens incluyen lesiones granulomatosas, fascitis necrosante, nódulos, celulitis, abscesos dérmicos, úlceras, incluso está descrita una erupción papular diseminada secundaria a este germen oportunista en un paciente infectado por el VIH8.
Estas infecciones podrían dividirse en dos grupos: las formas agudas, que suelen presentarse en forma de celulitis o abscesos1 que pueden evolucionar a úlceras3,9 y casos graves de fascitis necrosante10, y las formas crónicas, que en ocasiones se presentan como nódulos con un curso intermitente o lesiones granulomatosas5.
Se debe realizar diagnóstico diferencial con aquellas entidades que puedan ocasionar diseminación esporotricoide, tales como esporotricosis, tularemia, leishmaniasis, nocardiosis, granuloma de las piscinas o infecciones estafilocócicas o estreptocócicas. También con las causas de infección granulomatosa crónica tales como coccidiomicosis, histoplasmosis, blastomicosis, sífilis o tuberculosis cutánea donde la prueba de la tuberculina es positiva.
Es relevante señalar la importancia de realizar cultivos del exudado de la lesión para hacer un diagnóstico y tratamiento correcto, ya que este germen es resistente a la antibioterapia convencional y suele precisar tratamientos farmacológicos muy prolongados, por lo que puede resultar una infección difícil de controlar. Además es conveniente un seguimiento prolongado con el fin de detectar cualquier estado de inmunosupresión subyacente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.