La urticaria solar (US) es una fotodermatosis infrecuente. Los antihistamínicos constituyen la primera línea de tratamiento, incluyéndose en segunda línea la inducción de fototolerancia mediante fototerapia con ultravioleta.
ObjetivosDescribir y evaluar la eficacia de un protocolo de desensibilización, con UVB de banda estrecha (UVB-BE) en pacientes con US.
Material y métodosEstudio retrospectivo de pacientes diagnosticados de US con espectro de acción en UVA, luz visible (LV) o ambas, que habían realizado fototerapia con UVB-BE para inducir fototolerancia. Se realizan cursos cortos (menos de 20 sesiones, 3 por semana) durante la primavera, con dosis inicial determinada por el fototipo. Se recogen resultados del Skindex-29 antes del tratamiento y después del verano, y un cuestionario no validado de efectividad terapéutica después del verano para valorar actividad de la enfermedad y grado de satisfacción.
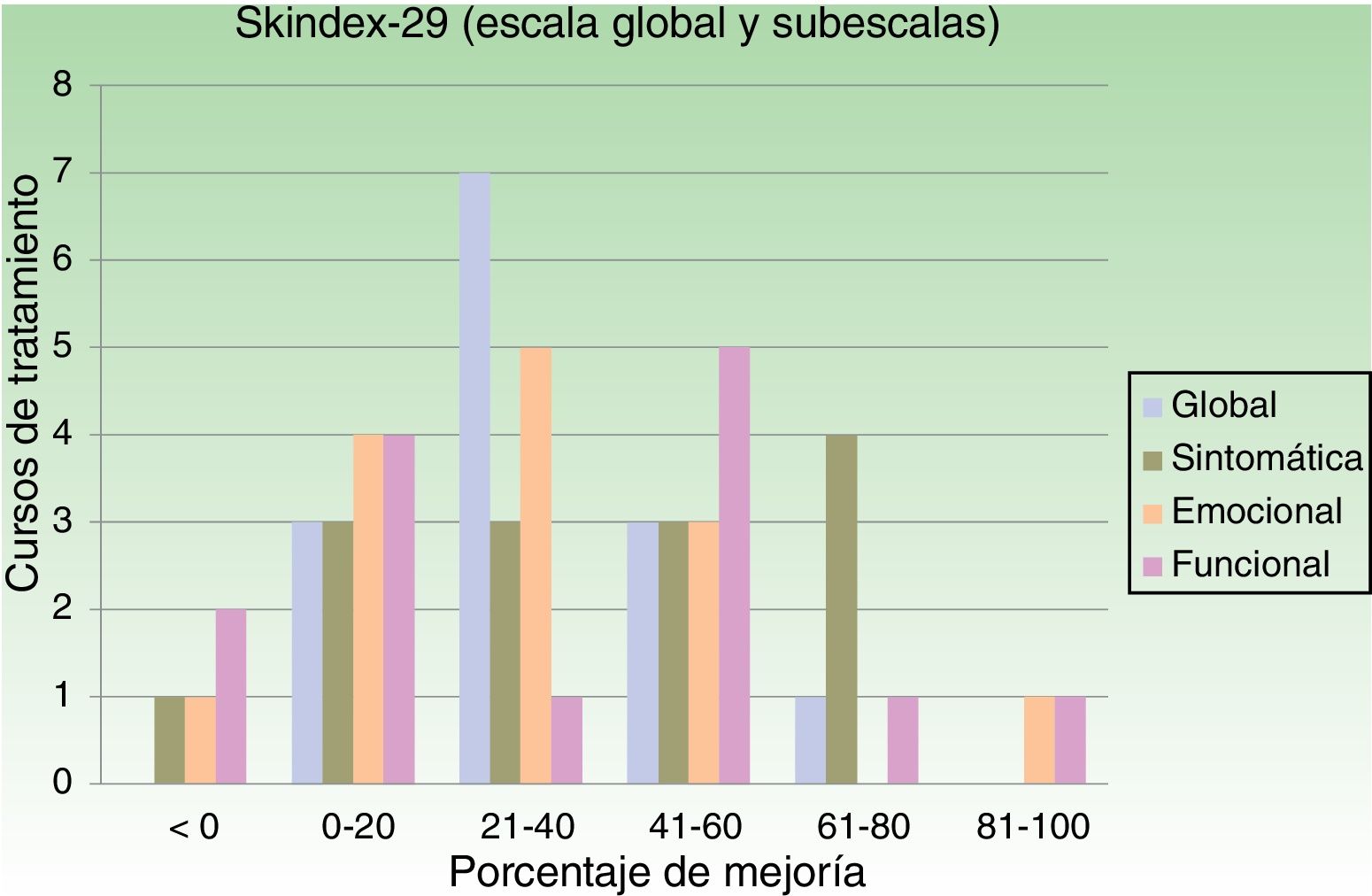
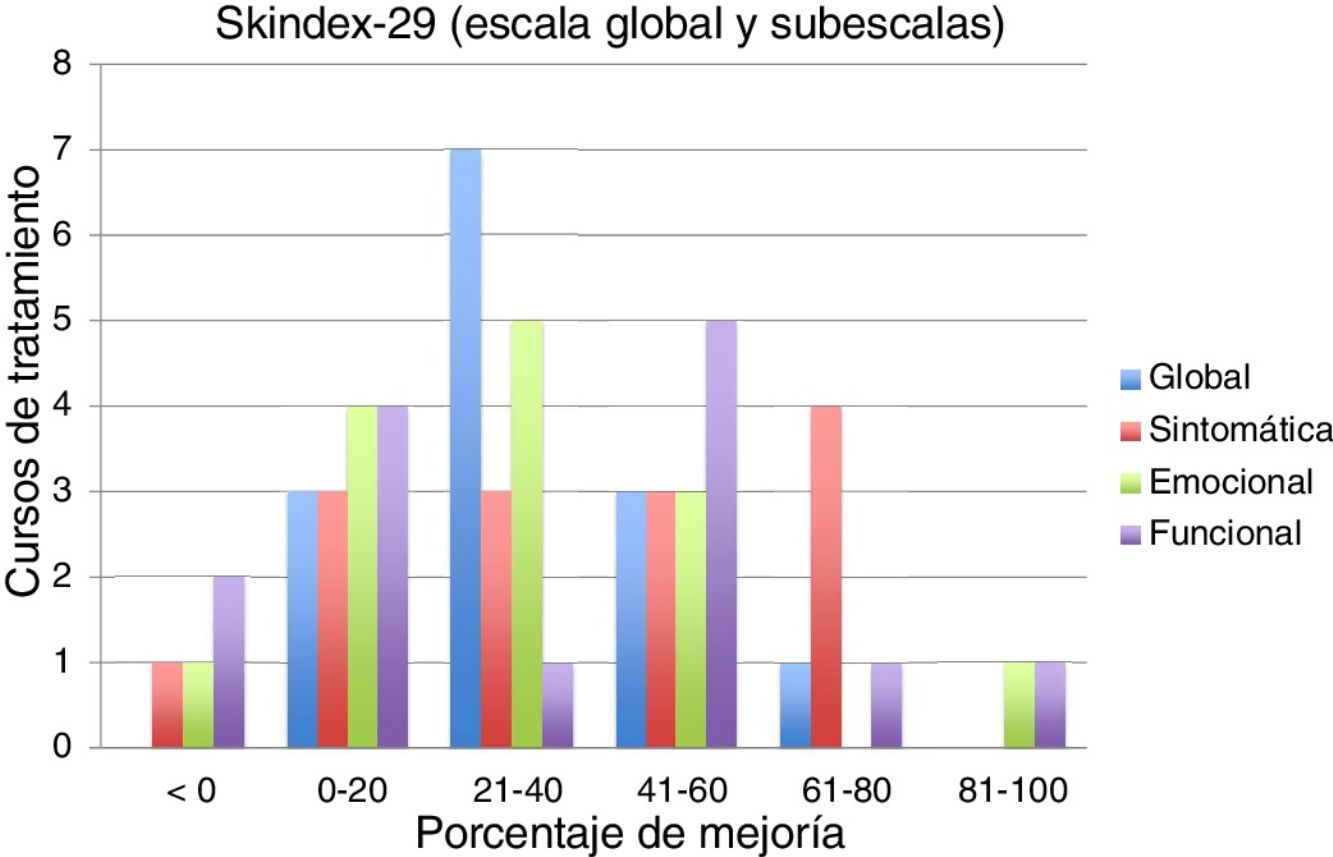
ResultadosSe incluyen 8 pacientes con espectro de acción: 50% LV y 50% UVA más luz visible. Se realizaron 17 cursos anuales (1-6 cursos por paciente), de 11 a 20 sesiones. La dosis media de UVB-BE por curso fue 7,45J/cm2. Ningún paciente presentó brotes o efectos adversos durante el tratamiento. La respuesta fue satisfactoria en 6 pacientes. En el 78,6% de los tratamientos la mejoría en el Skindex-29 global fue superior al 20%. La mejoría en las subescalas sintomática y funcional fue superior al 20% en el 71% y el 64% respectivamente.
ConclusiónLa inducción de fototolerancia con UVB-BE en la US es un procedimiento seguro y efectivo en un elevado porcentaje de pacientes.
Solar urticaria is an uncommon photodermatosis. First-line treatment is with antihistamines; second-line treatment includes induction of light tolerance using UV phototherapy.
ObjectivesWe aimed to describe and evaluate the effectiveness of a desensitization protocol with narrowband UV-B in patients with solar urticaria.
Material and methodsWe performed a retrospective study of patients with solar urticaria with an action spectrum in the UV-A range, the visible light range, or both who had received therapy with narrowband UV-B for induction of light tolerance. Short courses of treatment were administered (<20 sessions, 3 per week) during spring. The initial dose was determined according to the skin type. The Skindex-29 was administered before treatment and after summer; a nonvalidated questionnaire was also administered after summer to evaluate disease activity and satisfaction with treatment.
ResultsWe included 8 patients with an action spectrum (4 with visible light and 4 with UVA plus visible light). Seventeen courses (1-6 per patient) were administered per year. The number of sessions per year ranged from 11 to 20. The mean dose of narrowband UV-B per course was 7.45J/cm2. No patients experienced flares or adverse effects during treatment. The response was satisfactory in 6 patients. The improvement in the overall Skindex-29 score was greater than 20% in 78.6% of cases. The improvement in the function and symptoms subscales was over 20% in 71% and 64% of cases, respectively.
ConclusionInduction of light tolerance with narrowband UV-B in solar urticaria is safe and effective in a high percentage of patients.
La urticaria solar (US) es una fotodermatosis idiopática infrecuente (7% de todas las fotodermatosis), clasificada como una urticaria crónica inducible física, que representa el 0,08-0,4% del total de las urticarias1. La clínica consiste en la aparición de prurito, eritema o habones en áreas expuestas, generalmente dentro de la primera hora tras la exposición solar o a fuentes de luz artificial2. La sintomatología se desencadena ante la exposición a determinados espectros de acción (EA), siendo los más frecuentes la luz visible (LV) (31-57%) y la suma de ultravioleta A (UVA) y LV (7-42%). Este EA es determinable mediante un estudio fotobiológico3. El empleo de antihistamínicos constituye la primera línea de tratamiento, mientras que la fototerapia permanece en segundo y tercer niveles de evidencia en la mayoría de consensos, basándose fundamentalmente en casos aislados o series de casos con menos de 5 pacientes, que emplean generalmente UVA o UVA con psoraleno (PUVA) para la inducción de fototolerancia4–10. Con estos antecedentes decidimos realizar este estudio con el objetivo de describir y evaluar la efectividad y la seguridad de un protocolo corto de desensibilización, empleando ultravioleta B de banda estrecha (UVB-BE) en pacientes con US.
Material y métodosRealizamos un estudio unicéntrico, retrospectivo, con los siguientes criterios de inclusión: pacientes mayores de 18 años, diagnosticados de US entre los años 2012 y 2017, en la unidad de fotobiología de nuestro hospital, con EA en LV, UVA o ambas, que no habían respondido a los antihistamínicos H1 ni a helioterapia y que habían realizado fototerapia con UVB-BE para inducir fototolerancia. Los criterios de exclusión fueron la asociación de otras fotodermatosis y la toma de fármacos fotosensibilizantes.
El diagnóstico de US se estableció mediante la historia clínica y mediante estudio fotobiológico completo empleando un simulador solar, Multiport Modelo 601 (Solar Light Company, Philadelphia, Estados Unidos), lámparas de espectro continuo en UVB y UVA, Gigatest (Medisun, Brühl, Alemania) y una lámpara de un proyector de diapositivas (Kodak AG, Stuttgart, Alemania). La lectura del fototest se realizó a los 10, 30 y 60minutos, con una última lectura a las 24horas.
Se recogieron los siguientes datos clínicos: edad, sexo, fototipo, tiempo de evolución de la enfermedad, actividades relacionadas con los brotes y EA objetivado en el estudio fotobiológico. Se recogieron también datos analíticos, con estudio de autoinmunidad (anticuerpos antinucleares, incluyendo anti-Ro).
Para la fototerapia con UVB-BE empleamos una cabina Medisun 2800 PC 44B con 44 tubos TL01 de 2007 y una cabina Medisun 2800 Innovation con 20 tubos TL01 y 24 tubos de UVA de 2011 (Medisun, Brühl, Alemania). La fototerapia se realizó en cursos cortos (10-20 sesiones, 3 veces en semana), iniciando en la segunda quincena de mayo. La dosis inicial e incremental (10-20%) se realizó aplicando el protocolo habitual de nuestra unidad, adaptado según fototipo y tolerancia. Al finalizar la fototerapia, los pacientes debían mantener una exposición diaria al sol, hasta un máximo de 15-20minutos, antes de las 12:00 y después de las 16:30, durante los meses estivales. Se realizaron cursos anuales según criterio clínico y evolución. Todos los pacientes firmaron un consentimiento informado previo a cada tratamiento.
Para valorar en cada curso la respuesta al tratamiento los pacientes cumplimentaron el cuestionario de calidad de vida relacionado con la salud Skindex-2911, antes y después del verano. Este cuestionario consta de 29 preguntas, otorgando una puntuación de 0 a 100, siendo este el máximo impacto en la calidad de vida, en una escala global y en 3 subescalas: sintomática, emocional y funcional. Asimismo, se diseñó un cuestionario propio, no validado, respecto a efectividad del tratamiento y satisfacción de los pacientes con este, que cumplimentaron después de verano. Este cuestionario se componía de las siguientes preguntas y respuestas, que otorgaban una puntuación determinada: ¿Tuvo episodios de su enfermedad durante el verano? Sí (1), no (0). ¿Cuántos episodios? 0 (0), 1 a 5 (1), 6 a 10 (2), 11 a 15 (3) y más de 15 (4). ¿Cuánto ha tenido que disminuir su actividad al aire libre? Nada (0), poco (1), bastante (2), mucho (3). ¿Cómo calificaría el resultado del tratamiento para prevenir los brotes durante el verano? Malo (2), bueno (1), muy bueno (0). Se otorgaba una puntuación final de 0 a 10, considerando buen control de 0 a 3, control moderado de 4 a 7 y mal control a más de 7.
Para el estudio estadístico los datos basales se obtuvieron como media y rango y los resultados del Skindex-29 se obtuvieron en datos absolutos y según porcentaje de mejoría.
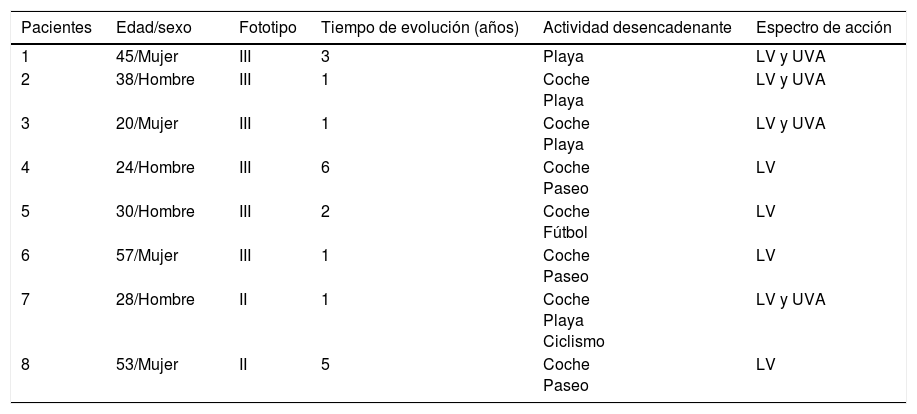
ResultadosEn la tabla 1 se muestran los datos basales de los pacientes. Se incluyeron 8 pacientes (4 hombres y 4 mujeres) con edad media de 36,8 años (rango: 20-57). El 75% tenía un fototipo iii y el 25% un fototipo ii. El tiempo medio de evolución de la enfermedad fue de 2,5 años (rango: 1-6). El 50% tenía EA en LV y el otro 50% en LV más UVA. Ninguno de los pacientes presentó alteraciones analíticas relevantes, siendo el estudio de autoinmunidad negativo.
Datos basales
| Pacientes | Edad/sexo | Fototipo | Tiempo de evolución (años) | Actividad desencadenante | Espectro de acción |
|---|---|---|---|---|---|
| 1 | 45/Mujer | III | 3 | Playa | LV y UVA |
| 2 | 38/Hombre | III | 1 | Coche Playa | LV y UVA |
| 3 | 20/Mujer | III | 1 | Coche Playa | LV y UVA |
| 4 | 24/Hombre | III | 6 | Coche Paseo | LV |
| 5 | 30/Hombre | III | 2 | Coche Fútbol | LV |
| 6 | 57/Mujer | III | 1 | Coche Paseo | LV |
| 7 | 28/Hombre | II | 1 | Coche Playa Ciclismo | LV y UVA |
| 8 | 53/Mujer | II | 5 | Coche Paseo | LV |
LV: luz visible; UVA: ultravioleta A.
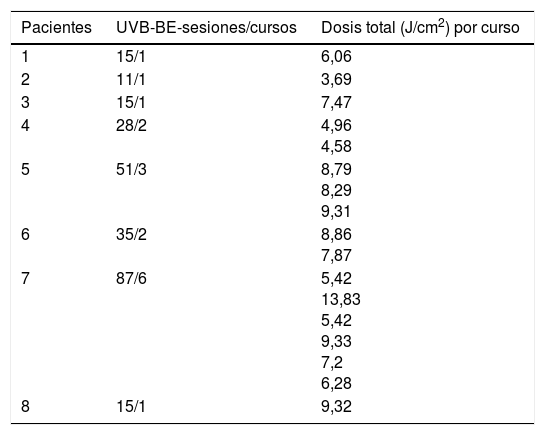
Se realizaron 17 cursos anuales de tratamiento (de uno a 6 por paciente), de 11 a 20 sesiones cada uno. La dosis media de UVB-BE por curso fue de 7,45J/cm2 (rango: 3,69-13,83). Ningún paciente presentó brotes de US o efectos adversos durante la fototerapia. Tras completar el tratamiento, todos los pacientes realizaron una exposición solar progresiva y mantenida durante los meses estivales. Los datos del tratamiento se muestran en la tabla 2.
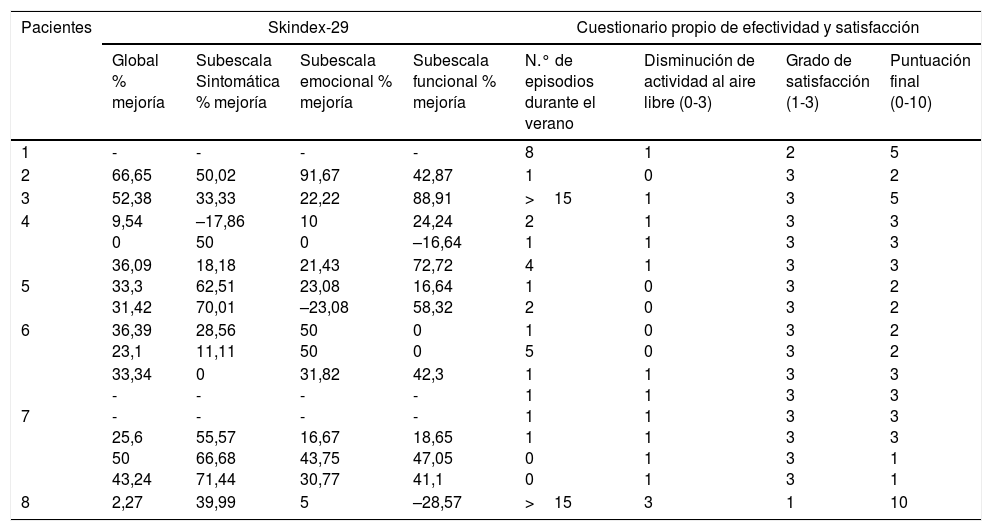
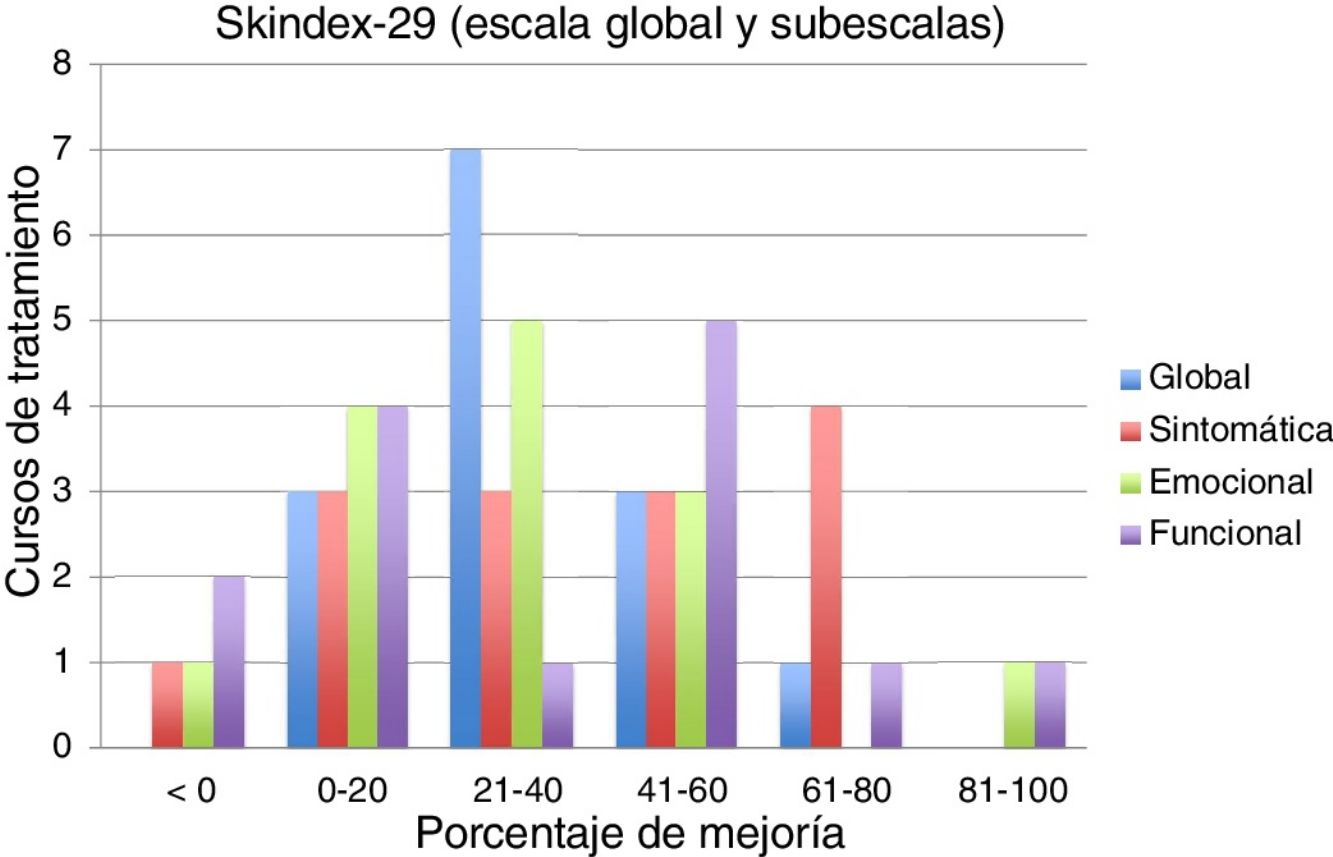
En la tabla 3 se muestran los resultados de mejoría del Skindex-29 y del cuestionario propio. Los resultados del Skindex-29 se obtuvieron en 14 de los 17 cursos. En la escala global del Skindex-29, en el 79% de los cursos la mejoría fue superior al 20% y en el 28,6% fue superior al 40%. En la subescala sintomática, en el 71% de los cursos la mejoría fue superior al 20% y en el 50% fue superior al 40%. En la subescala emocional, en el 64% de los cursos la mejoría fue superior al 20% y en el 28,6% fue superior al 40%. Por último, en la subescala funcional, en el 57% de los cursos la mejoría fue superior al 20% y en el 50% fue superior al 40%. La figura 1 muestra el resumen de los porcentajes de mejoría por curso de tratamiento.
Resultados por curso de tratamiento de mejoría del Skindex-29 y del cuestionario propio de efectividad y satisfacción
| Pacientes | Skindex-29 | Cuestionario propio de efectividad y satisfacción | ||||||
|---|---|---|---|---|---|---|---|---|
| Global % mejoría | Subescala Sintomática % mejoría | Subescala emocional % mejoría | Subescala funcional % mejoría | N.° de episodios durante el verano | Disminución de actividad al aire libre (0-3) | Grado de satisfacción (1-3) | Puntuación final (0-10) | |
| 1 | - | - | - | - | 8 | 1 | 2 | 5 |
| 2 | 66,65 | 50,02 | 91,67 | 42,87 | 1 | 0 | 3 | 2 |
| 3 | 52,38 | 33,33 | 22,22 | 88,91 | >15 | 1 | 3 | 5 |
| 4 | 9,54 0 | –17,86 50 | 10 0 | 24,24 –16,64 | 2 1 | 1 1 | 3 3 | 3 3 |
5 | 36,09 33,3 31,42 | 18,18 62,51 70,01 | 21,43 23,08 –23,08 | 72,72 16,64 58,32 | 4 1 2 | 1 0 0 | 3 3 3 | 3 2 2 |
| 6 | 36,39 23,1 | 28,56 11,11 | 50 50 | 0 0 | 1 5 | 0 0 | 3 3 | 2 2 |
7 | 33,34 - - 25,6 50 43,24 | 0 - - 55,57 66,68 71,44 | 31,82 - - 16,67 43,75 30,77 | 42,3 - - 18,65 47,05 41,1 | 1 1 1 1 0 0 | 1 1 1 1 1 1 | 3 3 3 3 3 3 | 3 3 3 3 1 1 |
| 8 | 2,27 | 39,99 | 5 | –28,57 | >15 | 3 | 1 | 10 |
El cuestionario propio de efectividad y satisfacción fue cumplimentado tras todos los cursos. En 14 de los 17 cursos (82,3%) el resultado en nuestro cuestionario fue entre 0 y 3, interpretado como un buen control. En 2 cursos el resultado fue de control moderado y en uno de mal control.
En el seguimiento de los pacientes 6 presentaron una buena respuesta: en 5 de ellos se decidió mantener cursos anuales de desensibilización con UVB-BE y en un caso se decidió realizar inducción de fototolerancia con helioterapia. En 2 de los pacientes la respuesta se consideró insuficiente, instaurándose tratamiento con omalizumab con buena respuesta posterior. Estos últimos pacientes habían obtenido puntuaciones de 5 y de 10 en nuestro cuestionario, sin encontrarse en ambos ninguna característica clínica destacable frente al resto.
DiscusiónLa eficacia de la UVA en la US en relación con distintos EA como inductor de fototolerancia ha sido descrito en diversas publicaciones4,6,8. De igual forma, la fototerapia con UVB-BE como tratamiento eficaz en la inducción de fototolerancia en la US aparece en los consensos actuales2,4,5. Sin embargo, solo disponemos de un estudio publicado en 2012 en el que se incluyen 39 pacientes con US tratados con UVB-BE12. El resto de publicaciones consiste en casos aislados7,9,13. En ese estudio se incluyen 29 pacientes con espectros de acción en UVA±/LV similares a los nuestros. En ese subgrupo la dosis inicial de tratamiento se ajustaba según la dosis eritematosa mínima, suponiendo el 50% de esta. En esos pacientes el porcentaje de brotes de US durante el tratamiento fue del 31%, y el porcentaje de eritema moderado secundario al tratamiento del 86,2%12. En nuestros pacientes, por el contrario, no se objetivaron brotes de US ni efectos adversos durante el tratamiento. En ese estudio se determina la respuesta al tratamiento según la aparición de uno o más brotes de US al mes y a los 3 meses tras el tratamiento, con un porcentaje de brotes a los 3 meses del 20,7%. Atribuyen ese porcentaje a la ausencia de exposición solar diaria tras el tratamiento en esos pacientes12.
En nuestro estudio empleamos por primera vez cuestionarios de calidad de vida relacionada con la salud para medir la respuesta a este tratamiento en US. El empleo del Skindex-29 nos permite una valoración más precisa del impacto de la enfermedad en la calidad de vida del paciente y, mediante las distintas subescalas, una aproximación también más específica. En la respuesta al tratamiento consideramos fundamentales las subescalas sintomática y funcional (ambas con una mejoría superior al 40% en la mitad de los cursos de tratamiento), dado que son las más condicionantes en las actividades habituales de los pacientes. Es particularmente expresiva la subescala funcional en pacientes con actividades que exigen una exposición solar mantenida, como fue el caso de 2 pacientes dedicados profesionalmente al ciclismo y al fútbol. Estos resultados se reflejan al emplear nuestro cuestionario propio, en el que los pacientes presentaban, entre las variables preguntadas, altos grados de satisfacción con el tratamiento, otorgando la máxima puntuación en 15 de los 17 cursos.
En relación con el posible mecanismo de acción para obtener la inducción de fototolerancia con UVB en pacientes cuya sintomatología se reproduce bajo otros espectros de acción, se han propuesto distintas hipótesis: el engrosamiento del estrato córneo, la hiperplasia epidérmica o la producción incrementada de melanina, todo ello evitando el espectro de acción desencadenante. Otro posible factor es el efecto inmunomodulador secundario de la UVB14,15.
En resumen, y de acuerdo con nuestro estudio, creemos que la inducción de fototolerancia mediante fototerapia con cursos cortos de UVB-BE es un procedimiento seguro y efectivo en pacientes con US por LV±UVA. Consideramos necesario establecer un cuestionario específico y validado para la valoración de la respuesta a este tratamiento.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.