La escombroidosis es una causa frecuente de intoxicación alimentaria a nivel mundial que se debe a la ingesta de pescado azul contaminado con bacterias que inducen la formación de grandes cantidades de histamina. Clínicamente se manifiesta sobre todo a nivel cutáneo, en forma de flushing descendente y/o rash eritemato-urticariforme facial y en el tronco superior. Aunque habitualmente tiene un curso autolimitado y benigno, pueden existir casos de compromiso vascular, broncoespasmo y arritmias. Es importante hacer un correcto diagnóstico diferencial, entre otros con la alergia al pescado. El tratamiento se basa en la administración de antihistamínicos orales. Lo más importante es su prevención mediante una correcta refrigeración del pescado. Este trabajo es una revisión práctica de la escombroidosis orientada para su uso por el dermatólogo.
Scombroid poisoning is a common cause of food poisoning worldwide. It is caused by ingestion of oily fish contaminated with bacteria that trigger the formation of high concentrations of histamine. Scombroid poisoning manifests mainly as a skin complaint (flushing that spreads downward and/or an erythematous urticarial rash affecting the face and upper trunk). Although the clinical course is usually self-limiting and benign, vascular compromise, bronchospasm, and arrhythmias have been described. It is important to establish a differential diagnosis that includes conditions such as fish allergy. Oral antihistamines are the mainstay of treatment. Scombroid poisoning is best prevented by refrigerating fish properly. The practical review of scombroid poisoning provided here is intended for dermatologists.
La escombroidosis, también conocida como «síndrome de intoxicación histamínica» fue descrita por primera vez en 1799 en el Reino Unido1. Se trata de una causa frecuente de intoxicación alimentaria a nivel mundial, y se desencadena tras la ingesta de pescado azul contaminado. Aunque su incidencia real en España es desconocida, el consumo elevado de pescado nos convierte en una zona de riesgo. Clínicamente se manifiesta sobre todo a nivel cutáneo en forma de flushing y/o rash urticariforme.
Los pacientes que sufren escombroidosis a menudo consultan los síntomas a su médico de atención primaria, o en el servicio de urgencias, aunque probablemente existe un porcentaje no desdeñable que no consulta debido a su curso leve y autolimitado. Por este motivo, y porque a menudo se confunde con una alergia alimentaria, muchos casos de escombroidosis no se declaran, por lo que probablemente se trate de una entidad infradiagnosticada2. Este documento pretende ser un resumen práctico sobre la escombroidosis y orientar al dermatólogo en su diagnóstico y tratamiento, ya que no es excepcional que se nos requiera para valorar las lesiones cutáneas de la escombroidosis.
EpidemiologíaLa escombroidosis es una afección de distribución mundial. Su incidencia es desconocida y varía enormemente según el consumo de pescado de cada zona. Se ha estimado una incidencia de entre 2 y 5 casos/1.000.000 habitantes/año en Dinamarca, Nueva Zelanda, Francia y Finlandia, mientras que en Hawai estas cifras ascienden a 31 casos/1.000.000 habitantes/año3. Los países donde mayor número de casos se han comunicado son Japón, Reino Unido, Estados Unidos y Australia4. En Estados Unidos y Europa la escombroidosis constituye hasta el 40% de los brotes de toxiinfección alimentaria3.
Se presenta típicamente en grupos de comensales tras la ingesta de pescado azul contaminado. Clásicamente se ha asociado al consumo de aletas de pescado de la familia Scombroidae y Scomberesocidae como son el atún (responsable de más del 80% de los casos), caballa (escombro) y bonito. Aun así, también se ha descrito con otro tipo de pescados como son las anchoas, el pez limón, el pez espada, el arenque, las sardinas, el salmón y la trucha; incluso con el delfín y el queso suizo3.
PatogénesisLa escombroidosis es una intoxicación por histamina que ocurre como consecuencia de la mala conservación del pescado, habitualmente por mantenerlo a temperaturas superiores a los 4°C. Estas condiciones favorecen el crecimiento de diferentes bacterias, produciendo la conversión de histidina (presente en la carne del pescado azul) a histamina por medio de enzimas bacterianas3,4 (concretamente la histidina decarboxilasa). Dicho proceso ocurre en cuestión de horas, de forma que en un pescado conservado a 20°C se pueden acumular niveles tóxicos de histamina en tan solo 2h. Son necesarios niveles superiores a 50mg de histamina en 100g de pescado para producir la clínica de la escombroidosis4 (recalcar que los niveles de histamina presentes en el pescado fresco son inferiores a 0,01mg/100g). La bacteria responsable más frecuente es Escherichia coli, aunque también se ha descrito con bacterias de la especie Vibrio, Proteus, Serratia, Enterobacter, Klebsiella, Clostridium, Salmonella y Shigella. Habitualmente esta contaminación histamínica afecta al pescado fresco y no al enlatado5, ya que estos últimos están sometidos a un mayor número de controles de calidad y se componen de diferentes ejemplares de un pescado, lo que minimiza el efecto de la histamina en caso de estar uno de ellos contaminado. Es importante destacar que, si bien es cierto que el proceso de enlatado puede destruir la bacteria, no es capaz de destruir la histamina ya formada.
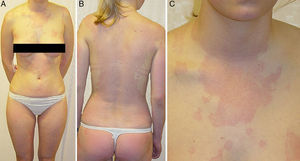
ClínicaLa clínica de la escombroidosis aparece de minutos a horas tras la ingesta de pescado y es consecuencia de la intoxicación por histamina. La histamina es una amina endógena que tiene numerosos efectos biológicos6, entre los que destacan su acción vasodilatadora, respuesta alérgica inmediata tras activación de los receptores H1 y neurotransmisión por la activación de los H3. La cantidad de histamina necesaria para producir clínica varía de una persona a otra. Los síntomas de la escombroidosis suelen ser leves y típicamente se inician con una sensación urente u hormigueo en la lengua, que puede estar asociada o no a un sabor picante y/o metálico del pescado ingerido. Progresivamente aparece un flushing que afecta a la cabeza y al cuello, con importante sensación de quemazón, y un rash eritemato-urticariforme en la cara y en el tronco superior que va descendiendo7 (fig. 1). También es frecuente la sensación de ardor, prurito o edema peribucal. A menudo existen síntomas gastrointestinales como los retortijones, las náuseas, los vómitos y la diarrea. Además, es muy característica la cefalea pulsátil y las palpitaciones. Debido a la gran similitud de los síntomas con los de una reacción alérgica, a menudo estos se confunden con una alergia al pescado mediada por IgE. Aunque es poco frecuente, se han descrito casos de hipotensión con shock distributivo, broncoespasmo, distrés respiratorio y arritmias cardíacas; complicaciones que suelen aparecer en pacientes con enfermedad subyacente (como asma o enfermedad coronaria)8–10. Es por esto último por lo que algunos autores han descrito a la escombroidosis como una urgencia dermatológica11.
Los síntomas habitualmente desaparecen en 12-48h en ausencia de tratamiento, y no dejan secuelas a corto ni a largo plazo. Los pacientes en tratamiento con isoniacida o inhibidores de la monoaminooxidasa (IMAO) son más vulnerables a la intoxicación histamínica4, y presentan síntomas más graves y prolongados en el tiempo debido a que dichos fármacos inhiben el metabolismo de la histamina. Por el contrario, pacientes en tratamiento con antihistamínicos están en cierta forma protegidos frente a la escombroidosis, ya que estos bloquean el efecto de la histamina.
DiagnósticoNo existen test diagnósticos específicos de escombroidosis en humanos, por lo que generalmente el diagnóstico se basa en la clínica y el antecedente de ingesta reciente de pescado12. Para un correcto diagnóstico de la escombroidosis es necesario realizar una minuciosa anamnesis (tabla 1). Además, los siguientes hallazgos nos ayudan a sospecharla:
- 1.
Instauración brusca de los síntomas 1h tras la ingesta de pescado escombroide.
- 2.
Clínica histaminérgica: flushing, rash, cefalea, diarrea, etc.
- 3.
Dato epidemiológico: síntomas similares en otros comensales.
- 4.
Rápida recuperación de los síntomas tras la administración de antihistamínicos.
Anamnesis ante la sospecha de escombroidosis
| ¿Tipo de pescado ingerido? ¿Cocinado/crudo? ¿Olor y aspecto? |
| ¿Ha ingerido algún otro alimento antes del inicio de la clínica? |
| ¿Es el primer episodio? ¿Ha tenido episodios similares previamente? |
| ¿Tiempo transcurrido entre la ingesta y la aparición de los síntomas? |
| ¿Comorbilidades? Especialmente asma u otras broncopatías y cardiopatías |
| ¿Tratamiento habitual? Especialmente antihistamínicos, isoniacida o IMAO |
| ¿Lugar donde ha ocurrido (domicilio, restaurante, etc.)? |
| ¿Algún otro comensal afecto? |
Una vez establecida la sospecha, el diagnóstico definitivo se basaría en la medición de los niveles de histamina en el pescado responsable. Se consideran tóxicos niveles de histamina>50mg por 100g de pescado4. En Europa se ha establecido que los niveles de histamina no deben exceder los 10mg/100g. Para su determinación deben ser enviados al laboratorio tanto el pescado sospechoso como los residuos del mismo lote, asegurándonos de mandarlos congelados (así evitaremos la nueva formación de histamina en el envío). Además, dado que los niveles de histamina pueden variar enormemente entre las diferentes partes del cuerpo del pescado, siempre se deben enviar diferentes muestras del mismo ejemplar.
También es útil la medición de los niveles plasmáticos de histamina en el paciente13 (niveles entre 2 y 4 veces superiores a la normalidad son sugestivos de intoxicación). Estos niveles se normalizan en 24h, por lo que su determinación debe realizarse antes de que transcurra este periodo. Se ha propuesto que niveles elevados de histamina en plasma en las primeras 4h es un hallazgo específico del síndrome.
Diagnóstico diferencialEl diagnóstico diferencial se debe hacer fundamentalmente con los siguientes procesos3:
- -
Reacción alérgica al pescado: es la enfermedad con la que más a menudo se confunde la escombroidosis. La alergia de novo al pescado en los adultos es poco frecuente, con una prevalencia del 0,6%14. Sin embargo, la ausencia de alergias conocidas, la afectación de varios comensales, y en caso de que fuera posible la determinación de niveles tóxicos de histamina en el pescado, ayudan a establecer el diagnóstico de escombroidosis. En caso de que persistiera la sospecha de alergia podría realizarse una determinación de IgE específica o ser derivado al alergólogo para descartarla.
- -
Infarto agudo de miocardio: se diferencia de la escombroidosis en que el síntoma más importante es el dolor torácico opresivo e intenso, acompañado de cortejo vegetativo (sudoración profusa, mareo, náuseas, vómitos etc.). Electrocardiogramas seriados y marcadores cardiacos normales nos ayudan a descartar un infarto.
- -
Toxiinfección por enterotoxina estafilocócica: se diferencia de la escombroidosis en que suele cursar con fiebre y no se presenta con flushing o rash.
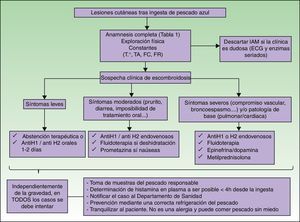
Dado su curso benigno y la tendencia a la resolución espontánea, a menudo estos pacientes no requieren tratamiento. En caso de síntomas leves (flushing, sensación de quemazón, rash o edema perioral) el único tratamiento eficaz es la administración precoz de antihistamínicos orales durante 1-2 días4. Los preferidos son los anti-H1, entre ellos la cetirizina4, ya que no produce sedación. También puede asociarse un anti-H2 (por ejemplo cimetidina, famotidina o ranitidina)4. Con este tratamiento los síntomas deberían remitir en 6-8h. Es innecesario alargar el tratamiento más allá de los 2 días, ya que es el tiempo necesario para que se absorba o se elimine toda la toxina y, por tanto, para que desaparezca la clínica.
Si los síntomas son muy molestos, y sobre todo cuando el paciente no tolera el tratamiento oral, están indicados los antihistamínicos por vía endovenosa (son de elección la difenhidramina, ranitidina o famotidina)4.
Los casos que cursan con hipotensión o deshidratación se deben tratar con fluidoterapia, y en casos de vómitos se puede usar prometazina intravenosa. Si los síntomas son graves se debe valorar el uso de epinefrina u otros fármacos vasopresores y los corticoides sistémicos, aunque estas situaciones son extremadamente raras (fig. 2).
Es importante recalcar que en casos leves no están indicados ni los corticoides15 ni la adrenalina, ya que su acción es independiente en la patogenia de la escombroidosis, por lo que no reducen los niveles de histamina y, por tanto, resultan ineficaces.
No está justificado el uso profiláctico de los antihistamínicos4. Sin embargo, podrían indicarse en pacientes en tratamiento con isoniacida y/o IMAO que hayan tenido un episodio de escombroidosis previo y vayan a ingerir pescado.
Es fundamental educar al paciente en la patogenia de la enfermedad, recordándole que no se trata de una alergia al pescado y que, por tanto, puede comerlo sin miedo16.
PronósticoLa escombroidosis es generalmente un cuadro autolimitado y benigno. Sin embargo, se han descrito casos de shock distributivo, broncoespasmo y arritmias cardíacas, por lo que su diagnóstico y tratamiento precoces son importantes. A nivel mundial tan solo se ha comunicado un caso de fallecimiento por escombroidosis17.
PrevenciónSin duda lo más importante es prevenir la escombroidosis mediante una rápida refrigeración del pescado. Lo ideal es mantenerlo a una temperatura ≤0°C para evitar tanto el crecimiento de las bacterias como la activación de la histidina decarboxilasa. Importante destacar que, aunque cocinar o congelar el pescado contaminado puede destruir la bacteria, dichos procedimientos no acaban con la toxina, ya que esta es termoestable y crioestable.
Por otra parte, ante un brote de escombroidosis este debe ser siempre notificado al departamento de sanidad para evitar más casos.
ConclusionesLa escombroidosis es una causa frecuente de toxiinfección alimentaria por pescado, muy probablemente infradiagnosticada, que típicamente cursa con lesiones cutáneas. Su tratamiento son los antihistamínicos orales durante 1-2 días. Las complicaciones son raras. Sin duda lo más importante es su prevención, ya que ni cocinar, congelar o enlatar el pescado evita estas reacciones una vez la histamina está formada. El dermatólogo debe conocer esta entidad y evitar su confusión con una reacción alérgica al pescado, ya que al manifestarse fundamentalmente a nivel cutáneo, no es raro que en algún momento de nuestra trayectoria profesional nos realicen alguna interconsulta desde el servicio de urgencias por este motivo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.