INTRODUCCION
El eritema anular eosinofílico de la infancia fue descrito por Peterson y Jarratt en niños en 19811, aunque no es exclusivo de este grupo de edad. Se trata de un proceso benigno y autolimitado, de etiología desconocida. No se asocia a otras enfermedades ni se han detectado factores desencadenantes. Clínicamente se caracteriza por la presencia de pápulas eritematosas, con crecimiento centrífugo, que adoptan posteriormente una morfología anular o figurada. Las lesiones son asintomáticas, duran varios días y cursan en forma de brotes recidivantes, que acaban remitiendo de manera espontánea en el transcurso de semanas o meses. No se acompaña de alteración del estado general. En el estudio histológico se observa, en la dermis, un denso infiltrado inflamatorio de predominio perivascular constituido por linfocitos y eosinófilos. No se detecta eosinofilia periférica. Respecto al tratamiento, la administración de corticoides orales controla los brotes, pero es necesaria una dosis de mantenimiento, con el consiguiente riesgo de dependencia de corticoides. Recientemente se han publicado 2 casos con una respuesta excelente a los antipalúdicos de síntesis (cloroquina e hidroxicloroquina). El mecanismo de acción de estos fármacos no está claro pero podrían actuar inhibiendo la eosinofilotaxis y la liberación de citocinas proinflamatorias2,3.
El eritema anular eosinofílico es una enfermedad poco frecuente. En la literatura revisada, usando la base de datos MEDLINE, se han encontrado cinco referencias en la edad infantil1,4-7 y dos en adultos2,3. Se presenta un caso de eritema anular eosinofílico en un adulto.
DESCRIPCION DEL CASO
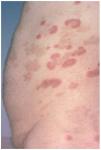
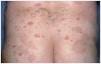
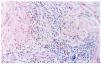
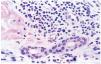
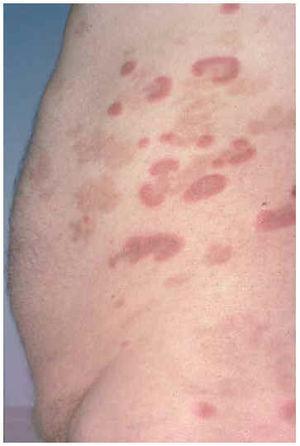
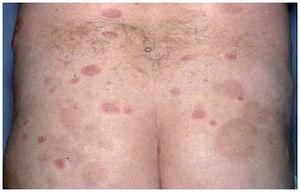
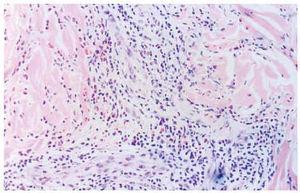
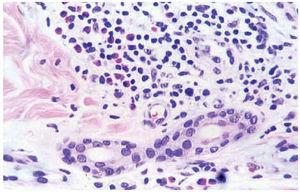
Un varón de 59 años consultó en mayo de 2002 por presentar desde hacía 3 meses brotes recidivantes de placas eritematosas anulares en el tronco. Entre sus antecedentes personales destacaba hipertensión arterial e hiperuricemia en tratamiento con hidroclorotiazida, amlodipino y alopurinol. Las lesiones cutáneas se iniciaban como pápulas rojizas levemente pruriginosas, con extensión periférica, que evolucionaban a placas arciformes y anulares, totalmente asintomáticas (figs. 1 y 2). Dichas lesiones duraban de 10 a 14 días y desaparecían dejando hiperpigmentación residual. No refería antecedentes de picaduras de insectos ni ningún otro factor desencadenante. A pesar de suspenderse los fármacos que ingería continuaron apareciendo nuevas lesiones. La analítica de sangre estaba dentro de la normalidad. La serología a Borrelia y los anticuerpos antinucleares fueron negativos. El estudio de parásitos en heces fue normal. La biopsia cutánea mostró a nivel de la dermis densos infiltrados linfohistiocitarios de disposición predominantemente perivascular, con numerosos eosinófilos (figs. 3 y 4). No se observaron figuras en llama. La inmunofluorescencia directa fue negativa. El paciente fue tratado con corticoides tópicos, antihistamínicos y corticoides orales sin observarse una clara influencia en la evolución de la enfermedad. Los brotes fueron disminuyendo en frecuencia e intensidad hasta acabar desapareciendo espontáneamente en los 10 meses siguientes.
Fig. 1.--Placas eritematosas figuradas en tronco.
Fig. 2.--Lesiones anulares y máculas hiperpigmentadas residuales en nalgas.
Fig. 3.--El estudio histopatológico mostró densos infiltrados linfohistiocitarios con eosinófilos, de disposición perivascular. (Hematoxilina-eosina, ×40.)
Fig. 4.--Detalle de imagen histológica: numerosos eosinófilos formando parte del infiltrado inflamatorio. (Hematoxilina-eosina, ×100.)
DISCUSION
El diagnóstico diferencial clínico del eritema anular eosinofílico debe realizarse con otras lesiones anulares como el eritema anular centrífugo, la urticaria anular, el granuloma anular, las dermatofitosis, el lupus eritematoso subagudo o el linfoma cutáneo. Sin embargo, el estudio anatomopatológico permite descartar estos procesos. Histológicamente el diagnóstico diferencial se plantea con el síndrome de Wells, ya que ambos cuadros se caracterizan por la presencia de eosinófilos en la dermis. El límite entre el eritema anular eosinofílico y el síndrome de Wells puede resultar confuso. El síndrome de Wells se denominó inicialmente celulitis eosinofílica por su semejanza clínica con la celulitis bacteriana. Sin embargo, posteriormente se ha demostrado su gran polimorfismo clínico, y puede manifestarse también como lesiones anulares y figuradas, similares a las descritas en el eritema anular eosinofílico. Esta variabilidad clínica está en función de la profundidad del edema y del infiltrado de eosinófilos en la dermis8,9. De esta manera, el síndrome de Wells puede manifestarse en forma de lesiones vesiculoampollosas cuando el edema y el infiltrado eosinofílico se localiza en la dermis superficial. Si está situado en la dermis media puede mostrar placas urticariales o anulares y simular una celulitis infecciosa si se localiza en la dermis profunda o en la hipodermis. Otros puntos en común entre el eritema anular eosinofílico y el síndrome de Wells son el curso recurrente en forma de brotes recidivantes y la curación espontánea, después de meses o años. En ambos procesos la etiopatogenia se desconoce, aunque en el síndrome de Wells se han descrito ocasionalmente asociaciones con picaduras de insectos, infecciones parasitarias, fármacos o procesos mieloproliferativos. En el síndrome de Wells, y probablemente en el eritema anular eosinofílico, la hipótesis patogénica más probable sería la activación inapropiada de un clon de linfocitos Th2 desencadenada por un antígeno, desconocido en la mayoría de los casos. Los linfocitos Th2 activados sintetizarían citocinas, en particular interleucina 5, que es la principal citocina implicada en la activación de los eosinófilos10.
Sin embargo, el eritema anular eosinofílico tiene algunas características que lo diferencian del síndrome de Wells. En este último, el estudio histológico se caracteriza, en una primera fase, por edema y un infiltrado inflamatorio rico en eosinófilos, dispuestos de forma difusa en la dermis. En un segundo tiempo, aparecen las «figuras en llama», que representan fibras de colágeno degeneradas por el depósito de la proteína básica mayor del eosinófilo11,12. En el eritema anular eosinofílico el infiltrado inflamatorio es predominantemente perivascular y no se observan «figuras en llama», aunque éstas ni están presentes en la totalidad de los casos de síndrome de Wells ni son patognomónicas del mismo. Por otro lado, el tratamiento del síndrome de Wells se basa fundamentalmente en los corticoides orales, pero los antipalúdicos de síntesis, eficaces en el eritema anular eosinofílico, no son útiles11,13. Este hecho podría implicar una etiopatogenia diferente para el eritema anular eosinofílico. Sin embargo, la escasa experiencia con este tipo de fármacos no permite establecer conclusiones definitivas.
Por todo ello, algunos autores consideran que las diferencias entre el eritema anular eosinofílico y el síndrome de Wells no son lo suficientemente importantes como para encuadrarlos como procesos independientes, y proponen que el eritema anular eosinofílico debería incluirse como un subtipo de síndrome de Wells especialmente sensible a los antipalúdicos de síntesis3. Nuestro caso reúne las características clinicopatológicas del eritema anular eosinofílico. Destacamos la edad del paciente, un varón de 59 años, ya que este proceso se ha descrito principalmente en la infancia. No tuvimos la oportunidad de iniciar el tratamiento con antipalúdicos, ya que la enfermedad remitió de forma espontánea.