Los pacientes con psoriasis presentan con frecuencia comorbilidades, incluyendo otras enfermedades inflamatorias mediadas por inmunidad (EIMI) y factores de riesgo cardiovascular (FRCV). El objetivo de este trabajo es describir la prevalencia basal de otras EIMI y comorbilidades en una cohorte de pacientes con psoriasis.
Pacientes y métodosAQUILES es un estudio observacional prospectivo multicéntrico de 3 cohortes de pacientes (psoriasis, espondiloartritis y enfermedad inflamatoria intestinal [EII]), para evaluar la coexistencia de EIMI y otras comorbilidades. En la cohorte con psoriasis se incluyeron pacientes ≥18 años atendidos en consultas hospitalarias de dermatología. Se recogió información sobre datos demográficos y clínicos de acuerdo a un protocolo preespecificado.
ResultadosSe incluyeron 528 pacientes con psoriasis (edad media: 46,7 años; 60,2% hombres; 39,8% mujeres; 89,8% psoriasis en placas; mediana de PASI 3,2 [1,5-7,4]). Presentaron otra EIMI 82 pacientes (15,5% [IC 95%: 12,7-18,9]). El 14,0% (IC 95%: 11,3-17,2) presentó espondiloartritis (la mayoría de estos artritis psoriásica [prevalencia 13,1%, IC 95%: 10,5-16,2), el 1,3% EII (IC 95%: 0,6-2,7) y el 0,2% uveítis (IC 95%: 0,1-1,4). La presencia de artritis psoriásica se asoció al sexo masculino (OR: 1,75 [0,98-2,98]) y a la duración de la psoriasis >8 años (OR: 4,17; [1,84-9,44]) respecto a <4 años. El 73,1% presentó al menos un FRCV: tabaquismo (40,5%); obesidad (26,0%); dislipidemia (24,8%); hipertensión arterial (24,3%) y diabetes mellitus (12,3%).
ConclusiónLos pacientes con psoriasis presentaron una prevalencia del 15,5% de otras EIMI, discretamente superior a la de población general. Casi tres cuartas partes tuvieron al menos un FRCV.
Patients with psoriasis often have comorbidities, including other immune-mediated inflammatory diseases (IMIDs), and cardiovascular risk factors. In this article we describe the baseline prevalence of comorbidities—including other IMIDs—in a cohort of patients with psoriasis.
Patients and methodsAQUILES was a prospective observational multicenter study of 3 patient cohorts (patients with psoriasis, spondyloarthritis, or inflammatory bowel disease) undertaken to investigate the prevalence of comorbidities, including other IMIDs, in these settings. The psoriasis cohort comprised patients aged at least 18 years who were seen in hospital dermatology clinics. A predefined protocol was used to collect demographic and clinical data.
ResultsThe study enrolled 528 patients with psoriasis (60.2% men and 39.8% women). Mean age was 46.7 years; 89.8% of the participants had plaque psoriasis, and the median Psoriasis Area Severity Index score (PASI) was 3.2 (1.5-7.4). Comorbid IMIDs were present in 82 (15.5%) of the patients (CI 95%, 12.7%-18.9%). Spondyloarthritis was observed in 14% of patients (95% CI, 11.3%-17.2%), mostly in the form of psoriatic arthritis, for which the overall prevalence was 13.1% (95% CI, 10.5%-16.2%). Inflammatory bowel disease was present in 1.3% (95% CI, 0.6%-2.7%) and uveitis in .2% (95% CI, 0.1%-1.4%). Psoriatic arthritis was associated with male sex (odds ratio, 1.75 [.98-2.98]) and a disease duration of over 8 years (OR, 4.17 [1.84-9.44] vs a duration of < 4 years). In 73.1%, at least 1 cardiovascular risk factor was identified: smoking (40.5%), obesity (26.0%), dyslipidemia (24.8%), hypertension (24.3%), and diabetes mellitus (12.3%).
ConclusionIn patients with psoriasis the prevalence of other IMIDs was 15.5%, a level slightly higher than that found in the general population. Nearly three-quarters of these patients had at least 1 cardiovascular risk factor.
La psoriasis presenta un amplio abanico de manifestaciones clínicas, desde la afectación limitada a pequeñas placas descamativas enrojecidas hasta la afectación de casi toda la superficie corporal1. La prevalencia de la psoriasis es variable, ya que se ve afectada por el clima, la susceptibilidad genética y la exposición a antígenos medioambientales, entre otros factores2,3. En Europa la prevalencia oscila entre el 1 y el 6,5%4–6, y en España se ha descrito una incidencia de 14 casos por 10.000 personas-año4, diagnosticándose antes de los 30 años en más de la mitad de los casos6.
La psoriasis está englobada dentro de las enfermedades inflamatorias mediadas por inmunidad (EIMI) y en su patogenia están implicados niveles alterados de citoquinas7–9. Se ha observado que tanto factores géneticos como medioambientales desempeñan un papel decisivo en el desarrollo de dichas enfermedades10, y las alteraciones en la respuesta inmune son un fenómeno central en la patogenia de EIMI como la psoriasis, la enfermedad inflamatoria intestinal (EII) y las espondiloartritis11,12. Por otro lado, el riesgo de presentar otras EIMI es superior en aquellos pacientes que ya presentan una EIMI12.
La psoriasis suele estar también asociada a otras comorbilidades, entre las que destacan las enfermedades cardiovasculares (ECV), la obesidad, el síndrome metabólico y otros factores de riesgo cardiovascular (FRCV), los tumores, el hígado graso, la ansiedad y la depresión13–19.
Aunque se desconoce el mecanismo exacto de la asociación entre psoriasis y ECV podrían intervenir mediadores inflamatorios tanto humorales como celulares, que están implicados en el desarrollo de la arterioesclerosis y la ECV20. En la psoriasis el proceso inflamatorio aparece asociado a alteraciones en los niveles de interleuquinas y a un incremento de los niveles de TNF-α y proteína C reactiva, alteraciones que con frecuencia también se observan en pacientes con arteriosclerosis21–23.
El estudio AQUILES es un estudio observacional, prospectivo, sin intervención y multicéntrico, de ámbito español, de 2 años de seguimiento realizado sobre 3 cohortes independientes de pacientes (psoriasis, espondiloartritis y EII). El objetivo primario del estudio global fue determinar la prevalencia y las características clínicas de las distintas EIMI en estas cohortes de pacientes. Los objetivos secundarios fueron: 1) determinar la incidencia de las distintas EIMI en un periodo de seguimiento de 2 años; y 2) determinar la prevalencia e incidencia de otras enfermedades concomitantes. El objetivo del presente trabajo es describir las características basales y la prevalencia de EIMI y otras comorbilidades en la cohorte de pacientes con psoriasis seleccionados de consultas hospitalarias de dermatología de todo el territorio español, con especial interés en los FRCV
Material y métodosDiseño del estudio AQUILESEl estudio AQUILES se planteó como un estudio de 3 cohortes independientes de pacientes (psoriasis, espondiloartritis y EII) definidas por el diagnóstico principal en el momento de incluir al paciente en el estudio. El estudio se realizó en 15 hospitales españoles, en los que participaron 3 departamentos: dermatología, reumatología y aparato digestivo. Todos los hospitales fueron invitados a contribuir en las 3 cohortes, y cada departamento incluyó pacientes de edad ≥18 años con diagnóstico de una de las siguientes EIMI: psoriasis, espondiloartritis (incluyendo espondilitis anquilosante, artritis psoriásica, espondilitis indiferenciada u otras) y EII. Los pacientes incluidos en el estudio se siguieron durante un periodo de 2 años por el mismo especialista que les incluyó en el estudio.
Selección de pacientes y recogida de datosEn la muestra seleccionada en Dermatología se incluyeron pacientes de edad ≥18 años con diagnóstico de psoriasis previo (ya conocido en el pasado) o nuevo (vistos por primera vez en la consulta de dermatología). El diagnóstico de psoriasis había sido hecho en todos los casos por un dermatólogo. Se excluyeron pacientes que, a juicio del investigador, presentasen cualquier circunstancia que impidiese su seguimiento de forma adecuada durante 2 años. El protocolo fue aprobado por los comités éticos de los hospitales participantes y se llevó a cabo cumpliendo con las normas de buenas prácticas clínicas24.
Los investigadores pudieron incluir a los pacientes con diagnóstico previo de psoriasis mediante aleatorización o de forma consecutiva. La aleatorización se realizó extrayendo al azar los candidatos de una lista de pacientes vistos en la consulta de dermatología con diagnóstico de psoriasis en los 6 meses anteriores al comienzo del estudio. La inclusión consecutiva se realizó invitando a todos los pacientes consecutivos que cumplían criterios y no participaban en otros estudios. Los pacientes con diagnóstico nuevo fueron incluidos de forma consecutiva en el estudio. En la cohorte de dermatología la totalidad de la muestra fue seleccionada de forma consecutiva y los centros que incluyeron pacientes fueron: 12 de Octubre (Madrid), Carlos Haya (Málaga), Reina Sofía (Córdoba), Gregorio Marañón (Madrid), General de Valencia (Valencia), del Mar (Barcelona), Sant Pau i de la Santa Creu (Barcelona), Donostia (San Sebastián), Marqués de Valdecilla (Santander), Príncipe de Asturias (Madrid), Virgen de la Arrixaca (Murcia), La Princesa (Madrid) e Infanta Sofía (Madrid).
El periodo de inclusión se extendió desde marzo de 2008 hasta diciembre de 2010. La información fue recogida de la historia clínica del paciente, incluyendo los siguientes datos: tipo de psoriasis, localización, gravedad según el índice Psoriasis Area Severity Index (PASI), historia familiar de psoriasis, comorbilidades (principalmente otras enfermedades de la piel, cardiovasculares (incluyendo FRCV), reumáticas, respiratorias, gastrointestinales, hepáticas y psiquiátricas). En este estudio se pesó y talló al paciente, pero no se tomó la presión arterial y no se realizó ninguna prueba de laboratorio o radiológica.
Análisis estadísticoEl cálculo del tamaño muestral se basó en el objetivo primario del estudio, esto es, conocer la prevalencia de EIMI en cada cohorte de pacientes, y se asumieron los mismos postulados para cada una de ellas. Así, en la cohorte de pacientes con psoriasis, asumiendo una prevalencia de EIMI del 3%, un nivel de confianza del 95% y una precisión del 1%, el tamaño muestral calculado fue de 1.075 pacientes. La selección fue menor de lo esperado, y la muestra de 528 pacientes finales permite una precisión del 3% en los resultados de prevalencia encontrados.
Las variables continuas se describen con sus valores medios y desviaciones estándar (DE), y con medianas y rangos intercuartílicos (RIC). Las variables categóricas se presentan mediante frecuencias absolutas y porcentajes. Se dividió a la población en función de distintas variables demográficas y clínicas para valorar diferencias en la prevalencia de EIMI. Estas diferencias se analizaron con la prueba de la Chi-cuadrado. La población también fue dividida según la presencia o no de EIMI en conjunto, comparando ambos grupos en cuanto a sus características demográficas y clínicas. Para la comparación de medias de los 2 grupos se utilizó la prueba de la «t» de Student para grupos independientes. Cuando se relacionaron variables categóricas se utilizó la prueba de la Chi-cuadrado. Posteriormente se ajustó un modelo de regresión logística para estudiar qué variables demográficas y clínicas se asociaban de forma independiente a la presencia de EIMI, presentándose las odds ratio (OR) ajustadas y su intervalo de confianza (IC) del 95%. En todos los contrastes se rechazó la hipótesis nula cuando el error alfa fue inferior a 0,05. Para el procesamiento de los datos se utilizó el paquete estadístico SPSS 18.0.
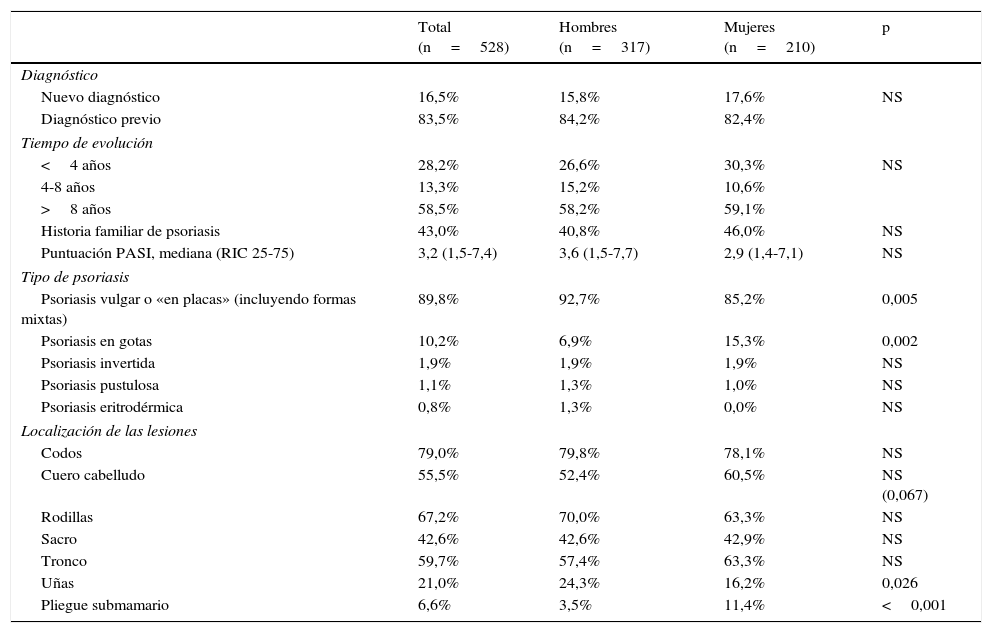
ResultadosCaracterísticas de los pacientesDesde marzo de 2008 hasta diciembre de 2010 se incluyeron 528 pacientes (edad media: 46,7 años [DE: 15,3], 60,2% hombres, 39,8% mujeres). La mayoría de los pacientes presentaba diagnóstico previo de psoriasis (83,5%), con una mediana de duración de la enfermedad de 15 años (RIC: 7-25 años) y el 16,5% fueron casos de nuevo diagnóstico. El 43,0% tenía historia familiar de psoriasis. La mediana del índice PASI en la visita basal fue 3,2 (RIC: 1,5-7,4). El 89,9% presentó psoriasis en placas (como único diagnóstico en el 86,0%; combinada con otro tipo [en gotas, invertida, pustulosa o eritrodérmica] en el 3,8%) (tabla 1). Las localizaciones principales fueron: codos (79,0%), rodillas (67,2%), tronco (59,7%) y cuero cabelludo (55,5%). Las características de la psoriasis en hombres y en mujeres se describen en la tabla 1, y fueron similares en ambos sexos excepto por mayor frecuencia de psoriasis vulgar en hombres y de psoriasis en gotas en mujeres, y localización submamaria más frecuente en mujeres y en uñas en hombres.
Características de la psoriasis en los pacientes incluidos en el estudio AQUILES-cohorte de psoriasis
| Total (n=528) | Hombres (n=317) | Mujeres (n=210) | p | |
|---|---|---|---|---|
| Diagnóstico | ||||
| Nuevo diagnóstico | 16,5% | 15,8% | 17,6% | NS |
| Diagnóstico previo | 83,5% | 84,2% | 82,4% | |
| Tiempo de evolución | ||||
| <4 años | 28,2% | 26,6% | 30,3% | NS |
| 4-8 años | 13,3% | 15,2% | 10,6% | |
| >8 años | 58,5% | 58,2% | 59,1% | |
| Historia familiar de psoriasis | 43,0% | 40,8% | 46,0% | NS |
| Puntuación PASI, mediana (RIC 25-75) | 3,2 (1,5-7,4) | 3,6 (1,5-7,7) | 2,9 (1,4-7,1) | NS |
| Tipo de psoriasis | ||||
| Psoriasis vulgar o «en placas» (incluyendo formas mixtas) | 89,8% | 92,7% | 85,2% | 0,005 |
| Psoriasis en gotas | 10,2% | 6,9% | 15,3% | 0,002 |
| Psoriasis invertida | 1,9% | 1,9% | 1,9% | NS |
| Psoriasis pustulosa | 1,1% | 1,3% | 1,0% | NS |
| Psoriasis eritrodérmica | 0,8% | 1,3% | 0,0% | NS |
| Localización de las lesiones | ||||
| Codos | 79,0% | 79,8% | 78,1% | NS |
| Cuero cabelludo | 55,5% | 52,4% | 60,5% | NS (0,067) |
| Rodillas | 67,2% | 70,0% | 63,3% | NS |
| Sacro | 42,6% | 42,6% | 42,9% | NS |
| Tronco | 59,7% | 57,4% | 63,3% | NS |
| Uñas | 21,0% | 24,3% | 16,2% | 0,026 |
| Pliegue submamario | 6,6% | 3,5% | 11,4% | <0,001 |
Los valores p≥0,100 aparecen como no significativo (NS) y se ha omitido el valor numérico.
PASI: Psoriasis Área Severity Index; RIC: rango intercuartílico.
El 15,5% (IC 95%: 12,7-18,9; n=82) presentaron otra EIMI concomitante, distribuida de la siguiente forma: 74 pacientes (14,0%, IC 95%: 11,3-17,2) tenían diagnóstico de espondiloartritis, de los cuales 69 (13,1%, IC 95%: 10,5-16,2) presentaron artritis psoriásica. Además, 2 pacientes tenían espondilitis anquilosante (0,4%, IC 95%: 0,1-1,4), uno artritis enteropática (0,2%, IC 95%: 0,0-1,0) y 2 espondiloartritis indiferenciada (0,4%, IC 95%: 0,1-1,4). De los pacientes con artritis psoriásica el 82,5% había sido diagnosticado después del diagnóstico de psoriasis, una mediana de 12 años después, y el 6,3% tuvo un diagnóstico de artritis psoriásica previo al de psoriasis (tabla 2). Siete pacientes (1,3%, IC 95%: 0,6-2,7) tenían diagnóstico de EII (4 colitis ulcerosa [0,8%, IC 95%: 0,3-1,9], uno enfermedad de Crohn [0,2%, IC 95%: 0,0-1,0] y 2 colitis indeterminada [0,4%, IC 95%: 0,1-1,4]), sin patrón temporal definido (tabla 2). Dos pacientes (0,4%, IC 95%: 0,1-1,4) presentaron uveítis. En un paciente confluyeron los diagnósticos de psoriasis, artritis psoriásica y colitis ulcerosa.
Cronología del diagnóstico de artritis psoriásica y EII respecto al de psoriasis
| Diagnóstico de la EIMI respecto al diagnóstico de la psoriasis | |||
|---|---|---|---|
| Antes, n (%) | El mismo año, n (%) | Después, n (%) | |
| Artritis psoriásica (n=63) | 4 (6,3) –3,0 años (-4; -1,3) | 7 (11,1) | 52 (82,5) +12,0 años (6; 24) |
| EII (n=7) | 3 (42,9%) –5,0 años (–10; –2) | 1 (14,3%) | 3 (42,9%) +10,0 años (4; 40) |
Se presenta el número de casos y el porcentaje de cada enfermedad. Se incluye la mediana de tiempo entre ambos diagnósticos en los casos en los que hay 4 o más pacientes. No estuvo disponible la fecha de diagnóstico en 6 pacientes con artritis psoriásica. Los pacientes con EII aparecen agrupados. El resto de diagnósticos no se incluye por tener 2 o menos casos.
EII: enfermedad inflamatoria intestinal; EIMI: enfermedad inflamatoria mediada por inmunidad; RIC: rango intercuartílico.
La proporción de pacientes con artritis psoriásica fue similar en hombres y mujeres (15,1 vs. 10,0%, p=0,087) y en pacientes con o sin antecedente familiar de psoriasis (14,9 vs. 10,5%, p=0,208), y mayor en pacientes con psoriasis conocida respecto a pacientes de nuevo diagnóstico (15,0 vs. 3,4%, p=0,004). La artritis psoriásica fue más frecuente en pacientes con duración de la psoriasis >8 años (18,9%) que en pacientes con duración de la enfermedad <4 o entre 4 y 8 años (4,7% y 5,7% respectivamente, p<0,05 para ambas comparaciones). No se observaron diferencias en las prevalencias de otras EIMI en los distintos sugbrupos de pacientes.
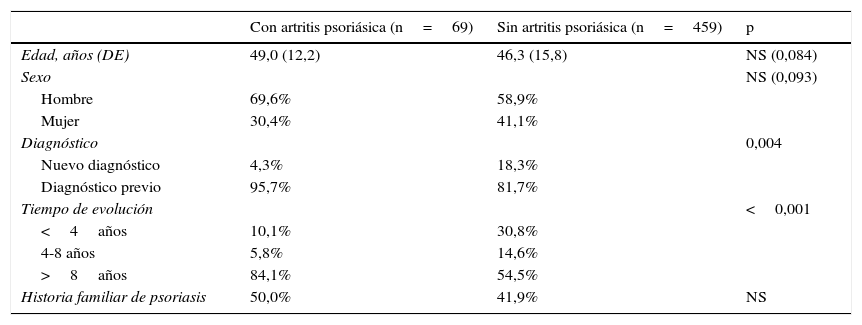
Análisis multivariante. Variables asociadas a las enfermedades inflamatorias mediadas por inmunidadPara valorar las características relacionadas con la presencia de otras EIMI en pacientes con psoriasis se construyó un modelo multivariable que incluyó las variables edad, sexo, diagnóstico de novo o previo, tiempo de evolución (<4 años, 4 a <8 años, 8 o más) e historia familiar de psoriasis. Se analizaron específicamente la EII y la artritis psoriásica. No se observó ninguna variable asociada a la presencia de EII. Las variables que se asociaron de forma independiente a la presencia de artritis psoriásica fueron el sexo masculino (OR 1,75; IC 95% 0,98-2,98, p=0,058) y la duración de la psoriasis >8 años (OR 4,17; IC: 95% 1,84-9,44, p<0,001) respecto a los pacientes con <4 años de evolución. Las características de los pacientes con o sin artritis psoriásica se muestran en la tabla 3.
Características de los pacientes con psoriasis con o sin artritis psoriásica
| Con artritis psoriásica (n=69) | Sin artritis psoriásica (n=459) | p | |
|---|---|---|---|
| Edad, años (DE) | 49,0 (12,2) | 46,3 (15,8) | NS (0,084) |
| Sexo | NS (0,093) | ||
| Hombre | 69,6% | 58,9% | |
| Mujer | 30,4% | 41,1% | |
| Diagnóstico | 0,004 | ||
| Nuevo diagnóstico | 4,3% | 18,3% | |
| Diagnóstico previo | 95,7% | 81,7% | |
| Tiempo de evolución | <0,001 | ||
| <4años | 10,1% | 30,8% | |
| 4-8 años | 5,8% | 14,6% | |
| >8años | 84,1% | 54,5% | |
| Historia familiar de psoriasis | 50,0% | 41,9% | NS |
Los valores p≥0,100 aparecen como NS (no significativo) y no se representa el valor numérico.
DE: desviación estándar.
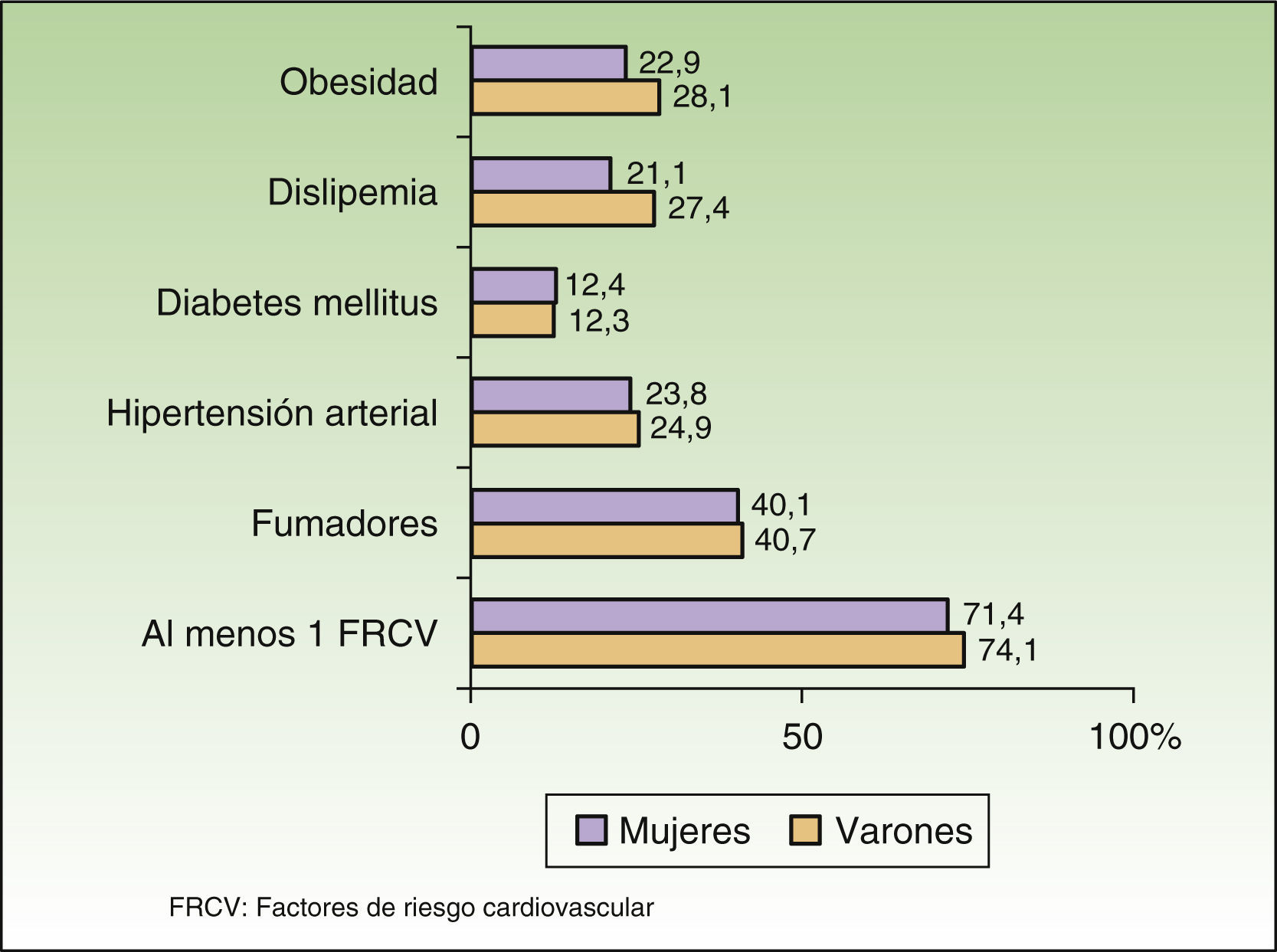
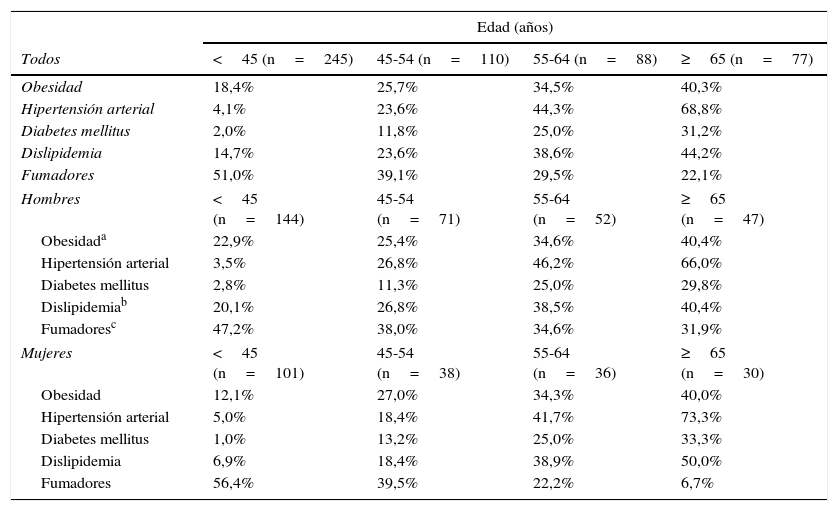
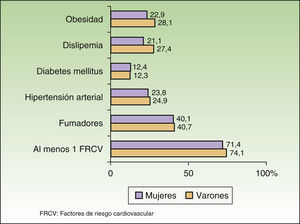
Las comorbilidades más frecuentes fueron depresión (12,9%), dermatitis seborreica (8,0%), asma (4,7%), hepatopatía crónica (4,2%) y los FRCV. Respecto a los FRCV el 73,1% de los pacientes presentaron al menos un FRCV (el 38,1% presentó uno, el 19,7% 2, el 11,7% 3, el 3,0% 4 y el 0,6% 5). El FRCV más prevalente fue el hábito tabáquico (40,5% [IC 95% 36,4-44,8]), seguido de obesidad (26,0% [IC 95% 22,4-30,0]), dislipidemia (24,8% [IC 95% 21,3-28,7]), hipertensión arterial (24,3% [IC 95% 21,0-28,3]) y diabetes mellitus (12,3% [IC 95% 9,8-15,4]). La prevalencia fue similar en varones y en mujeres, con un porcentaje discretamente superior de varones con obesidad y con dislipidemia, aunque sin alcanzar significación estadística (fig. 1). Los pacientes con obesidad también tuvieron una prevalencia mayor de otros factores de riesgo cardiovascular (tabla 4). La prevalencia de todos los factores de riesgo, excepto el tabaquismo, aumentó con la edad, mientras que el porcentaje de fumadores descendió tanto en varones como en mujeres (tabla 5).
Prevalencia de factores de riesgo cardiovascular estratificado por índice de masa corporal
Prevalencia de factores de riesgo cardiovascular por rangos de edad y por sexo
| Edad (años) | ||||
|---|---|---|---|---|
| Todos | <45 (n=245) | 45-54 (n=110) | 55-64 (n=88) | ≥65 (n=77) |
| Obesidad | 18,4% | 25,7% | 34,5% | 40,3% |
| Hipertensión arterial | 4,1% | 23,6% | 44,3% | 68,8% |
| Diabetes mellitus | 2,0% | 11,8% | 25,0% | 31,2% |
| Dislipidemia | 14,7% | 23,6% | 38,6% | 44,2% |
| Fumadores | 51,0% | 39,1% | 29,5% | 22,1% |
| Hombres | <45 (n=144) | 45-54 (n=71) | 55-64 (n=52) | ≥65 (n=47) |
| Obesidada | 22,9% | 25,4% | 34,6% | 40,4% |
| Hipertensión arterial | 3,5% | 26,8% | 46,2% | 66,0% |
| Diabetes mellitus | 2,8% | 11,3% | 25,0% | 29,8% |
| Dislipidemiab | 20,1% | 26,8% | 38,5% | 40,4% |
| Fumadoresc | 47,2% | 38,0% | 34,6% | 31,9% |
| Mujeres | <45 (n=101) | 45-54 (n=38) | 55-64 (n=36) | ≥65 (n=30) |
| Obesidad | 12,1% | 27,0% | 34,3% | 40,0% |
| Hipertensión arterial | 5,0% | 18,4% | 41,7% | 73,3% |
| Diabetes mellitus | 1,0% | 13,2% | 25,0% | 33,3% |
| Dislipidemia | 6,9% | 18,4% | 38,9% | 50,0% |
| Fumadores | 56,4% | 39,5% | 22,2% | 6,7% |
P Chi-cuadrado tendencia lineal<0,001 en todos los casos excepto en:
Los resultados del presente estudio muestran que un porcentaje moderado de pacientes con psoriasis presenta otra EIMI asociada, predominando las espondiloartritis (14,0%), y dentro de estas la artritis psoriásica, con una prevalencia del 13,1% en la muestra. Otras EIMI, como las EII (1,3%) y la uveítis (0,2%) fueron menos frecuentes. Sin embargo, otras comorbilidades, en especial los FRCV, presentaron una prevalencia elevada.
La artritis psoriásica es la EIMI que con más frecuencia aparece en pacientes con psoriasis. Una revisión sistemática de la literatura mostró que la artritis psoriásica puede llegar a afectar hasta el 24% de los pacientes con psoriasis25. Los hallazgos del estudio AQUILES son muy similares a los obtenidos por García-Díez et al., en un estudio epidemiológico transversal en España y Portugal, para evaluar las características epidemiológicas de pacientes con psoriasis moderada o grave, en el que el porcentaje de pacientes con psoriasis y artritis psoriásica fue del 13%26. Si bien lo habitual es que la artritis psoriásica aparezca posteriormente a la psoriasis, en un pequeño porcentaje de pacientes puede diagnosticarse con anterioridad (en nuestro estudio el 6%) o a la vez (11%), por lo que el examen de la piel es esencial en los pacientes con artritis. Respecto a la EII, los resultados de este estudio están en concordancia con los resultados de estudios epidemiológicos previos en los que se describió una prevalencia de EII en los pacientes con psoriasis relativamente baja, aunque superior comparada con la de la población general, donde las prevalencias de colitis ulcerosa y enfermedad de Crohn se encuentran en torno al 0,3% y al 0,1-0,2%, respectivamente27,28.
En cuanto a las comorbilidades, casi las tres cuartas partes de pacientes de nuestro estudio presentó algún FRCV. La prevalencia de otros FRCV fue superior en pacientes obesos con respecto a aquellos con peso normal. Estos hallazgos deben interpretarse teniendo en cuenta que la población incluida en el estudio es relativamente joven (edad media: 46,7 años). Así, la prevalencia de FRCV encontrada en este estudio fue superior a la encontrada en la Encuesta Nacional de Salud llevada a cabo en el año 200629. La forma de obtención de los FRCV en nuestro estudio y en la Encuesta Nacional de Salud fue similar (basada en los diagnósticos previos, sin realizarse medidas protocolizadas de presión arterial o analíticas), por lo que este estudio sugiere que la presencia de FRCV es superior en los pacientes con psoriasis que la declarada por la población general29. Sin embargo, en el estudio AQUILES se diagnosticaron las comorbilidades en función de la revisión de las historias clínicas, y no se realizó medición de presión arterial ni analítica, ni otras pruebas complementarias. Por ello, la prevalencia de FRCV puede estar infraestimada, al igual que en la Encuesta Nacional de Salud, donde tampoco se realizó prueba complementaria alguna. Así, en el estudio DARIOS, que describió la prevalencia de FRCV en población general de 35 a 74 años en 10 comunidades autónomas españolas, se incluyeron determinaciones sanguíneas (lípidos y glucemia) y medidas de presión arterial, peso y talla. Las prevalencias de FRCV en este estudio DARIOS fueron superiores a las de la Encuesta Nacional de Salud, y similares a las encontradas en nuestro estudio de pacientes con psoriasis30.
Queremos señalar que los datos de este trabajo, en el contexto de la Encuesta Nacional de Salud y el estudio DARIOS, son relevantes en la práctica para el dermatólogo. Los pacientes con psoriasis tienen una prevalencia de FRCV mayor que la esperada por edad y sexo, y muchos de ellos son jóvenes. Es posible que a un buen número de pacientes nunca se les haya tomado la presión arterial o se les haya realizado una evaluación de sus FRCV antes de ir a la consulta de Dermatología. El dermatólogo puede así tener un papel esencial en la detección de FRCV mediante una simple toma de presión arterial y una analítica básica. Un reciente estudio en 368 pacientes con psoriasis mostró que en el 27% de los pacientes el dermatólogo detectó al menos un FRCV que previamente no se había diagnosticado, simplemente midiendo la presión arterial y realizando una analítica básica31. Además, algunos fármacos frecuentemente utilizados en el tratamiento de la psoriasis pueden alterar algunos FRCV32,33, y la obesidad puede condicionar la respuesta al tratamiento biológico, ya que fármacos que se administran en dosis fijas pierden eficacia en pacientes con peso más alto34.
Hemos de destacar varias limitaciones del trabajo presentado. Como ya hemos comentado, la recogida de los datos se realizó mediante revisión de la historia clínica, no realizándose ninguna analítica ni ningún otro test diagnóstico, por lo que la prevalencia de comorbilidades y en especial de hipertensión, hipercolesterolemia y diabetes podría estar infravalorada. En segundo lugar, la selección fue menor de lo esperado, lo que tiene un efecto sobre la precisión de las prevalencias encontradas (el tamaño muestral final permite una precisión del 3% en los resultados de prevalencia encontrados). Respecto a la extrapolación de los resultados a la población general de pacientes con psoriasis los pacientes se seleccionaron en consultas hospitalarias, por lo que no son representativos de la población general de pacientes con psoriasis. Además, hay que tener en cuenta otras 2 limitaciones cuando se interpretan los datos de prevalencia. En primer lugar, la inclusión de pacientes se hizo en consultas hospitalarias, mayoritariamente de forma consecutiva y no mediante aleatorización, lo que favorece la selección de pacientes con más morbilidad o con enfermedad más grave, que acuden con más frecuencia al especialista por la presencia de enfermedades crónicas. En segundo lugar, la presencia de una enfermedad crónica como la psoriasis puede aumentar la frecuencia de diagnóstico de otras enfermedades como la espondiloartritis axial, que en la población general suelen tardar entre 6 y 9 años en diagnosticarse desde el inicio de los síntomas35, mientras que el dermatólogo puede contribuir al diagnóstico precoz ya que, en general, la psoriasis se inicia a una edad más temprana. Con estas consideraciones, y a pesar de las limitaciones, el estudio tiene el valor de mostrar una población típica de la consulta hospitalaria de dermatología, con comorbilidades en las que el dermatólogo puede contribuir al diagnóstico precoz.
A partir de los resultados del estudio concluimos que los pacientes con psoriasis atendidos en consultas hospitalarias de dermatología presentan una prevalencia moderada de otras EIMI, básicamente condicionada por la artritis psoriásica. La prevalencia de EII encontrada fue baja, aunque parece superior a la descrita en la población general27,28, si bien se trata de pocos casos. Por el contrario, la prevalencia de FRCV fue elevada. Es por ello muy importante que en los pacientes con psoriasis el dermatólogo intervenga de forma más activa en la detección de la comorbilidad y los FRCV al tratarse, en muchos casos, de pacientes jóvenes sin ninguna otra enfermedad diagnosticada que pueden no haber sido evaluados nunca desde este punto de vista.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEl estudio AQUILES fue financiado Merck Sharp & Dohme de España.
Conflicto de interesesCristina Sancho, Berta Juliá y Luis Cea-Calvo son empleados a tiempo completo en Merck Sharp & Dohme de España. Los autores del manuscrito fueron también investigadores del estudio y ellos o su institución recibieron una remuneración como investigadores por la inclusión de pacientes en el estudio. Los siguientes autores declaran los siguientes conflictos de intereses en relación con este trabajo: Lluís Puig (presentaciones para Merck Sharp & Dohme), Marta Ferrán (presentaciones y asesoría para Merck Sharp & Dohme, Pfizer, Abbvie y Novartis), José L. Sánchez-Carazo (asesoría para Merck Sharp & Dohme), Ignacio Marín-Jiménez (presentaciones para Merck Sharp & Dohme, Abbie y Shire y asesoría para Merck Sharp & Dohme, Ferring, Dr. Folk Pharma, Abbie, FAES y Shire) y Rosario García-Vicuña (asesoría para el proyecto OpenSER —allied health professionals—). El resto de autores declara no tener conflicto de intereses.
En el estudio participaron investigadores de 15 hospitales. Agradecemos a los investigadores su colaboración en la inclusión y seguimiento de los pacientes del estudio. Agradecemos a Sofía Perea, Pipeline Biomedical Resources, S.L., la ayuda recibida para la redacción del manuscrito.