INTRODUCCION
En 1896 Still describió, por primera vez, una forma de poliartritis crónica juvenil con importantes manifestaciones sistémicas 1. Posteriormente, en 1971, Bywaters describe un síndrome similar en adultos que denomina enfermedad de Still del adulto (ESA) 2. Su diagnóstico puede ser muy difícil, ya que los síntomas son complejos y se solapan con otras entidades. La aparición de un exantema tiene especial valor en su diagnóstico. El exantema típico de la enfermedad de Still se caracteriza por ser macular y efímero. Aparece al anochecer coincidiendo con los picos febriles y dura tan sólo unas horas. Describimos el inicio de una ESA con pápulas eritematosas persistentes. En los últimos años se están publicando casos de ESA con manifestaciones cutáneas diferentes del típico exantema evanescente.
DESCRIPCION DEL CASO
Mujer de 29 años, sin antecedentes de interés, que acudió al Servicio de Urgencias de nuestro hospital por fiebre, poliartralgias y exantema de tres semanas de evolución. Había sido tratada por su médico de cabecera con amoxicilina-clavulánico durante 10 días, pero no había mejorado. Presentaba dolor faríngeo y fiebre alta, de 39° C, que aparecía de forma intermitente. Se acompañaba de poliartralgias y rigidez articular matutina de una hora de duración. Presentaba un exantema pruriginoso que precedió a la aparición de la fiebre. Las lesiones cutáneas se iniciaron en la espalda y se extendieron a la cara anterior del cuello y al escote. Permanecían fijas, en la misma localización durante los días previos a su llegada a Urgencias (aproximadamente 14 días). No refería la toma de fármacos sospechosos. Las lesiones cutáneas no eran dolosas ni dejaban hipo/hiperpigmentación posterior. No tenía afectación palmo-plantar.
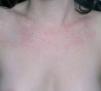
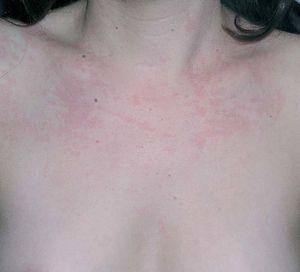
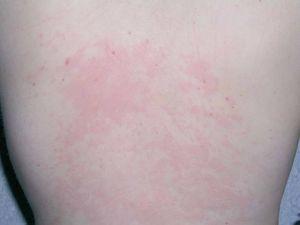
En la exploración general se apreciaba dolor articular en ambas rodillas, carpo derecho y columna lumbosacra. No tenía signos de artritis ni impotencia funcional. Presentaba un exantema formado por pápulas eritematosas, urticariformes, confluentes, que afectaba a la cara anterior del cuello y a la porción superior del tronco. El dermografismo era positivo y se apreciaban lesiones coincidiendo con las zonas de apoyo (figs. 1 y 2). Durante su estancia en el Servicio de Urgencias y posterior hospitalización se pudo objetivar cómo las lesiones cutáneas persistían en la misma lozalización. Por ello, la primera sospecha diagnóstica era la de un exantema viral.
Fig. 1.--Se aprecian lesiones en forma de maculopápulas eritematosas, confluentes, en región anterior del tronco.
Fig. 2.--Aspecto de las lesiones cutáneas en la espalda de la paciente.
En la analítica practicada la bioquímica era normal, salvo GPT de 61 (normal menor de 45). El hemograma mostraba leucocitosis de 15.300 leucocitos, con neutrofilia y linfopenia. La velocidad de sedimentación globular (VSG) era de 51 (normal menor de 10) y la proteína C reactiva (PCR) de 106 (normal inferior a 15). La radiografía de tórax no mostraba alteraciones significativas. En el estudio realizado con posterioridad presenta ferritina muy elevada y el factor reumatoide y los anticuerpos antinucleares (ANA) eran negativos. Se solicitaron hemocultivos con resultado negativo. La serología luética fue negativa. Las serologías a virus hepatotropos, citomegalovirus, virus Epstein-Baar y parvovirus fueron negativas. Las serologías a rubéola y sarampión fueron positivas para infección pasada, no reciente (IgG positiva).
La biopsia cutánea realizada mostraba un infiltrado inflamatorio de leve intensidad, de localización perivascular e intersticial, constituido predominantemente por neutrófilos, con algunos linfocitos y sin eosinófilos. Los vasos del plexo superficial se encontraban dilatados y en sus luces se observaban algunos neutrófilos. Existía edema en la dermis papilar. No se observaban fenómenos de vasculitis. La epidermis no mostrada alteraciones histológicas.
Se procedió a instaurar tratamiento con antiinflamatorios no esteroideos (indometacina a dosis de 150 mg/día), antitérmicos para la fiebre y antihistamínicos para controlar el prurito. Se apreció la desaparición gradual de las lesiones de la piel en una semana, junto a una mejoría del estado general de la paciente. La fiebre y las artralgias desaparecieron en tres semanas. Se mantuvo con tratamiento con indometacina durante 4 meses. No ha vuelto a tener nuevos brotes de su enfermedad ni de lesiones cutáneas similares a las descritas.
COMENTARIO
La ESA es una enfermedad inflamatoria sistémica de etiología desconocida. Afecta en su mayoría a adultos jóvenes. Nuestra paciente cumple los criterios diagnósticos de ESA: una historia de fiebre y artralgias de más de dos semanas de duración precedida de dolor faríngeo, disfunción hepática, leucocitosis con neutrofilia, aumento de marcadores de inflamación (VSG y PCR) y negatividad de los ANA y el factor reumatoide 3. El hallazgo de las cifras de ferritina elevadas es muy útil para diferenciarla de otras enfermedades reumatológicas 4.
El 89 % de los pacientes con ESA presenta manifestaciones cutáneas en su comienzo 5. La afectación típica es en forma de erupción macular, asalmonada, generalmente no pruriginosa, evanescente y que acompaña los picos febriles. Suele situarse en tronco, aunque puede afectar a extremidades, labios, palmas y plantas. Los lugares de presión favorecen su aparición y se puede observar fenómeno isomórfico de Koebner. Desaparece sin dejar rastro y constituye una importante pista diagnóstica 4,5.
La biopsia cutánea no está indicada para el diagnóstico. Si se practica se observa un infiltrado perivascular superficial polimorfo en la dermis, compuesto por linfocitos e histiocitos. Pueden aparecer microtrombos vasculares 6.
Se han publicado en la literatura anecdóticos casos de manifestaciones cutáneas atípicas de la ESA. Hay 4 casos publicados como el de nuestra paciente, con inicio en forma de pápulas y placas persistentes 7-10. Constituye así la manifestación cutánea atípica más frecuente de las publicadas. Otras manifestaciones descritas son 10: alopecia, dolor en la piel, lesiones acneiformes, toxicodermia, lesiones eczematosas, urticaria y angioedema, vesiculopústulas en las manos y pies, eritema crónico migrans, mucinosis difusa y eritema persistente. La aparición de exantema en la ESA se asocia a peor pronóstico y probablemente ocurra lo mismo con las manifestaciones cutáneas fijas y atípicas.
En cuanto al estudio histológico de nuestra paciente, los hallazgos son similares a los descritos en pacientes con ESA que presentaban lesiones cutáneas atípicas 10.
La causa de la aparición de lesiones fijas en la ESA no está aclarada. De forma hipotética, se las ha relacionado con el aumento de citoquinas proinflamatorias (IL1, IL 8, TNF alfa) 11, pero no hay nada demostrado al respecto.
El curso evolutivo de las lesiones cutáneas, simultáneo a las manifestaciones sistémicas y su respuesta al tratamiento, apoya la hipótesis de que las lesiones cutáneas descritas son específicas de la enfermedad. Por la escasez de pacientes publicados y la baja incidencia de esta enfermedad, es difícil conocer las características de las lesiones cutáneas atípicas que la acompañan. Consideramos de interés la comunicación de estos casos para un mejor conocimiento de las mismas.
Correspondencia:
Montserrat Fernández Guarino. Hospital Ramón y Cajal.
Crta. de Colmenar km 9.100. 28034 Madrid. España.
montsefdez@msn.com
Recibido el 9 de enero de 2006.
Aceptado el 28 de junio de 2006.