La enfermedad de Paget extramamaria (EPEM) es una neoplasia cutánea infrecuente. Se trata de un adenocarcinoma intraepitelial que se presenta en áreas ricas en glándulas apocrinas1. La mayoría de las veces la EPEM se localiza en la vulva, seguida en orden de frecuencia por el escroto, la región perianal y la axila2. Exige un estudio de extensión debido a su asociación con neoplasias malignas en otras localizaciones.
La EPEM afecta con más frecuencia a mujeres caucásicas de entre 50 y 80 años de edad, y debido a que presenta una clínica variada e inespecífica, a menudo se confunde con una dermatitis, retrasando el diagnóstico y por lo tanto el tratamiento1.
Clásicamente, el tratamiento de elección ha sido la extirpación quirúrgica con márgenes de seguridad amplios, pero aun así, se asocia a una tasa alta de recidiva que alcanza hasta un 43%1.
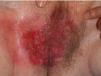
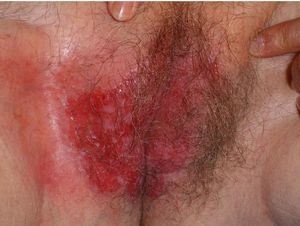
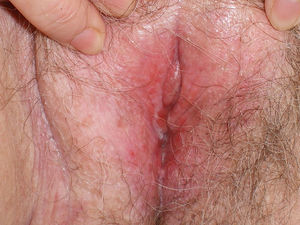
Presentamos el caso clínico de una paciente mujer de 72 años de edad, sin antecedentes de interés, que consultó por presentar, desde hacía más de un año, una lesión cutánea de aspecto eccematoso localizada en la vulva. A la exploración observamos en la región vulvar una placa eritematodescamativa de 8 x 5cm, con islotes blanquecinos en su interior junto a áreas erosionadas y exudativas (fig. 1). Refería que había sido tratada durante meses con corticoides, antibióticos y antifúngicos tópicos sin resultados.
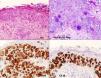
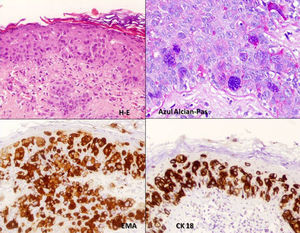
Tomamos una biopsia cutánea de la lesión vulvar para confirmar la sospecha diagnóstica. El estudio histológico mostraba hiperqueratosis, paraqueratosis, acantosis y la infiltración difusa de unas células de citoplasma amplio y claro con núcleos vacuolados —células de Paget— en todas las capas de la epidermis, respetando la capa dérmica. El estudio inmunohistoquímico fue positivo para CEA, EMA CK7, CK18 (fig. 2).
Con el diagnóstico de EPEM se le realizó un estudio de extensión para descartar una neoplasia subyacente, con resultado negativo.
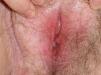
Debido a las importantes secuelas funcionales y estéticas que hubiera supuesto el tratamiento quirúrgico, y tras analizar las diferentes estrategias terapéuticas disponibles, optamos por tratar a la paciente con imiquimod 5% en crema. Tras informar de la existencia de casos similares al suyo tratados con esta terapéutica con buenos resultados, así como de los inconvenientes de la misma, se obtuvo el consentimiento informado. La crema se aplicaba por la noche tras la higiene de la zona, 6 días a la semana sobre la lesión incluyendo 1-2cm de piel sana. La paciente toleró bien el tratamiento, a pesar de la aparición de erosiones y pequeñas costras sobre la lesión tras las primeras aplicaciones de imiquimod, que no impidieron continuar con la terapia. Se le recomendó la aplicación de ácido fusídico en pomada para evitar sobreinfección y ayudar al desprendimiento de las pequeñas costras. Tras 6 semanas de tratamiento pudo evidenciarse la curación clínica de la lesión (fig. 3). Recomendamos a la paciente la aplicación del tratamiento hasta cumplir 16 semanas. Con posterioridad la pauta fue reducida a tres veces a la semana, con seguimiento en consulta externa de Dermatología cada mes hasta cumplir 24 semanas de tratamiento. Para confirmar la curación de la enfermedad, meses después se tomó una biopsia cutánea que demostró la ausencia de neoplasia. Finalmente se pautó imiquimod tópico una vez a la semana como mantenimiento3.
Tras 14 meses sigue revisiones periódicas en Dermatología, sin apreciarse hasta el momento signos de recidiva.
El tratamiento de elección para la EPEM es la extirpación quirúrgica con control de márgenes o la cirugía micrográfica de Mohs. Sin embargo, en los últimos años, han aparecido algunos artículos de pequeñas series de casos y casos clínicos aislados de EPEM tratados con otras modalidades terapéuticas alternativas, incluyendo la electrodesecación y curetaje, el láser, la terapia fotodinámica con ácido aminolevulínico, la quimioterapia tópica como bleomicina o 5-fluoracilo y el uso de imiquimod 5% tópico, que han demostrado la posibilidad de un enfoque no quirúrgico4–7. Sin embargo, debe tenerse en cuenta que la persistencia de la enfermedad no puede ser evaluada con estas terapias. En la actualidad no existe una pauta claramente establecida para el tratamiento del EPEM con imiquimod. Así, en los distintos casos publicados la pauta varía de aplicarlo una vez al día a tres veces en semana; tampoco se ha establecido la duración del tratamiento, variando de 6 semanas a 36 semanas. Las pautas de mantenimiento, aplicadas al presente caso, también han sido propuestas previamente, teniendo en cuenta el alto riesgo de recidiva de este tumor3.
Desde nuestro punto de vista el imiquimod tópico al 5% es un arma terapéutica a considerar en los pacientes que presentan una EPEM sin invasión dérmica y sin neoplasia subyacente asociada, especialmente en lesiones de gran tamaño y en los pacientes de alto riesgo quirúrgico4–8. Sus ventajas frente a la cirugía incluyen su carácter no invasivo, así como la capacidad para actuar frente a la lesión subclínica. Sin embargo, todavía son necesarios un mayor número de estudios controlados que confirmen su eficacia y seguridad, así como la duración del tratamiento y la pauta de dosificación más adecuada.