El día 25 de noviembre se celebra el Día Internacional para la Eliminación de la Violencia contra la Mujer. En su sentido más amplio, la violencia machista incluye no solo la violencia de género dentro de la pareja o expareja, sino cualquier forma de violencia física, psicológica, sexual, económica o institucional ejercida sobre mujeres o niñas sobre la base de su género1, constituyendo una violación de los derechos humanos1. Naciones Unidas se ha marcado como objetivo en 2030 poner fin a la violencia contra las mujeres y las niñas de todo el mundo (campaña ÚNETE)1.
La violencia machista supone en España un importante problema sociosanitario. De acuerdo con los datos del Instituto de la Mujer y para la Igualdad de Oportunidades de España (actualizados a fecha del 22 de octubre de 2019) se recogen un total de 49 casos de víctimas mortales por violencia de género en dicho año2, número que aumenta si tenemos en cuenta otras víctimas que no fueron asesinadas en el ámbito de la pareja o expareja. Más aún, una de cada 2 mujeres mayores de 16 años refieren haber sido víctimas de algún tipo de violencia a lo largo de su vida por ser mujer2 y el 14,2% ha sufrido violencia física y/o sexual de alguna pareja actual o pasada en algún momento de su vida2.
Por tanto, no es raro que dentro de nuestra práctica diaria nos podamos encontrar con pacientes que sufren o estén en riesgo de padecer este tipo de violencia. En particular, la especialidad de dermatología tiene unas características peculiares que nos sitúan en un lugar privilegiado para detectar estos casos3, al igual que sucede con otras formas de abusos como el maltrato infantil o del anciano4–7. Las lesiones cutáneas pueden ser el signo más visible de la violencia de género, y es el dermatólogo el especialista más cualificado para identificar los signos cutáneos del maltrato y diferenciarlos de otras patologías cutáneas que puedan simularlas. Los hematomas, quemaduras, laceraciones, alopecia traumática o lesiones en genitales externos pueden ser indicadores de abuso, y pueden ser fácilmente identificables mediante la exploración dermatológica de rutina6.
Las manifestaciones físicas de la violencia machista pueden ser superponibles a otros casos de violencia y hay que resaltar que no hay lesiones patognomónicas8. Las lesiones leves son más frecuentes que las lesiones graves8, por lo que es esencial un alto nivel de sospecha. Algunas de las lesiones que nos deben hacer sospechar violencia machista se recogen en la tabla 1. Como en otras formas de abuso, una de las principales dificultades es determinar si los hallazgos cutáneos han sido causados por violencia intencional o por traumatismos fortuitos4,7.
Algunas de las lesiones que nos deben hacer sospechar violencia machista, entre otras
| - Hematomas periorbitarios- Lesiones en diferentes estados evolutivos- Lesiones inexplicadas o con una historia clínica que no se corresponde con la lesión- Retraso en la búsqueda de atención médica- Parches de alopecia traumática- Quemaduras o contusiones en localizaciones infrecuentes u ocultas por la ropa- Quemaduras o contusiones con morfología que recuerda al objeto causante (p.ej., quemadura por cigarrillos)- Mordeduras humanas- Signos de estrangulamiento- Heridas por arma blanca o de fuego- Heridas defensivas (en manos o antebrazos)- Lesiones traumáticas en genitales- Infecciones de transmisión sexual en pacientes incapacitadas para dar su consentimiento |
La diferencia fundamental con otros tipos de violencia es el sujeto víctima del abuso. Son especialmente vulnerables frente a la violencia machista las niñas, mujeres embarazadas, ancianas, inmigrantes, con discapacidad física o psíquica o en otras situaciones de exclusión social (prisión, prostitución, pobreza)8,9.
Algunos de los datos de alarma para sospechar violencia de género se recogen en la tabla 28,9 e incluyen datos de la historia clínica, exploración física y de la actitud del paciente y del acompañante. Reconocer los factores de riesgo o los datos de alarma es esencial para poder realizar una exploración física y una anamnesis dirigida en busca de datos de violencia.
Algunos indicadores de sospecha de violencia de género
| - Antecedentes: tener antecedentes previos de haber sufrido o presenciado maltratos en la pareja o abusos en la infancia- Población vulnerable: migración, embarazo, infancia, situaciones de exclusión social (prisión, prostitución, pobreza), VIH, discapacidad, entre otras- Síntomas psicológicos: insomnio, depresión, ansiedad…- Uso del sistema sanitario: existencia de periodos de hiperfrecuentación de los servicios sanitarios y otros de abandono, así como incumplimientos de citas o tratamientos. Uso repetitivo de los servicios de urgencias- Actitud durante la entrevista: evasiva, incómoda, nerviosa…- Características de las lesiones traumáticas: retraso en la demanda asistencial, incongruencia entre tipo de lesión y explicación de la causa, lesiones en diferentes estados de curación, lesiones en genitales…- Clínica dermatológica: patología dermatológica que no responde a tratamiento adecuado, o retraso en la demanda asistencial (enfermedad evolucionada)- Actitud de la pareja: acudir siempre con la pareja. Solicita estar presente en toda la visita. Siempre contesta él. Despreocupado quita importancia a las lesiones o por el contrario excesivamente preocupado y solícito en la paciente. Hostil o colérico con la paciente o con el profesional |
En nuestra experiencia (y de forma similar a lo que ocurre con otras formas de abuso5–7) nos hemos encontrado con diferentes formas de violencia de género contra las mujeres con consecuencias dermatológicas, incluyendo: 1) secuelas dermatológicas de violencia física, 2) secuelas psicológicas que dificultan o condicionan el tratamiento de patología dermatológica no relacionada, 3) empeoramiento de patología dermatológica crónica (por ejemplo, psoriasis o dermatitis atópica) en el contexto del estrés vivido por las víctimas y 4) consecuencias de violencia sexual.
Presentamos 3 casos de nuestra práctica clínica habitual que ilustran este problema latente en la sociedad.
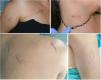
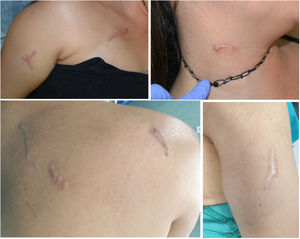
Paciente 1. Mujer de 31 años de edad. Consultaba por cicatrices queloideas de un año de evolución tras una agresión con arma blanca por parte de su expareja (fig. 1). Algunas de las cicatrices se encontraban en localizaciones claramente visibles, como el cuello, el escote y el brazo, lo que le condicionaba a la paciente su forma de vestir y sus relaciones personales. Se realizó un tratamiento con infiltraciones de corticoides y láser PDL, con buen resultado estético y satisfacción por parte de la paciente.
Caso 1. Cicatrices a consecuencia de una agresión por arma blanca. En las imágenes superiores se observan lesiones localizadas en pecho, brazo y cuello antes del tratamiento. En las imágenes inferiores se observan lesiones en espalda y brazo tras tratamiento con láser decolorante pulsado e infiltraciones de corticoides.
Paciente 2. Mujer de 39 años. Consultaba por un carcinoma basocelular en el canto interno del ojo de 1cm de diámetro. Había retrasado la consulta por hallarse inmersa en un proceso judicial por violencia de género por parte de su expareja. Como consecuencia de los malos tratos físicos y psicológicos, la paciente sufría claustrofobia, agorafobia y trastorno de estrés postraumático. Durante la planificación y realización de la cirugía nos encontramos con serias dificultades, ya que en varias ocasiones la paciente presentó crisis de ansiedad y tuvimos que suspender el procedimiento. Finalmente, la intervención se realizó bajo sedación sin otras complicaciones.
Paciente 3. Niña de 11 años que acudía con su madre consultando por lesiones perineales, clínicamente compatibles con condilomas acuminados. Se realizó una anamnesis dirigida donde la paciente negó relaciones sexuales ni situaciones de abuso. Se realizó un afeitado de una de las lesiones que confirmó el diagnóstico clínico y descartó HPV de alto riesgo. Ante la alta sospecha se puso en conocimiento de pediatría y servicios sociales, que tras una investigación concluyó que se trataba de un caso de abuso sexual por parte de un familiar y puso a la menor a salvo del agresor.
Aunque la patología por la que consultan estas pacientes sea relativamente banal y frecuente, el manejo clínico de las víctimas de violencia de género es complejo. En la mayoría de los casos vamos a poder disminuir el sufrimiento de nuestras pacientes o incluso vamos a ser nosotros los que demos el primer paso para detectar estas situaciones y evitar prolongar esta condición.
En la literatura revisada hemos encontrado numerosos artículos que recalcan el papel del dermatólogo a la hora de detectar cuidados negligentes o malos tratos en ancianos4–6 o abusos en la infancia7,10, pero hay escasas menciones a las víctimas de violencia de género en la literatura dermatológica3,8,11.
El manejo de las situaciones de violencia de género necesita un enfoque multidisciplinar. Como profesionales sanitarios es esencial saber sospechar y manejar situaciones de violencia de género en nuestra práctica clínica, ya que en muchas ocasiones seremos la puerta de entrada al sistema para estas pacientes.
Aunque la mayoría del screening sobre violencia de género se realiza en atención primaria, ginecología y urgencias11, llama la atención la escasa formación de los dermatólogos en este aspecto12. En un estudio realizado en una única institución de Estados Unidos concluían que la mayoría de los dermatólogos estaban interesados en recibir formación acerca de violencia doméstica, pero que aproximadamente la mitad de ellos no estaban familiarizados con las implicaciones legales12.
En la práctica, es recomendable preguntar de rutina dentro de la entrevista clínica a todas las mujeres que acudan a nuestra consulta por su situación familiar (por ejemplo, con una sencilla pregunta: ¿Cómo van las cosas en casa?9), sobre todo si encontramos alguno de los signos de alarma mencionados con anterioridad. Se debe preguntar en lenguaje sencillo, procurando no juzgar a las pacientes, y siempre que sea posible en ausencia de su pareja e hijos. Se debe recoger las palabras textuales de la paciente en la historia clínica8 y se debe realizar una exploración cutánea completa que incluya la zona genital, documentando todas las lesiones sospechosas de abuso mediante mapas corporales o fotografías8.
En caso de sospechar una situación de violencia de género, en primer lugar, es importante comprender la complejidad de la situación. Lo principal es asegurar la seguridad de nuestra paciente. Se debe evaluar utilizando preguntas como: ¿Tienes miedo de volver a casa? ¿Ha habido algún intento de homicidio o suicidio?8... Si la paciente está a salvo, nuestro papel debe ser el de apoyar y facilitar información y acceso a los recursos a la víctima de forma segura. Pero si por otra parte somos testigos de algún acto de violencia dentro del ámbito de la pareja o expareja, hoy en día es considerado un delito público y puede ser denunciado por cualquier persona o institución que tenga conocimiento de los hechos2.
Existe un teléfono gratuito a disposición pública (016) para información y asesoría jurídica gratuita en funcionamiento las 24 horas (Delegación del Gobierno contra la Violencia de Género) o 600000016 (WhatsApp) o 016-online@igualdad.gob.es. Además, en muchos de nuestros hospitales se ofertan cursos de formación-sensibilización sobre el tema, o existen comisiones de violencia donde podemos poner en conocimiento dichos casos.
Con este artículo pretendemos visibilizar este problema social tan reconocido en otros ámbitos de la sociedad, pero aparentemente descuidado en el ámbito de la dermatología. Como sociedad científica es nuestro deber visibilizar también este problema y trabajar a favor de la igualdad de género en nuestro medio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.