INTRODUCCION
La dermatitis o eczema de manos es una condición frecuente. La tasa de prevalencia anual se estima en aproximadamente un 10 % para la población general 1. Dentro de las enfermedades cutáneas ocupacionales, la prevalencia de la dermatitis de manos es de hasta 80-88 % 2,3. La alta incidencia de la dermatitis de manos puede explicarse parcialmente por el hecho de que las manos son las «herramientas» corporales más utilizadas, y como tales, están en contacto con mayor cantidad de químicos e irritantes que otras regiones del cuerpo. Las distintas etiologías a veces se sobreponen, lo que hace más complejo el diagnóstico de dermatitis de manos.
La dermatitis de manos puede ser aguda o crónica. Dentro de los signos y síntomas agudos se encuentran: eritema, edema, pápulas, vesículas, prurito, ardor y dolor. La dermatitis de mano crónica se manifiesta como placas eczematosas, con fisuras, liquenificación e hiperpigmentación. La severidad puede ir desde un compromiso leve de pocos dedos a una dermatitis severa y debilitante.
Para poder hacer un diagnóstico preciso es importante realizar una anamnesis y examen físico completos, una prueba de parches extensa y personalizada y, en ocasiones, puede ser necesaria una biopsia cutánea. En la tabla 1 se exponen aspectos importantes de la anamnesis en la dermatitis de manos.
Los diagnósticos diferenciales más importantes son psoriasis y tiña manum. Los pacientes psoriásicos tienden a tener alguna(s) de las siguientes características: historia familiar de psoriasis, compromiso plantar, del cuero cabelludo, codos, rodillas, 'pits' ungueales, manchas en aceite en las uñas y/o artritis. La biopsia puede mostrar signos patognomónicos de psoriasis como hipogranulosis, acumulación de neutrófilos en el estrato córneo y neutrófilos en pústulas espongióticas. La ausencia de estas características y la presencia de espongiosis e infiltrado inflamatorio linfo-histiocitario en dermis sugieren una dermatitis de contacto. Por su parte, la tiña manum es típicamente unilateral; los pacientes pueden tener onicomicosis o tiña pedis asociadas; y un examen micológico directo con hidróxido de potasio (KOH) y/o cultivo de hongos positivos confirman este diagnóstico.
CLASIFICACION
Según su etiología, las dermatitis de mano se pueden clasificar en: dermatitis de contacto irritativa (DCI), dermatitis de contacto alérgica (DCA), dermatitis atópica (DA), dermatitis hiperqueratósica, dermatitis numular, dermatitis dishidrótica o dishidrosis y dermatitis friccional. Las clasificaciones se crean para facilitar la comprensión de la enfermedad y su manejo, sin embargo es importante tener en cuenta que las presentaciones mixtas/sobrepuestas son frecuentes.
Dermatitis de contacto irritativa
La DCI es la causa más frecuente de dermatitis de manos, y representa el 35 % de todas las dermatitis de manos y casi el 60 % de las dermatitis de manos ocupacionales 4,5. La DCI es una reacción inespecífica que puede ocurrir en cualquier individuo, pero son más susceptibles las personas con función de barrera cutánea alterada, como aquellas que se lavan las manos frecuentemente y los atópicos 6,7. El daño ocurre por la exposición directa de una sustancia exógena que tiene un efecto citotóxico en la piel. Habitualmente, la CDI ocurre de semanas a meses después de la exposición al «trabajo húmedo», pero recurre rápidamente cuando se reexpone a los irritantes 8.
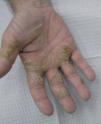
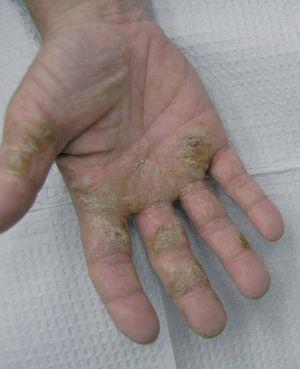
Clínicamente puede ser muy difícil diferenciar entre DCA y DCI. Existen algunas claves clínicas que sugieren una etiología irritativa, como ausencia de vesículas, compromiso localizado de los espacios interdigitales con extensión hacia los aspectos ventrales y dorsales (llamado patrón en «delantal»), compromiso palmar (fig. 1), especialmente en pacientes con DA 4. Se piensa que la alteración de la barrera cutánea en DCI puede predisponer a la sensibilización, y en ocasiones, la DCI puede preceder a la DCA. Cuando el patrón de la dermatitis de mano cambia, por ejemplo de espacios interdigitales a pulpejos, o de palmas a superficie dorsal, se sugiere realizar (o repetir) una prueba de parches 8.
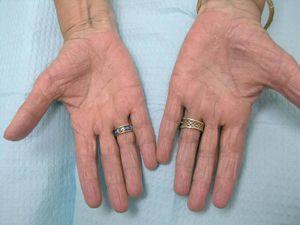
Fig. 2.--Placas palmares, queratósicas, mal definidas en paciente con dermatitis de manos hiperqueratósica.
Las ocupaciones que tienen mayor riesgo de desarrollar DCI son: a) las que se relacionan con lavado frecuente de manos: empleadas domésticas, trabajadores en el área médica y dental, manipuladores de alimentos, y b) aquellas con exposición a irritantes como peluqueras, trabajadores en el área de construcción, ingeniería y electrónica 4,9,10.
Dermatitis de contacto alérgica
La DCA representa el 19 % de las dermatitis de manos y el 40 % de las de manos ocupacionales 4,5. La DCA es una reacción de hipersensibilidad, retardada, tipo IV, mediada por células. Una vez que la sensibilización ocurre, la reexposición al antígeno usualmente conlleva un incremento de la reacción dentro de 48-96 horas. La DCA tiende a comprometer más frecuentemente los pulpejos, pliegues ungueales y dorso de las manos 4. Se cree que la menor reactividad de las palmas se debe a la menor densidad de las células de Langerhans en esta zona 11. Típicamente, la DCA se presenta con vesículas pruriginosas. De hecho, la Dra. Storrs sugiere que en un eczema de manos en que no hay vesículas ni prurito es muy poco probable que la etiología sea alérgica y, por ende, no se justificaría una prueba de parches (refiriéndose a la dermatitis friccional crónica) 12.
La prueba de parches es el estándar para identificar los alérgenos causantes de la DCA. Un estudio evaluó la prevalencia de dermatitis de manos en una muestra de la población general; los alérgenos más observados fueron níquel (20 %), cromo (6 %) y cobalto (4 %) 13. En otro estudio en que fueron evaluados pacientes con dermatitis de manos derivados a un centro terciario, los alérgenos más frecuentes fueron quaternio-15, formaldehído, mezcla de thiuram y mezcla de carba 14. Esta diferencia puede deberse al tipo de muestra analizada, al nivel de experiencia del realizador de la prueba de parches y a la posibilidad de lecturas falsas negativas. Por ejemplo, en un estudio que comparó la prueba de parches TRUE® y las series estándares del grupo norteamericano de dermatitis de contacto (GNADC), el 22 % de los pacientes tuvo reacciones falsamente negativas (no se detectó alérgeno) y 52 % tuvo una evaluación de prueba de parches incompleta con la prueba T.R.U.E.®*15. En la tabla 2 se exponen algunos ejemplos de dermatitis de manos relacionadas con exposición ocupacional.
En casos de dermatitis de manos persistente y que no responde al tratamiento local, debe sospecharse alergia a algún componente del tratamiento. Por ejemplo, los corticosteroides, bases de lanolina y preservantes (por ejemplo, parabenos) son componentes habituales en las cremas medicadas, que pueden causar alergias 16. En pacientes con DCA sin respuesta a corticosteroides tópicos, 22 % tuvieron reacciones positivas a éstos 17. Además, la DCA de manos «iatrogénicas» puede deberse a compuestos diversos como químicos en los guantes de goma y antibióticos tópicos, siendo neomicina y bacitracina los alérgenos principales 18.
Al igual que la DCI, la DCA puede ser agravada por agua, detergentes, jabones y agentes domésticos. Las ocupaciones con mayor riesgo de desarrollar DCA de las manos son: trabajadores de la salud, operadores de máquinas, conserjes y trabajadores en el área de limpieza 4,14 (tabla 2).
Dermatitis atópica
Se estima que el porcentaje de dermatitis atópica de manos en pacientes con eczema de manos es de un 22 % 5. El hecho de tener DA en la infancia representa un factor de riesgo para desarrollar eczema de manos posteriormente 19,20. Se han descrito diferentes patrones clínicos; el eczema atópico de manos compromete habitualmente el aspecto ventral de las muñecas, pulpejos y dorso de manos. Las palmas también pueden verse afectadas. La piel se ve seca, liquenificada y escoriada 21. Las uñas pueden presentar hoyuelos y líneas longitudinales. Además, la movilidad de las manos puede estar disminuida y puede haber fisuras dolorosas. Es común observar infección secundaria por Staphylococcus aureus, que puede además empeorar la dermatitis.
Dermatitis hiperqueratósica
La dermatitis hiperquerasótica de las palmas (DHP), que fue descrita por primera vez en 1953, representa el 22 % de las dermatitis de manos 22. En 1982, la DHP fue establecida como una identidad específica, independiente de la psoriasis 23,24. Clásicamente es más frecuente en hombres de entre 40 a 60 años, y un tercio de los pacientes con DHP refieren exposición a trabajo manual pesado 24. La presentación clínica de la DHP muestra placas hiperqueratósicas simétricas en palmas (porciones proximal y media) y es frecuente la presencia de fisuras dolorosas. Los bordes son típicamente mal definidos, a diferencia de la psoriasis (fig. 2). La DHP no se asocia con cambios ungueales, artritis, compromiso de los pulpejos o lesiones diseminadas 25. No se han encontrado otros factores patogénicos y la prueba de parches es habitualmente negativa 26. La mayoría de los pacientes tiene un curso crónico y estable.
Fig. 1.--Eritema y descamación en las palmas de una paciente con dermatitis de contacto irritativa de las manos.
Ocupaciones con mayor riesgo de desarrollar DHP son trabajadores forestales y en el área de la construcción, maquinistas, mecánicos y manipuladores de papel 23.
Dermatitis numular
La dermatitis numular (forma de moneda) se caracteriza por presentar placas eczematosas redondas u ovales distribuidas de manera asimétrica que habitualmente comprometen la porción distal de los dedos y dorso de las manos, y que tienden a recurrir. No es infrecuente que la dermatitis numular se asocie a una prueba de parches positiva (por ejemplo, níquel, cromo, bálsamo del Perú y fragancias) 27.
Dermatitis dishidrótica y ponfolix
Varios autores coinciden en que dishidrosis y ponfolix son parte del espectro de una misma enfermedad, mientras que otros creen que son entidades distintas 8. El eczema dishidrótico habitualmente presenta un curso crónico recidivante, caracterizado por episodios de pápulo-vesículas pequeñas, eritema discreto o ausente, localizado en las caras laterales de los dedos en una distribución simétrica. Yokozeki demostró que los pacientes con dishidrosis sudan más, tienen mayor sensibilidad a metales como níquel, cobalto y cromo que los pacientes controles, y tienen mayor riesgo de tener episodios de eczema cuando se les somete a una dieta rica en estos metales 28. El ponfolix por su parte, se presenta típicamente con bulas grandes en las palmas, eritema, de forma aguda. Ambas condiciones curan después de la descamación y tienden a recurrir a diferentes intervalos de tiempo. La tiña podría contribuir indirectamente; los pacientes con tiña pedis tienen 3 veces mayor riesgo de tener dishidrosis que los pacientes controles 29. Se piensa que la atopia y el estrés también podrían desempeñar un papel en esta condición 29-31. Las numerosas asociaciones de la dishidrosis y ponfolix sugieren que estás condiciones representan espectros clínicos de una enfermedad multifactorial.
Dermatitis friccional
La dermatitis de manos friccional es la consecuencia de un traumatismo y/o roce repetido en las áreas afectadas. Clínicamente se presenta con engrosamiento, descamación, eritema y fisuras. No se observan vesículas ni prurito, síntomas que la diferencian de otros tipos de dermatitis de manos. Las áreas protegidas como muñecas y uñas habitualmente no están comprometidas. La dermatitis friccional ha sido asociada a contacto repetido con dinero, billetes de autobús, papel de copiar, piel sintética y alfombras 32,33.
PRUEBAS DIAGNOSTICAS
Prueba de parches
La prueba de parches es el «estándar de oro» para diagnosticar DCA e identificar los alérgenos responsables. Es importante considerar que la disrupción de la piel aumenta las posibilidades de sensibilización 34. Cuando el eczema de mano es persistente o la etiología es poco clara, se debe realizar una prueba de parches, ya que alrededor de un 20 % de los pacientes generales y 40 % de los pacientes con dermatitis de manos tendrán una prueba positiva 4,5.
Es muy importante que la prueba de parches sea interpretada por un especialista entrenado, ya que se le debe asignar relevancia clínica para precisar el diagnóstico 35. La mencionada prueba debe ser específica para el paciente, pero a la vez, extensa. Mientras más alérgenos se prueben, mayor es la posibilidad de detectar una reacción positiva relevante. Sin embargo, se debe ser prudente y no probar alérgenos irrelevantes o insospechados con el consiguiente riesgo de la exposición innecesaria del paciente a químicos 36. La prueba debe incluir antígenos específicos relacionados con la exposición en el trabajo, hogar y aficiones.
Existen numerosas causas de reacciones falsamente negativas entre las que se incluyen: no incluir en la prueba el alérgeno responsable, parches sueltos o mojados, concentración insuficiente de la sustancia, vehículo inapropiado, no realizar foto-prueba de parches, e influencia de corticosteroides 37. Las reacciones falsamente positivas pueden deberse al «síndrome de espalda enojada» (varias reacciones positivas en un paciente con episodio activo comprometiendo más del 25 % de la superficie corporal), reacciones de quelación (púrpura punteada inducida por metales) y reacciones irritativas. Los pacientes con dermatitis activa tienden a reaccionar más a los irritantes puestos en sus espaldas que los controles 38,39.
El lauril sulfato de sodio 0,5 % es un surfactante que puede utilizarse para determinar reacciones cutáneas irritativas. Debe aplicarse en el dorso junto a los otros alérgenos (durante 48 horas) y se recomienda su lectura a las 72 horas (24 horas después de removerlo) 40.
Biopsia cutánea
La biopsia cutánea no se emplea de rutina en el eczema de manos, ya que la etiología es habitualmente determinada por la historia y la presentación clínica. Cuando la dermatitis se hace persistente o la etiología no es clara, la biopsia puede ayudar a descartar otras condiciones como psoriasis, queratoderma e infección nicótica (aunque un examen directo con KOH o un cultivo de hongos son procedimientos menos invasivos para descartar micosis). En los estados agudos del eczema de manos la biopsia cutánea también puede ayudar a diferenciar el subtipo de dermatitis de mano, mientras que en los estados subagudos y crónicos, la biopsia cutánea no es tan útil para diferenciar entre las formas eczematosas de la dermatitis de manos, ya que la mayoría mostrará hiperplasia epidérmica psoriasiforme.
En los estadios agudos, todas las dermatosis de manos tienen cantidades variables de espongiosis e infiltrado inflamatorio dermítico. En DCA y DA la espongiosis puede llevar a la formación de vesículas intraepidérmicas 41. El infiltrado es predominantemente linfo-histiocítico con cantidades variables de eosinófilos en DCA. En DA se ven predominantemente linfocitos. Tanto la DCA como la DA presentan exocitosis de células inflamatorias 41. La DCI tiene espongiosis leve con necrosis de queratinocitos y un infiltrado inflamatorio compuesto por linfocitos y neutrófilos.
Microscopia confocal
La microscopia confocal en vivo (MC) permite visualizar la piel en vivo de forma no invasiva. En la última década se ha usado para visualizar tanto la piel normal como enfermedades cutáneas, incluyendo lesiones pigmentarias, melanoma y cáncer de piel no melanoma. En 1999 González informó por primera vez de la utilidad de la MC en DCA 42. Desde entonces se han sugeridos criterios diagnósticos para DCA y DCI 43. Estos criterios incluyen disrupción del estrato córneo, paraqueratosis, espongiosis y exocitosis. Estos estudios se han realizado con muestras pequeñas de pacientes, por lo que se necesitan estudios más grandes para establecer la utilidad de esta técnica.
Otras pruebas de laboratorio
En pacientes con DA, la inmunoglobulina E (IgE) total se encuentra habitualmente elevada y puede ser usada como un criterio diagnostico menor 41. Los niveles de IgE específicos detectados por pruebas de radioalergoabsorbencia (RAST) y pruebas de alergia intradérmica pueden ser útiles también en el diagnóstico de urticaria de contacto, una reacción de hipersensibilidad tipo I, que puede tener una presentación eczematosa cuando se hace crónica.
TRATAMIENTO
Cambios en el estilo de vida
Independientemente del tipo de dermatitis de mano, para que un tratamiento tenga éxito es esencial incorporar/modificar prácticas en el estilo de vida. Dentro de estas prácticas están: minimizar el lavado de manos, maximizar la humectación de las manos, y evitar irritantes y alérgenos 8,12.
Lavado de manos
Los pacientes deben disminuir la frecuencia con que se lavan las manos. Han de usar agua tibia y jabones suaves con la mínima cantidad de conservantes, fragancias y colorantes. En general, los jabones en pastilla tienen menos conservantes que los líquidos. Es preferible el uso de limpiadores a base de alcohol que contienen humectantes, que agua y jabón 44.
Humectación de las manos
Se debe instruir a los pacientes para que se apliquen una cantidad generosa de ungüento o crema inmediatamente después de secarse las manos (preferentemente mientras las manos están todavía húmedas para sellar la lubricación) 45,46. Aunque no siempre es bien aceptado por los pacientes, son preferibles los ungüentos a base de vaselina sobre las cremas, que tienen cantidades variable de agua. Los pacientes deberían humectar sus manos lo más seguido posible, al menos después de cada lavado de manos y antes de acostarse. Ya que la grasitud de los ungüentos se asocia con poca adherencia al tratamiento, puede usarse un lubricante en crema durante el día y el ungüento dejarlo para la noche. Para un tratamiento intensivo, se recomienda oclusión (con guantes de algodón o plástico para sellar la comida) después de aplicar el emoliente en la noche 8.
Evitar irritantes y alérgenos
En dermatitis de manos, el agua debería considerarse un irritante. Por esto, deben usarse guantes de vinilo u otro material que no sea látex, con cubierta interior de algodón, cuando se realicen «trabajos húmedos». Lo mismo debe usarse cuando se lleve a cabo limpieza con exposición a otros irritantes. Los guantes de vinilo para trabajo pesado son mejores que los guantes de goma o nitrilo porque el primero es menos alergénico 8. Los pacientes con dermatitis de manos friccional deberían utilizar guantes ajustados (por ejemplo, cuero, preferentemente con interior de algodón), para así disminuir la fricción. Los pacientes tendrían que evitar el contacto prolongado con champú, fragancias, lociones para el cabello, cremas, colorantes, solventes, detergentes, preparados de limpieza fuertes y pulidores. Aquellos pacientes a los que se les diagnostica DCA deben ser educados en evitar los químicos a los que son alérgicos y darles alternativas seguras. Se ha visto mejoría en la adhesividad del paciente al tratamiento y de los resultados cuando se le entregan alternativas especificas de reemplazo 47.
Tratamientos tópicos
Corticosteroides tópicos
Los corticosteroides tópicos son agentes de primera línea para todos los tipos de dermatitis de manos. Una excepción a esto es la dermatitis de manos hiperqueratósicas, la que en general no se asocia a inflamación. Deben preferirse los medicamentos cuyas bases sean ungüentos sobre las cremas o lociones. Remojar las manos en agua durante 20 minutos e inmediatamente untar el corticosteroide en ungüento ayuda en los estados agudos de las dermatitis de manos 48. Aquellos pacientes con compromiso palmar pueden usar preparaciones de mayor potencia, debido al grosor del estrato corneo. Sin embargo, el exceso de corticoide no debe restregarse en el dorso de las manos, ya que puede atrofiar las áreas más delgadas. Un corticosteroide potente puede ser usado dos veces al día durante dos semanas, una vez al día durante un mes y luego ir disminuyendo su uso progresivamente 49.
Es importante reiterar que los corticoides por sí mismos pueden causar una DCA. La prevalencia de hipersensibilidad a corticosteroides en pacientes con DCA se estima en un 2-3 % 50,51. Sin embargo, esta prevalencia puede estar subestimada, ya que la prueba de parches que está disponible en el comercio norteamericano TRUE® no contiene este tipo de compuestos rutinariamente. Se anticipa que para el 2007 habrá un tercer panel que incluya estos alérgenos 52.
El uso prolongado de corticosteroides tópicos esta limitado por sus efectos adversos locales y sistémicos. Los efectos adversos locales más frecuentes son atrofia, estrías, rosácea, dermatitis perioral y acné. También puede haber hipertricosis, alteraciones de la pigmentación, retraso en la cicatrización y exacerbaciones de infecciones cutáneas 53. La taquifilaxis se caracteriza por disminución en la eficacia del corticosteroide después de su uso continuo, requiriendo corticosteroides más potentes para obtener el mismo efecto (potencialmente, con más efectos adversos). Se han recogido los siguientes efectos adversos sistémicos después de su aplicación tópica: hiperglucemia, glaucoma e insuficiencia suprarrenal.
Inhibidores tópicos de la calcineurina
Tanto el tacrolimus como el pimecrolimus son inhibidores no esteroidales de citoquinas que se han usado durante la última década principalmente en la DA. Ofrecen la ventaja de no tener los efectos sistémicos y locales observados con el uso prolongado de los esteroides tópicos (por ejemplo, atrofia cutánea, discromía y supresión del eje hipotálamo-hipófisis-suprarrenales). Especialmente con el tacrolimus, puede haber ardor y prurito local transitorios 54. Existen pocos estudios que evalúen la eficacia de los inhibidores tópicos de la calcineurina en el eczema de manos. En un estudio abierto, se trataron 25 pacientes con eczema de manos y/o pies con tacrolimus 0,1 % ungüento 3 veces al día durante 8 semanas. Se observó mejoría significativa en la mayoría de los parámetros evaluados (eritema, descamación, induración, fisuras y prurito) 55. En otro estudio se comparó la eficacia de tacrolimus 0,1 % ungüento y furoato de mometasona 0,1 % ungüento (esteroide de mediana potencia) durante 4 semanas en 16 pacientes con eczema dishidrótico palmoplantar 56. Se observó una mejoría significativa con ambos tratamientos (reducción superior a 50 % de los valores iniciales), sin diferencias significativas entre mometasona y tacrolimus. En ambos estudios, los pacientes cuyas dermatitis mejoraron tuvieron recurrencia de los síntomas tras 2-3 semanas de haber suspendido el tacrolimus.
Se han reportado 2 estudios que usaron pimecrolimus crema 1 % bajo oclusión nocturna para dermatitis de manos 57,58. Uno de ellos es un estudio abierto para evaluar la seguridad del pimecrolimus 2 veces al día en 12 sujetos (con oclusión después de la aplicación de la noche). Se observo mejoría en 11 pacientes desde el día 3, seguido por mejoría continua en las 3 semanas que duraba el tratamiento 57. Otro estudio, multicéntrico, randomizado y controlado con vehículo, en 294 pacientes con dermatitis crónica de manos evaluó el uso de pimecrolimus 1 % durante 3 semanas 58. En el día 22 hubo una tendencia hacia la mejoría en el grupo tratado con pimecrolimus (p = 0,068).
Hay un informe de DCA a tacrolimus en un niño de 9 años. La concentración de tacrolimus requerida para inducir una reacción positiva en la prueba de parches fue de 2,5 % en etanol 59. Los autores postulan que la alta concentración requerida se debe a la baja absorción percutánea del tacrolimus en piel normal intacta, el cual tiene un alto peso molecular. Hasta ahora no ha habido informes de DCA a pimecrolimus. El pimecrolimus tiene menor absorción percutánea in vitro que el tacrolimus y los corticoides, razón por la cual podría producir menos sensibilización 60.
Otros agentes tópicos/intralesionales
Hanifin y sus colaboradores evaluaron la eficacia de bexaroteno gel en pacientes con dermatitis severa de manos y encontraron que el 79 % de los pacientes tuvieron más del 50 % de mejoría 61. El 29 % presentó irritación. Dos estudios informaron que la toxina botulínica A es efectiva en el tratamiento de dermatitis de manos dishidrótica, sola 62 y como terapia coadyuvante 63. Aunque no está publicado en la literatura Inglesa, tazaroteno y calcipotriol han sido usados en dermatitis de manos hiperqueratósica 8.
Radiación
UVA-UVB (radiación no ionizante)
Los psoralenos junto a la luz ultravioleta A (PUVA), tanto por vía tópica como oral, han sido efectivos en el manejo de distintos tipos de dermatitis crónica de manos 64,65. Se prefiere la PUVA por vía tópica por la menor incidencia de efectos colaterales relacionados con la PUVA por vía oral (por ejemplo, síntomas gastrointestinales, fotosensibilidad cutánea y ocular). En varios estudios se ha comparado la eficacia de PUVA en baños y PUVA en crema o gel usando 8-metoxipsoraleno (8-MOP) 66,67. Tanto PUVA en gel como en crema tendrían una eficacia similar en comparación con el baño de PUVA, el cual tiene la desventaja de ser de más difícil manejo. La dosis recomendada de UVA para comenzar es 0,25-0,5 J/cm 2 aumentando 0,25 J/ cm 2 por tratamiento, 3 veces por semana 68.
Dos estudios han evaluado la eficacia de UVA-1 en eczema de manos dishidrótico. En uno de ellos se observo que UVA-1 (40 J/cm 2) 5 veces a la semana, durante 3 semanas mejoraba significativamente los resultados en comparación con placebo 69. El otro estudio comparó UVA-1 y PUVA en crema, en 27 pacientes 70. Ambos tratamientos dieron como resultado una mejoría igualmente significativa del eczema de manos, mayor del 50 %. Las tasas similares de eficacia y el perfil de mayor seguridad que tiene la UVA-1 sobre la PUVA tópica, sugieren la necesidad de estudios que evalúen esta modalidad de tratamiento. También existen estudios que han comparado radiación UVB y PUVA 65,71. En un estudio randomizado y controlado, Rosen y sus colaboradores publicaron mejoría completa de la dermatitis de manos en el grupo PUVA, mientras que en el grupo que recibió UVB, la mejoría fue parcial 65. Por su parte, Simon y sus colaboradores demostraron una mejoría igualmente significativa en 13 pacientes tratados con UVB o con PUVA tópica (baño) 71.
Radiación ionizante
La mayoría de los estudios para evaluar la eficacia de los rayos X convencionales y los rayos grenz para dermatitis de manos fueron realizados en los años ochenta 72,73. Los primeros parecen ser más efectivos para el tratamiento de eczema de manos que los grenz 74. Los efectos adversos locales a largo plazo asociados a la radioterapia son: distrofia cutánea (por ejemplo, telangectasias, hipopigmentación, atrofia superficial y subcutánea) y cáncer de piel no melanoma 75.
Agentes orales
Prednisona
La prednisona es un inmunosupresor que a veces es utilizado para tratar eczemas severos y generalizados, incluyendo DA y DCA. La respuesta clínica es habitualmente rápida y dramática. Sin embargo, su uso prolongado esta limitado por sus efectos adversos como osteoporosis, glaucoma, supresión del eje hipotálamo-hipófisis-suprarrenal, necrosis avascular articular, diabetes, hipertensión e inmunosupresión 76.
Ciclosporina A
La ciclosporina (sistémicamente) y tacrolimus/pimecrolimus (tópicamente) son agentes inmunosupresores potentes que inhiben selectivamente la trascripción de interleucina-2 y otras citocinas, sobre todo de linfocitos T helper, inhibiendo la calcineurina 77. Se han usado para el tratamiento de diferentes enfermedades cutáneas inflamatorias, incluyendo DA severa y/o recalcitrante.
En un estudio abierto de 7 pacientes con dermatitis de mano crónica, se evaluó la eficacia de la ciclosporina, con una dosis inicial de 2,5 mg/kg/día 78. Seis pacientes respondieron a las 3-20 semanas, sin embargo, 3 pacientes recurrieron después de suspender la administración del fármaco y 1 paciente se perdió del seguimiento. Granlund et al siguieron a 27 pacientes con dermatitis de manos crónica que fueron tratados con ciclosporina 3 mg/kg/día durante 6 semanas y encontraron que al año después del tratamiento la severidad de la enfermedad era significativamente más baja que al inicio, con 21 pacientes (77,7 %) en remisión 79. Aunque la ciclosporina es eficaz en el manejo de dermatitis crónica de manos, su uso esta limitado por los efectos adversos asociados como hipertensión, fallo renal y cáncer asociado a la inmunosupresión que se observan en varios de los pacientes con psoriasis de manos tratados con ciclosporina 80.
Metotreaxato
El metotrexato es un antimetabolito que actúa inhibiendo la dehidrofolato reductasa. Es frecuentemente utilizado en enfermedades cutáneas inflamatorias como psoriasis y linfoma cutáneo de células T. Egan et al reportaron una serie de 5 pacientes con ponfolix palmo-plantar recalcitrante tratados con metotrexato (15-22,5 mg/semana) 81. En todos los pacientes, el metotrexato permitió reducir sustancialmente o eliminar el uso concomitante de corticosteroides.
Retinoides
Los retinoides se unen y activan los receptores nucleares de retinoides, los que modulan la proliferación y diferenciación celular. En un estudio abierto fueron tratados 38 pacientes con eczema de manos crónico refractario con alitretinoina (9-cis-acido retinoico) en dosis de 20-40 mg/día 82. El 89 % de los pacientes tuvieron una respuesta buena o muy buena, con efectos adversos leves (por ejemplo, queilitis, cefalea, enrojecimiento y conjuntivitis). Ruzicka y sus colaboradores realizaron un estudio doble ciego, randomizado, multicéntrico comparando 3 dosis de alitretinoína (10, 20 o 40 mg) frente a placebo, en 319 pacientes con dermatitis de manos crónica refractaria moderada a severa 83. Después de 12 semanas, la alitretinoína mejoró significativamente los síntomas de forma dependiente de dosis. Otro estudio controlado con placebo usando acitretín (30 mg/día) en 29 pacientes con dermatitis hiperqueratósicas de las palmas, demostró mejoría significativa de los síntomas después de 4 semanas 84.
PRONOSTICO
Las dermatitis de manos presentan habitualmente un curso crónico y recidivante, con una duración estimada de 11,6 años 22. Los pocos estudios que han evaluado el pronóstico de esta condición, lo han determinado principalmente en dermatitis de manos ocupacional. En un estudio recientemente publicado basado en cuestionarios, se evaluó el curso a largo plazo, relevancia ocupacional e implicaciones médico-sociales en pacientes con dermatitis de manos diagnosticada en un estudio poblacional previo 85. Se enviaron dos cuestionarios, uno preliminar y otro de seguimiento (15 años después del primero). De los 868 pacientes que respondieron ambos, el 66 % mostró exacerbaciones periódicas de su eczema de manos (44 % de los cuales tuvo síntomas durante el año previo). El otro 12 % mostró síntomas continuos. Este estudio destaca la cronicidad de la mayoría de los casos de dermatitis de manos. Sólo un 3 % de estos pacientes refirió necesitar un cambio laboral debido a su eczema de manos, sin embargo, este cambio se correlacionó con mejoría clínica del eczema. De una forma importante la dermatitis de mano se asoció a alteraciones considerables de las funciones psicosociales; por ejemplo alteraciones del sueño (36 %) y de las actividades recreacionales (72 %).
Los mismos autores evaluaron los factores predictivos para la severidad de la dermatitis de mano, usando la misma base de datos 20. Empleando un modelo de regresión logística, los factores predictivos más importantes para un pronóstico negativo fueron: mayor extensión del eczema en la evaluación inicial, una historia de dermatitis en la infancia y la aparición del eczema antes de los 20 años de edad. En un estudio que evaluó la severidad de la dermatitis de manos ocupacional (DMO), se encontró que los pacientes con dermatitis de manos por DCI y DA tuvieron mayor riesgo de DMO severa. Los pacientes con ocupaciones relacionadas con la comida tenían mayor riesgo de bajas médicas prolongadas y de pérdida de trabajo por su DMO 86.
CONCLUSIONES
La dermatitis de manos es una enfermedad debilitante, relativamente frecuente, con varios subtipos interrelacionados, que complican tanto el diagnóstico como el tratamiento. Una anamnesis cuidadosa, examen físico y prueba de parches son herramientas importantes para diagnosticar la causa del eczema de manos. Los cambios en el estilo de vida son especialmente importantes en el manejo de esta condición. Dentro de los tratamientos de primera línea están los corticosteroides tópicos y en menor grado, los inhibidores tópicos de la calcineurina. En dermatitis de manos más severas o recalcitrantes, agentes como PUVA, retinoides e inmunosupresores han demostrado ser efectivos.
AGRADECIMIENTOS
Agradecimientos a la Sociedad Americana de Dermatitis de Contacto, que otorgó a la Dra. Ramírez la beca de tutoría 2006.
Declaración de conflicto de intereses
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
C.C. Ramírez. Callao 3366, dpto 138. Las Condes. Santiago. Chile.
Correo electrónico: claurb78@hotmail.com
Recibido el 13 de abril de 2006.
Aceptado el 17 de mayo de 2006.