Sr. Director:
El carcinoma verrugoso (CV) es una variante poco frecuente y bien diferenciada de carcinoma epidermoide de piel y mucosas. El concepto clinicopatológico fue acuñado por L.V. Ackerman en 19481.
El CV ha recibido clásicamente varias denominaciones dependiendo de su localización anatómica2. Cuando se encuentra en la mucosa oral se habla de papilomatosis oral florida, mientras que en la región anogenital recibe el nombre de condiloma gigante de Buschke-Lowenstein. El CV de la planta del pie, la localización más frecuente, se conoce como epitelioma cuniculado. Clínicamente se asemeja a una verruga plantar, de aspecto endofítico, con múltiples orificios en su superficie que histológicamente corresponden con criptas rellenas de queratina y túneles interconectados. Esto le confiere cierto parecido a una madriguera de conejo, lo que justifica su denominación«cuniculado»(en latín cuniculus significa conejo o túnel). Con menor frecuencia, el CV puede localizarse en otras zonas del tegumento y se conoce entonces, simplemente, como CV cutáneo.
Aunque la etiopatogenia del CV no ha sido aclarada por completo, se han implicado varios factores en su desarrollo, entre ellos la infección por el virus del papiloma humano (VPH)3,4.
Un varón de 61 años, de raza caucásica, sin antecedentes médicos de interés consultó por una lesión de crecimiento progresivo en la planta del pie izquierdo de aproximadamente un año de evolución. Previamente la lesión había sido diagnosticada de verruga plantar, siendo tratada con varios ciclos de crioterapia, sin mejoría.
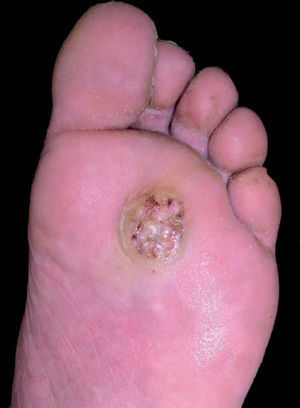
En la exploración física se observó una placa hiperqueratósica, de 2 × 2cm de diámetro, de aspecto verrugoso, borde bien definido y tejido central macerado con orificios rellenos de material purulento (fig. 1).
Se planteaba como diagnóstico diferencial varias posibilidades que incluían carcinoma epidermoide, verruga plantar sobreinfectada y melanoma amelanótico.
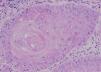
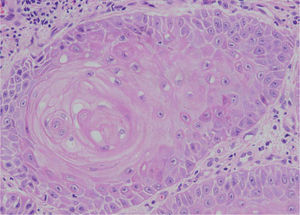
Se realizó una biopsia de la lesión y se observó, en toda la mitad superior de la dermis, una proliferación bulbosa de queratinocitos formando nidos de diferente forma y tamaño. Algunos presentaban perlas córneas centrales (fig. 2).
Dado el aspecto verrugoso de la lesión y la histopatología de carcinoma escamoso bien diferenciado, se emitió el diagnóstico de CV, procediéndose a su extirpación quirúrgica.
En una fase posterior se estudió, mediante la técnica de la reacción en cadena de la polimerasa (PCR), la presencia de algún tipo de VPH. Tras la amplificación del ADN y la digestión con la enzima de restricción RsaI, se procedió a la tipificación, identificándose un VPH tipo 18.
Presentamos el caso de un paciente inmunocompetente con un CV de localización plantar en el que se identificó del ADN del VPH 18.
La etiopatogenia del CV no está clara. Se han implicado varios factores en su desarrollo, incluyendo carcinógenos químicos, traumatismos, inflamación crónica, inmunodepresión y la infección por el VPH.
El virus del papiloma es muy específico. Su ciclo vital se completa sólo en epitelios escamosos muy diferenciados. Los VPH se clasifican en distintos tipos según infecten la piel o las mucosas (VPH-muc)3,5, y estos últimos se subclasifican atendiendo a su potencial oncogénico en VPH de alto riesgo (subtipos 16 y 18), riesgo intermedio (subtipos 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, 82 y 83) y bajo riesgo de malignidad (subtipos 6, 11, 26, 30, 32, 40, 42 a 44, 53 a 55, 62, 66, 70, 72 y 81). Existen numerosas evidencias clínicas y experimentales que apoyan la asociación del VPH con el desarrollo de neoplasias, tanto benignas como malignas. Los mecanismos oncogénicos de los VPH-muc se han descrito en cánceres de la región anogenital6. El ADN del VPH se integra al azar en el genoma de los queratinocitos. Las proteínas del VPH E6 y E7 desempeñan un papel fundamental, ya que al ocasionar alteraciones en los genes p53 y Rb, respectivamente, provocan la inmortalidad celular y la progresión tumoral7.
El VPH tipo 18 en un tipo mucoso (VPH-muc), subtipo de alto riesgo. En la literatura está bien documentada la relación del VPH 18 con neoplasias genitales malignas como el carcinoma de cérvix, la papulosis bowenoide, el carcinoma escamoso genital y el CV genital (Buschke Lowenstein).
Por el contrario, el aislamiento de VPH-muc en lesiones tumorales extramucosas es excepcional. Se pueden contar los casos de aislamiento de VPH-muc de riesgo intermedio-alto en CV de localización extramucosa: un caso de VPH 33 en el cuero cabelludo8, dos casos de VPH 16 9 en la planta del pie y únicamente un caso en la pierna con aislamiento de VPH 11 en combinación con VPH 1810. Presentamos el primer caso de CV del pie en el que se ha identificado el ADN del VPH tipo 18.
La implicación del VPH en la oncogénesis del CV, una variante de carcinoma epidermoide, podría repercutir de forma importante en la práctica dermatológica3, tanto en aspectos de profilaxis (papel de las nuevas vacunas frente a VPH-muc o uso de imiquimod tópico para tratar condilomas acuminados), como en relación con el manejo terapéutico (algunos autores sostienen que el aislamiento de VPH puede condicionar un peor pronóstico).
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.