La calcinosis es una complicación infrecuente de la dermatomiositis (DM) del adulto y extremadamente rara en la DM paraneoplásica, que aparece fundamentalmente en las regiones de presión de las extremidades. La afectación de la región facial por la calcinosis es un hecho excepcionalmente descrito en la literatura1. Presentamos una paciente con DM paraneoplásica y calcinosis cutis afectando a la región facial.
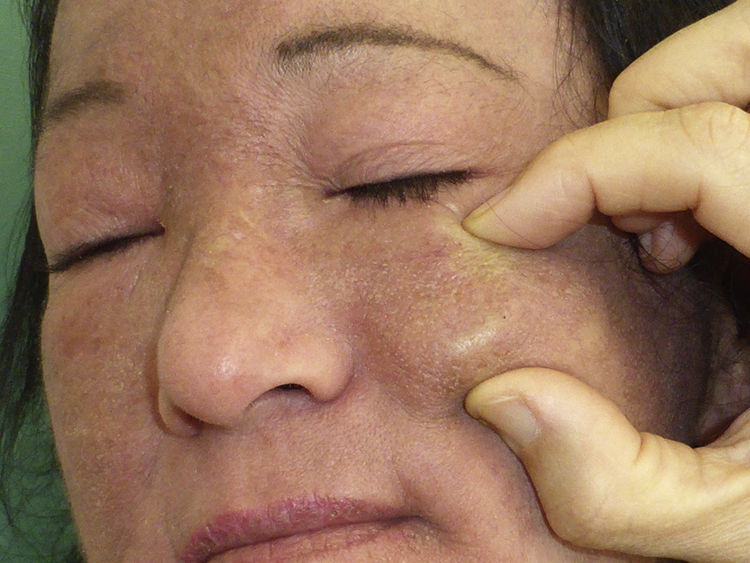
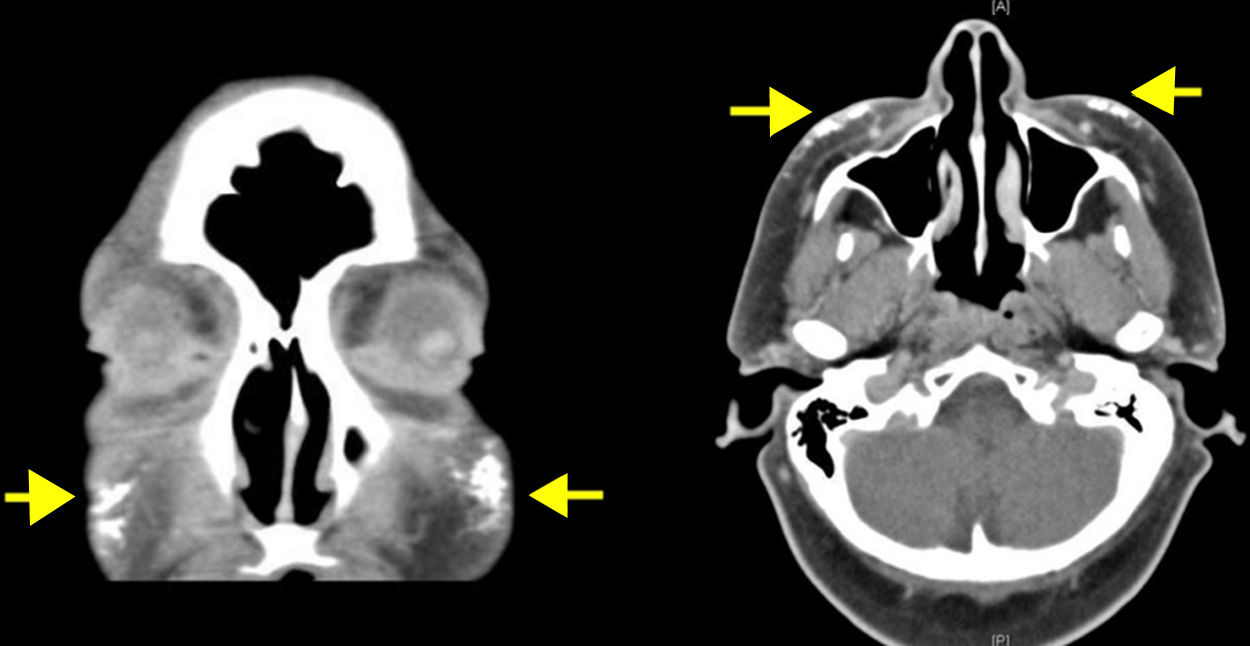
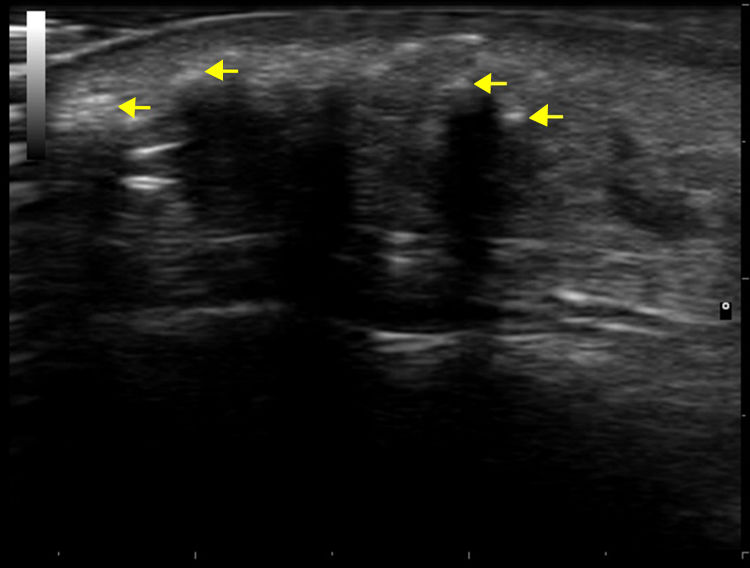
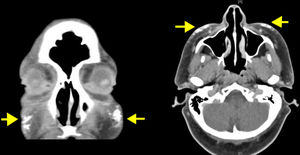
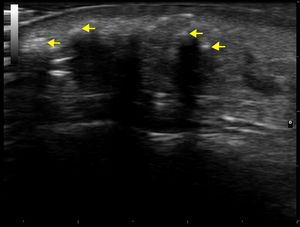
Se trata de una mujer de 50 años en seguimiento por una DM diagnosticada hace 8 años, que presentaba lesiones cutáneas de DM extensas en la región facial, el tronco y las extremidades, junto con una afectación muscular de las cinturas escapular y pélvica demostrada por electromiografía y biopsia muscular. La paciente presentaba ANA positivos y el estudio de autoinmunidad de DM mostró únicamente positividad para el anticuerpo anti-SAE1–de small ubiquitin-like modifier activating enzime–. Fue tratada con corticoides sistémicos, azatioprina y metotrexato, controlándose la miositis, pero no las lesiones cutáneas, que se fueron haciendo más intensas, llegando a producirse lesiones necróticas en las regiones lumbar y glútea. En las mamografías se observó un aumento de densidad focal retroareolar derecho difícil de valorar, que no se biopsió hasta que, sobre este, aparecieron microcalcificaciones 3 años después del inicio de la DM. Se diagnosticó en este momento un carcinoma de mama ductal infiltrante grado iii, que se trató con cirugía y quimioterapia, obteniendo una remisión completa. Tras el tratamiento del cáncer de mama, la paciente presentó una gran mejoría de la afectación cutánea, y solo persistieron unas lesiones leves poiquilodérmicas en la cara y el tronco, que no requirieron de tratamiento inmunosupresor. Unos 4 años después del diagnóstico de DM, comenzó a presentar nódulos dolorosos e indurados, algunos de ellos ulcerados, empezando en el brazo, en la zona de la cicatriz de la biopsia, y luego en ambas regiones malares (fig. 1), los antebrazos, las piernas y la región glútea. En las pruebas radiográficas se confirmó la presencia de calcio en dichas localizaciones. Se realizó una TAC craneofacial, en la que se observó un engrosamiento de partes blandas periorbitarias y calcificaciones en el tejido subcutáneo de ambas regiones malares y en la región preauricular izquierda (fig. 2). La ecografía cutánea mostró un engrosamiento de la dermis y depósitos hiperecoicos en el tejido celular subcutáneo que producían sombra acústica posterior, sin aumento de vascularización con doppler (fig. 3). Las pruebas de metabolismo fosfocálcico fueron normales. En ese momento la paciente se trató con diltiazem, colchicina y ácido alendrónico (70mg/sem), que consiguió evitar la progresión de la calcificación. En el curso de su evolución ha presentado algún nuevo brote de lesiones cutáneas sin miositis, que se han contralado bien con metotrexato y ciclos de inmunoglobulinas intravenosas. La paciente se mantiene en remisión completa del cáncer de mama y no se han detectado nuevas neoplasias.
La calcinosis cutis distrófica es una complicación relativamente frecuente de la DM juvenil. Sin embargo, es infrecuente en la DM del adulto (45-75% en niños frente a 19-20% en adultos)1. Habitualmente aparece en pacientes que han presentado lesiones cutáneas intensas de DM, como en nuestro caso. Su aparición en DM paraneoplásica es extremadamente rara. En una de las mayores series de DM paraneoplásica publicadas, con 12 pacientes, no había ninguno con calcinosis2 y solo hemos encontrado esta asociación en algún caso aislado en la literatura3.
Según Callen y Wortmann4, el curso de la DM paraneoplásica puede ser dependiente o no de la neoplasia subyacente, aunque lo más habitual es que sí lo sea. En el caso de nuestra paciente, si bien la DM no desapareció por completo tras el tratamiento de su neoplasia de base, la modificación de la intensidad del cuadro y la respuesta al tratamiento que tuvo lugar tras la remisión de su cáncer de mama sí parecen evidenciar que existe una relación entre la DM y la neoplasia, que puede haber actuado como desencadenante sobre una persona predispuesta. Por otra parte, otro rasgo clínico de la DM que se ha relacionado con asociación a neoplasia en la literatura es la necrosis cutánea como la que presentó nuestra paciente2.
La calcinosis cutis en DM suele localizarse en la zona proximal de los miembros, los músculos y las grandes articulaciones1. Nuestra paciente, a lo largo de su evolución, ha desarrollado lesiones de calcinosis en las localizaciones típicas, pero también en la región facial. En la literatura, se han descrito casos aislados de calcinosis facial en el contexto de esclerodermia sistémica5,6, síndrome antisintetasa7, acné inflamatorio8 y 5 casos de DM juvenil con calcinosis en la región cefálica1, pero no hemos encontrado casos de DM del adulto ni de DM paraneoplásica con esta localización facial tan inusual.
El anticuerpo anti-SAE1 positivo se ha asociado a enfermedad cutánea severa y a una mayor frecuencia de neoplasia asociada9,10. Desconocemos si tiene alguna relación con el desarrollo de la calcinosis.
En conclusión, presentamos el caso de una mujer con DM paraneoplásica que desarrolló una calcinosis cutis distrófica en las zonas clásicas y en la región facial, una complicación excepcionalmente descrita en esta forma clínica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.