Analizar las características de las jornadas quirúrgicas dermatológicas y comparar distintos indicadores de rendimiento quirúrgico.
Material y métodoEstudio descriptivo y retrospectivo de la actividad quirúrgica programada realizada en el Servicio de Dermatología del Hospital Universitario de Fuenlabrada desde enero de 2005 a diciembre de 2010. Se analizan datos relativos a los procedimientos realizados y a las jornadas quirúrgicas. Se analizan los índices de ocupación, de rendimiento quirúrgico mediante tiempos quirúrgicos estándar (TQE) y los valores de adecuación quirúrgica AQ1 y AQ2. La medición de las variables se realiza mediante frecuencias relativas. Se ha calculado la covarianza y el índice de correlación lineal de Pearson entre distintas variables.
ResultadosDurante el periodo de estudio se realizaron 11.481 jornadas quirúrgicas. El 71% de las jornadas fueron de cirugía menor y el resto de CMA. La media de pacientes intervenidos/jornada fue de 9,7. El índice global de ocupación de quirófano fue del 71,91%. Cuatro descriptores TQE: «cirugía menor», «lesiones múltiples menores de piel», «cirugía de la uña» y «tumor maligno de piel cierre directo» fueron suficientes para clasificar el 86,7% de las cirugías realizadas. El 91,3% de las intervenciones asociaron un tiempo muerto de TQE 0,15 (9min). La media del indicador AQ1 fue de 1,20. El rendimiento de quirófano global medido mediante el indicador AQ2 fue del 96,46%. El índice de correlación de Pearson mostró relación estadísticamente significativa entre el incremento del número de pacientes/jornada, la disminución del índice de ocupación y el aumento del rendimiento de quirófano AQ2.
ConclusionesLa aplicación de los descriptores TQE permite cuantificar la complejidad de los procesos incluidos en LEQ y obtener indicadores para evaluar la actividad quirúrgica, mejorando la eficiencia en la gestión de los tiempos quirúrgicos.
To analyze the characteristics of the dermatologic surgery lists and to compare different indicators of surgical productivity.
Materials and methodsThis was a retrospective, descriptive study of the routine surgical activity undertaken in the Dermatology Department of Fuenlabrada University Hospital, Madrid, Spain, between January 2005 and December 2010. Data about the procedures performed and about the surgical lists were analyzed and an analysis was made of operating room occupancy. Surgical productivity was analyzed using standard operating times (SOTs) and surgical scheduling adequacy values (SA1 and SA2). Variables were recorded as relative frequencies. Covariance and the Pearson linear correlation index were used for comparisons.
ResultsThe study period included a total of 11,481 surgical sessions, of which 71% were minor surgery and the remainder were major outpatient surgery. A mean of 9.7 operations were performed in each session and the overall operating room occupancy was 71.9%. Four SOT descriptors (minor surgery, multiple minor skin lesions, nail surgery, and malignant tumors with primary closure) were sufficient to classify 86.7% of the operations performed. The operating room down-time was 0.15 SOT (9minutes) in 91.3% of operations. The mean SA1 index was 1.20. Overall surgical productivity measured using the SA2 index was 96.46%. The Pearson correlation showed a statistically significant relationship between the increase in the number of patients per surgical session, the reduction in operating room occupancy, and the increase in SA2 operating room productivity.
ConclusionsThe application of SOT descriptors enables us to quantify the complexity of the operations included in the surgical waiting list and to obtain indicators for the evaluation of surgical activity, improving efficiency in surgical time management.
La práctica quirúrgica supone una parte importante de la actividad de un Servicio de Dermatología, y su organización adecuada es imprescindible para el buen desarrollo de la misma. Actualmente el registro de la actividad hospitalaria se realiza mediante indicadores clásicos (estancia media, número de ingresos, tasa de mortalidad, etc.), junto con los datos recogidos en los sistemas de clasificación de pacientes. Los grupos relacionados por el diagnóstico (GRD) clasifican a los pacientes en grupos homogéneos, de similares características clínicas y parecido consumo de recursos1. La información necesaria para clasificar a cada paciente según el sistema GRD se extrae del conjunto mínimo de datos (CMBD) que es obligatorio recoger en todo paciente ingresado en un hospital. Los GRD han servido para definir nuevos indicadores que permiten establecer comparaciones entre la actividad de los distintos servicios de un hospital y entre distintos hospitales. Sin embargo, los GRD no son demasiado útiles en la gestión de la actividad quirúrgica2. Resulta complicado medir la eficiencia de la actividad quirúrgica debido a diversas circunstancias. La complejidad de las patologías susceptibles de tratamiento quirúrgico es muy variable, oscilando desde procedimientos de cirugía menor, que se realizan en pocos minutos, hasta intervenciones complicadas que pueden incluso llegar a superar la duración de una jornada quirúrgica estándar. Se necesita un sistema de clasificación de pacientes específico para el ámbito quirúrgico, que permita agruparlos en un número limitado de categorías y cuantificar el consumo de recursos para cada procedimiento3.
A partir del año 2005 en el Servicio Madrileño de Salud (SERMAS) se desarrolla un agrupador de tiempos quirúrgicos estándar (TQE), que recoge las intervenciones más habituales de la lista de espera quirúrgica y asigna un «descriptor TQE» a cada una de ellas3. Combinando datos de diagnósticos y procedimientos, extraídos de los códigos CIE-9-MC, se obtiene para cada descriptor un valor de TQE, el cual asocia al tiempo estándar de la intervención el tiempo muerto y el peso de la misma. El «tiempo estándar de la intervención» se define como el tiempo necesario para que un equipo quirúrgico experto realice la intervención, medido desde que el paciente entra en quirófano hasta que sale de él. Se considera «tiempo muerto» el tiempo necesario para preparar el quirófano para la siguiente operación. El «peso de la intervención» se relaciona con la retribución por acto quirúrgico. La asignación de tiempos para los distintos grupos TQE definidos se ha realizado mediante consenso de un grupo de expertos. Se considera que un TQE equivale a 60min de tiempo quirúrgico; para asignar tiempos menores se utilizan fracciones de TQE (por ejemplo un valor de TQE de 0,3 equivaldría a 18min, TQE de 0,5 equivaldría a 30min, etc.).
Para poder realizar una gestión adecuada de los quirófanos se necesita saber el número de pacientes que un servicio quirúrgico sería capaz de operar en un tiempo determinado. Este dato se puede estimar mediante el rendimiento quirúrgico. El «índice de ocupación» o porcentaje de tiempo que está el quirófano ocupado por los pacientes respecto al total de tiempo disponible es la forma más habitual de medir el rendimiento, y refleja cómo se emplea en tiempo en las jornadas quirúrgicas. El índice de ocupación es un mero cálculo matemático que no tiene en cuenta el tiempo de preparación y de limpieza de los quirófanos entre pacientes, por lo que cuanto mayor sea el número de intervenciones realizadas menor será su valor. Este índice posiblemente no sea el indicador más adecuado para medir el rendimiento de quirófano en Dermatología, especialmente en cirugía menor, donde se realizan numerosas intervenciones de corta duración en cada jornada quirúrgica.Una buena gestión de los tiempos conlleva una mejora en el rendimiento de la actividad quirúrgica, con disminución del gasto en el bloque quirúrgico4. La clasificación en grupos TQE permite medir el volumen de la lista de espera quirúrgica (LEQ), la actividad quirúrgica y la eficiencia en la utilización del quirófano mediante los indicadores de adecuación quirúrgica (AQ1 y AQ2). El índice AQ1 de una jornada se calcula como el cociente entre el tiempo de quirófano disponible (7 TQE para una jornada quirúrgica de 7 horas) y la suma total de TQE (TQE intervenciones+TQE tiempos muertos) programados de la LEQ. El indicador AQ1 muestra si la programación de la jornada quirúrgica es adecuada (valor próximo a 1) o si existe sobreprogramación (AQ1<1) o infraprogramación (AQ1>1)3. El índice AQ2 refleja la porción que la suma total de TQE de las intervenciones realizadas han supuesto respecto al tiempo total disponible, y es un indicador de rendimiento quirúrgico3. La relación entre los 2 indicadores determina el equilibrio entre las entradas y salidas de la LEQ. Considerando que teóricamente el 10% de los pacientes incluidos en LEQ no llegarán a operarse, el producto AQ1×AQ2 debe mantenerse próximo a 0,9 para mantener el equilibrio. Con un rendimiento quirúrgico AQ2 ideal estándar del 85% el valor de AQ1 estándar debería ser de 1,06 para mantener el producto próximo a 0,9.
El objetivo de este trabajo es analizar la actividad quirúrgica realizada en el Servicio de Dermatología, comparando las distintas medidas de rendimiento de quirófano, y valorar la utilidad de los TQE en la gestión del quirófano en Dermatología.
Material y métodoPresentamos un estudio descriptivo, retrospectivo, de la actividad quirúrgica programada realizada en el Servicio de Dermatología del Hospital Universitario de Fuenlabrada desde enero de 2005 a diciembre de 2010. El Hospital Universitario de Fuenlabrada es un hospital de segundo nivel asistencial, por tamaño y prestaciones, que atiende las zonas de salud de Fuenlabrada, Moraleja de Enmedio y Humanes en la antigua área 9 (hasta el área única de 2011), con una población diana de 225.000 habitantes aproximadamente. Las características demográficas del área corresponden a una población joven con alto índice de natalidad, una elevada población pediátrica y con una proporción menor en personas mayores que la media de la Comunidad de Madrid.
Los datos recogidos en el estudio se extraen de la historia clínica informatizada Selene, que incluye información clínica, formularios específicos de cirugía dermatológica, protocolos de enfermería y registro de anatomía patológica y de la base del conjunto mínimo de datos (CMBD) de hospitalización. Los datos se volcaron para su análisis en una base de datos de Microsoft Excel 2003. El estudio estadístico se realizó mediante el programa SPSS Statistics 17.0.
Las intervenciones llevadas a cabo se agruparon en 13 descriptores TQE, según la información clínica de cada paciente y la complejidad del procedimiento previsto a realizar en el momento de la inclusión en la LEQ. Posteriormente, tras la cirugía y una vez confirmado el procedimiento realizado, se reagruparon en 18 descriptores TQE. Los procedimientos que no encajaban en ningún descriptor definido se incluyeron en un descriptor TQE genérico para el resto de las intervenciones dermatológicas (resto DER). Se analizan datos relativos a los procedimientos realizados y a las jornadas quirúrgicas (n.° de pacientes intervenidos/jornada, TQE, duración de cada intervención). La medición de las variables se calcula mediante frecuencias relativas y comparación de medias. Se estudia el rendimiento quirúrgico mediante distintos indicadores, comparando el índice de ocupación «clásico» con el rendimiento quirúrgico mediante TQE. Se valoran los indicadores de adecuación quirúrgica AQ1 y AQ2. Se estudia la relación entre las variables mediante el cálculo de la covarianza y el índice de correlación lineal de Pearson.
ResultadosEn el periodo de tiempo estudiado se realizaron en el Servicio de Dermatología del Hospital Universitario de Fuenlabrada 11.516 intervenciones quirúrgicas. Esta actividad se llevó a cabo en 1.184 jornadas quirúrgicas durante las cuales se intervino a 11.481 (99,7%) pacientes. El 80% de las jornadas quirúrgicas fueron de duración estándar, de 420min, el 13% de 330min y el 7%, correspondiente a jornadas de tarde, de 300min de duración.
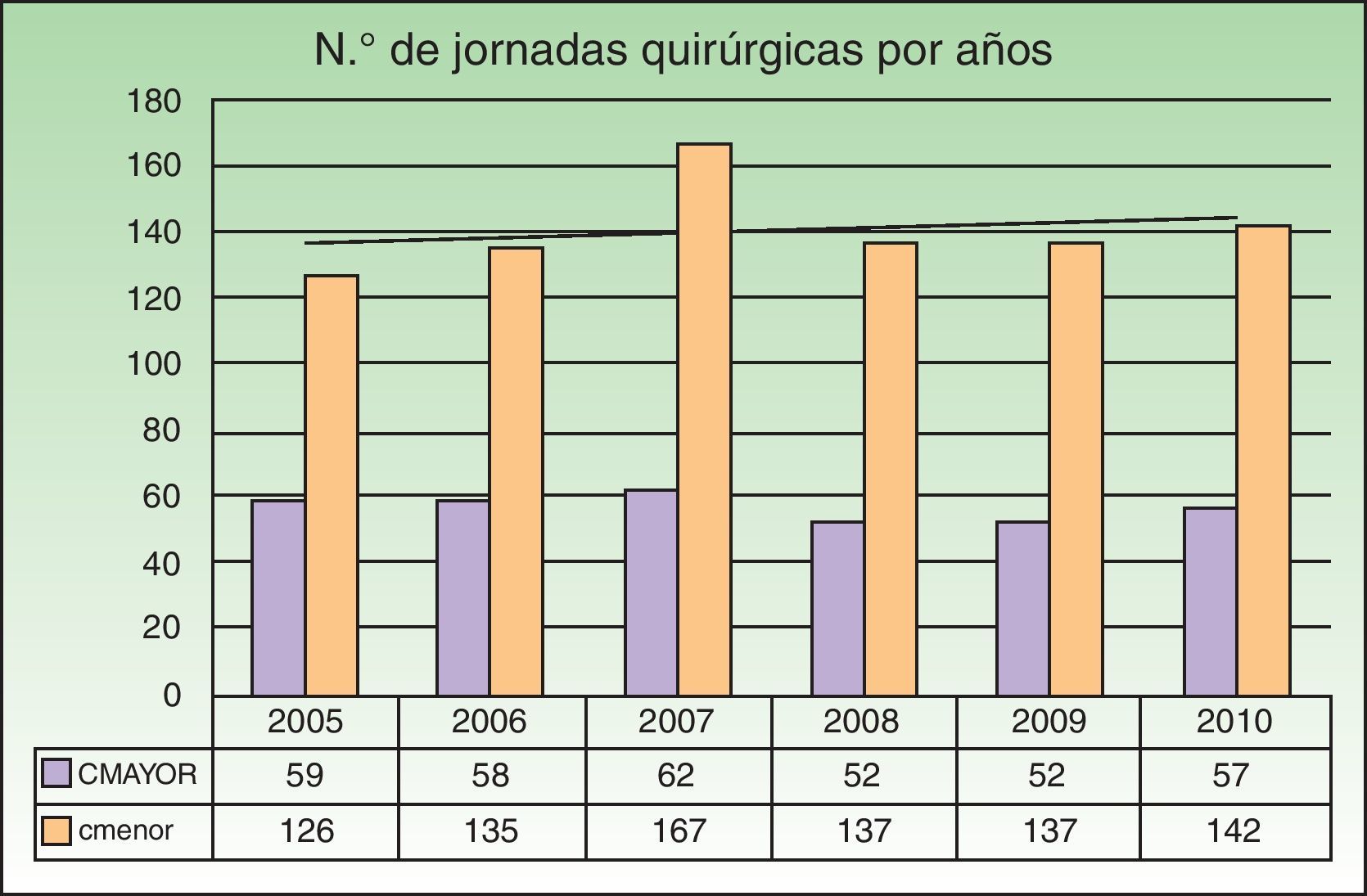
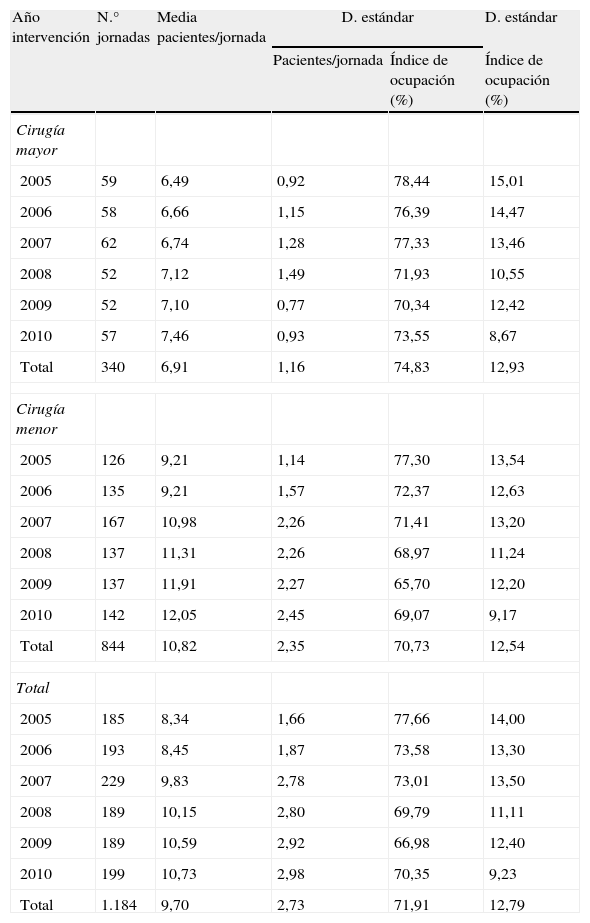
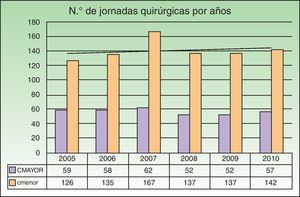
El 71% de las jornadas (844) fueron de cirugía menor, mientras que el 29% restante (340) se realizaron en jornadas de cirugía mayor ambulatoria (CMA) con la participación del Servicio de Anestesiología. El resto de las cirugías (35) se llevaron a cabo de forma urgente, no estando incluidas en una jornada quirúrgica programada. A lo largo de los años del estudio, la distribución de jornadas/año se mantiene relativamente constante, con una media de 197 jornadas/año y con un máximo de 229 en el año 2007. La proporción entre cirugía menor y CMA se mantiene relativamente estable durante todo el periodo (fig. 1).
La media de pacientes intervenidos en cada jornada quirúrgica durante todo el periodo estudiado fue de 9,7 (desviación estándar [DE]: 2,73) pacientes. Se observa un aumento progresivo del número de pacientes/jornada a lo largo de los años, desde el mínimo de 8,34 (DE: 1,66) en 2005, 8,45 (DE: 1,87) pacientes/jornada en 2006, 9,83 (DE: 2,78) pacientes/jornadas en 2007, 10,15 (DE: 2,79) pacientes/jornada en 2008, 10,59 (DE: 2,92) pacientes/jornada en 2009, hasta el máximo de 10,73 (DE: 2,97) en 2010. Considerando por separado los quirófanos de CMA y cirugía menor la media de pacientes/jornada es de 6,91 (DE: 1,15) y de 10,82 (DE: 2,35) respectivamente. Igualmente por categorías también se observa un aumento progresivo a lo largo del periodo de estudio, desde el mínimo de 6,49 (DE: 0,92) pacientes/jornada en CMA y de 9,21 (DE: 1,15) pacientes/jornada en cirugía menor en 2005, hasta el máximo de 7,46 (DE: 0,93) y de 12,05 (DE: 2,45) respectivamente en 2010 (tabla 1).
Relación entre pacientes/jornada e índices de ocupación según tipos de cirugía por años
| Año intervención | N.° jornadas | Media pacientes/jornada | D. estándar | D. estándar | |
| Pacientes/jornada | Índice de ocupación (%) | Índice de ocupación (%) | |||
| Cirugía mayor | |||||
| 2005 | 59 | 6,49 | 0,92 | 78,44 | 15,01 |
| 2006 | 58 | 6,66 | 1,15 | 76,39 | 14,47 |
| 2007 | 62 | 6,74 | 1,28 | 77,33 | 13,46 |
| 2008 | 52 | 7,12 | 1,49 | 71,93 | 10,55 |
| 2009 | 52 | 7,10 | 0,77 | 70,34 | 12,42 |
| 2010 | 57 | 7,46 | 0,93 | 73,55 | 8,67 |
| Total | 340 | 6,91 | 1,16 | 74,83 | 12,93 |
| Cirugía menor | |||||
| 2005 | 126 | 9,21 | 1,14 | 77,30 | 13,54 |
| 2006 | 135 | 9,21 | 1,57 | 72,37 | 12,63 |
| 2007 | 167 | 10,98 | 2,26 | 71,41 | 13,20 |
| 2008 | 137 | 11,31 | 2,26 | 68,97 | 11,24 |
| 2009 | 137 | 11,91 | 2,27 | 65,70 | 12,20 |
| 2010 | 142 | 12,05 | 2,45 | 69,07 | 9,17 |
| Total | 844 | 10,82 | 2,35 | 70,73 | 12,54 |
| Total | |||||
| 2005 | 185 | 8,34 | 1,66 | 77,66 | 14,00 |
| 2006 | 193 | 8,45 | 1,87 | 73,58 | 13,30 |
| 2007 | 229 | 9,83 | 2,78 | 73,01 | 13,50 |
| 2008 | 189 | 10,15 | 2,80 | 69,79 | 11,11 |
| 2009 | 189 | 10,59 | 2,92 | 66,98 | 12,40 |
| 2010 | 199 | 10,73 | 2,98 | 70,35 | 9,23 |
| Total | 1.184 | 9,70 | 2,73 | 71,91 | 12,79 |
El índice global de ocupación de quirófano durante el periodo estudiado fue del 71,91%, presentando una tendencia a la disminución desde el 77,66% del año 2005 hasta el 70,35% observado en 2010, con un mínimo de 66,98% obtenido en 2009. Se observa esta misma tendencia decreciente en los índices de ocupación de CMA y de cirugía menor. En todo momento el rendimiento del quirófano de cirugía menor (índice de ocupación global del 70,73%) fue más bajo que el de CMA (índice de ocupación global del 74,83%) (tabla 1). La covarianza de las variables pacientes/jornada e índice de ocupación fue de -1,85 y el índice correlación lineal de Pearson fue de -0,053.
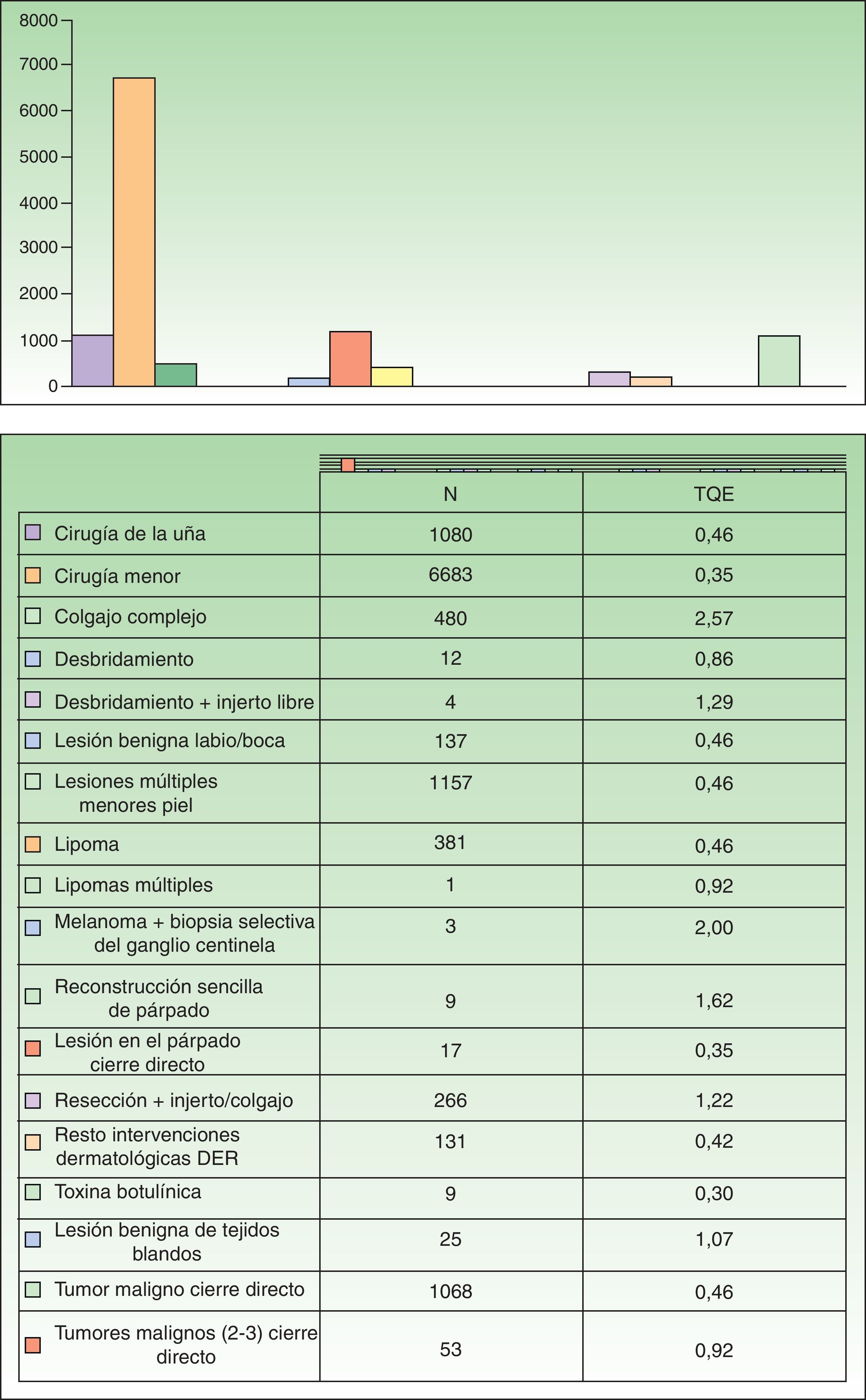
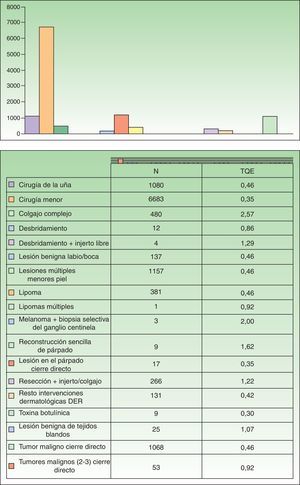
Tres descriptores TQE («cirugía menor», «cirugía de la uña» y «tumor maligno de piel cierre directo») fueron suficientes para clasificar el 88,3% de las cirugías a realizar. Tras la cirugía el 86,7% de las intervenciones realizadas se reasignaron en 4 descriptores TQE. En orden de frecuencia al 58% (6.683) de los procedimientos se le asignó el descriptor «cirugía menor», con un valor TQE 0,35 (21min), al 10% (1.157) el descriptor «lesiones múltiples menores de piel», al 9,4% (1.080) el descriptor «cirugía de la uña» y al 9,3% (1.068) el descriptor «Tumor maligno de piel cierre directo», todos ellos con un valor TQE 0,46 (27min). El resto de los descriptores, hasta el total de 18, fueron mucho menos utilizados (fig. 2). La mayoría de las intervenciones dermatológicas (91,3%) asociaron un «tiempo muerto» de TQE 0,15 (9min).
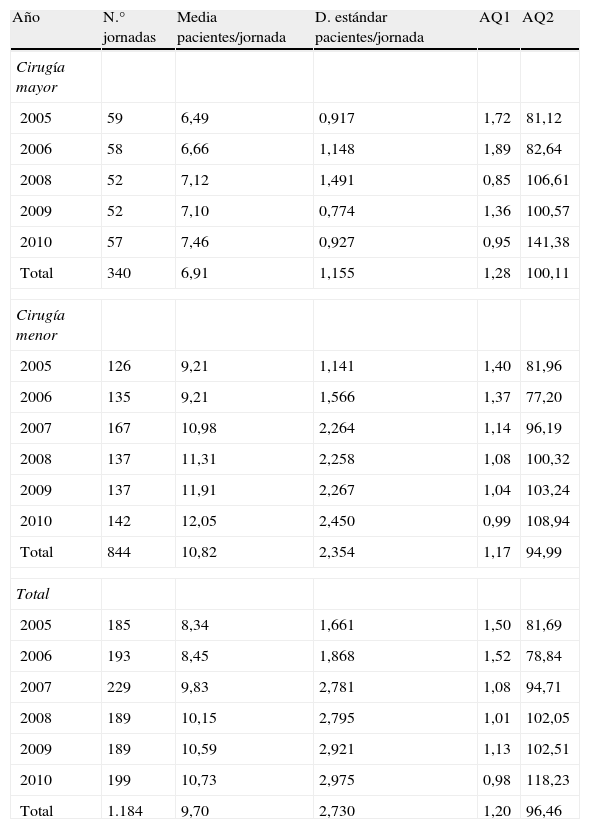
La media del indicador AQ1 de todo el periodo de estudio fue de 1,20, con una tendencia a la disminución a lo largo de los años, hasta alcanzar el mínimo de 0,98 en el año 2010. Por tipos de cirugía el AQ1 medio en las jornadas de CMA fue de 1,28, mientras que en las de cirugía menor fue de 1,17. El indicador AQ1 en cirugía menor mostró una disminución progresiva desde un valor máximo de 1,40 en el año 2005 hasta un mínimo de 0,99 en el año 2010 (tabla 2). La covarianza de las variables pacientes/jornada e indicador AQ1 fue de −0,517, y el índice correlación lineal de Pearson fue de −0,279 (p<0,01).
Relación entre pacientes/jornada e indicadores AQ1 y AQ2 según los tipos de cirugía por años
| Año | N.° jornadas | Media pacientes/jornada | D. estándar pacientes/jornada | AQ1 | AQ2 |
| Cirugía mayor | |||||
| 2005 | 59 | 6,49 | 0,917 | 1,72 | 81,12 |
| 2006 | 58 | 6,66 | 1,148 | 1,89 | 82,64 |
| 2008 | 52 | 7,12 | 1,491 | 0,85 | 106,61 |
| 2009 | 52 | 7,10 | 0,774 | 1,36 | 100,57 |
| 2010 | 57 | 7,46 | 0,927 | 0,95 | 141,38 |
| Total | 340 | 6,91 | 1,155 | 1,28 | 100,11 |
| Cirugía menor | |||||
| 2005 | 126 | 9,21 | 1,141 | 1,40 | 81,96 |
| 2006 | 135 | 9,21 | 1,566 | 1,37 | 77,20 |
| 2007 | 167 | 10,98 | 2,264 | 1,14 | 96,19 |
| 2008 | 137 | 11,31 | 2,258 | 1,08 | 100,32 |
| 2009 | 137 | 11,91 | 2,267 | 1,04 | 103,24 |
| 2010 | 142 | 12,05 | 2,450 | 0,99 | 108,94 |
| Total | 844 | 10,82 | 2,354 | 1,17 | 94,99 |
| Total | |||||
| 2005 | 185 | 8,34 | 1,661 | 1,50 | 81,69 |
| 2006 | 193 | 8,45 | 1,868 | 1,52 | 78,84 |
| 2007 | 229 | 9,83 | 2,781 | 1,08 | 94,71 |
| 2008 | 189 | 10,15 | 2,795 | 1,01 | 102,05 |
| 2009 | 189 | 10,59 | 2,921 | 1,13 | 102,51 |
| 2010 | 199 | 10,73 | 2,975 | 0,98 | 118,23 |
| Total | 1.184 | 9,70 | 2,730 | 1,20 | 96,46 |
El rendimiento de quirófano global medido mediante el indicador AQ2 fue del 96,46%, observándose el aumento desde un valor de 81,69% al inicio del estudio hasta el 118,23% en el año 2010. El rendimiento de las jornadas de CMA osciló entre un mínimo de 81,12% en el 2005, hasta un máximo de 141,38% en 2010. En las jornadas de cirugía menor también se observó una tendencia creciente del rendimiento quirúrgico a lo largo del periodo de estudio, con un mínimo de 77,20% en 2006 hasta el máximo valor de 108,94% en el año 2010 (tabla 2). La covarianza de las variables pacientes/jornada y rendimiento de quirófano mediante AQ2 fue de 26,019 y el índice correlación lineal de Pearson fue de 0,297 (p<0,01).
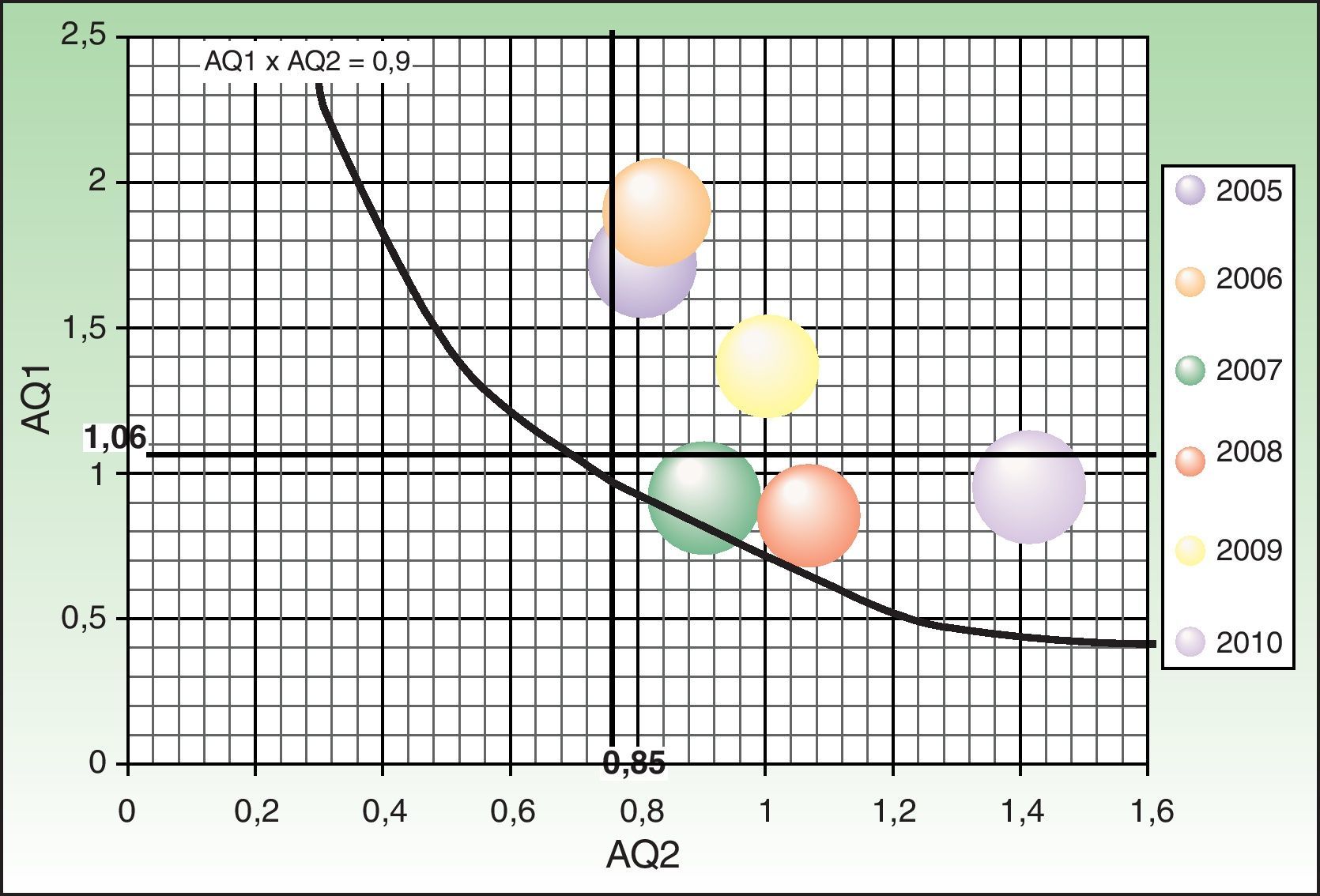
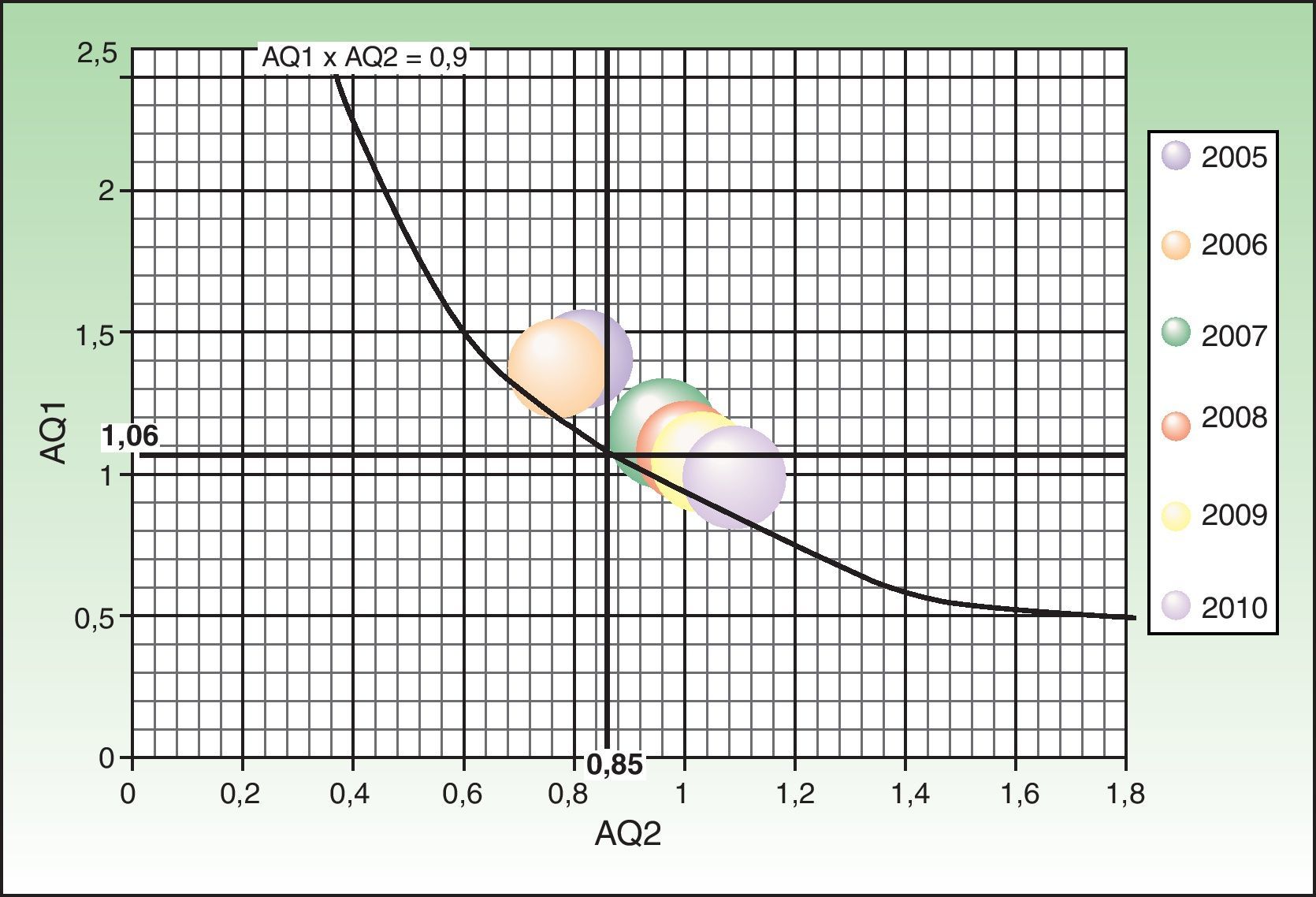
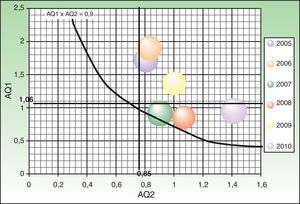
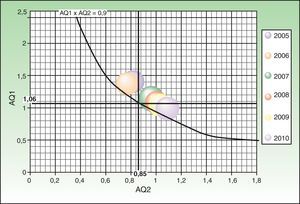
El producto entre los indicadores AQ1 y AQ2, tanto en cirugía menor como en CMA, a lo largo de los años del estudio, se ha mantenido próximo o por encima de 0,9 (figs. 3 y 4).
La actividad quirúrgica del Servicio de Dermatología se ha visto incrementada progresivamente en los últimos años. Este aumento de la actividad, tanto en cirugía menor como en CMA, se ha realizado a expensas del aumento del número de pacientes intervenidos por jornada, mientras que el número de jornadas de quirófano realizadas por año se ha mantenido relativamente estable a lo largo de todo el estudio. El índice de ocupación global del quirófano de Dermatología fue del 71,91%, similar al observado en otras series publicadas, en las que oscila entre el 70-85%5. Se considera que la adopción de medidas destinadas al comienzo puntual de la jornada quirúrgica, a la disminución de los tiempos muertos entre cirugías y al aumento del número de pacientes programados por jornada serviría para mejorar la ocupación de quirófano de todos los servicios quirúrgicos5. Sin embargo, en nuestro caso el aumento del número de pacientes por jornada quirúrgica no solo no se sigue de una mejoría del índice de ocupación, sino que produce una disminución del mismo, probablemente debido al aumento de tiempos muertos entre intervenciones. El valor negativo de la covarianza muestra que existe una relación inversa entre ambas variables, por lo que no parece que el aumento de pacientes sea una medida útil en cirugía dermatológica para mejorar el índice de ocupación de quirófano.
La clasificación en grupos TQE considera el tiempo estándar que se tardaría en realizar la intervención, según complejidad y características del paciente, y el tiempo muerto asociado a la misma. Esto permite una mejor gestión del tiempo disponible y una adecuada planificación de los partes de quirófano. En general se considera que existe una buena correlación entre los tiempos reales de duración de cada intervención y el valor TQE establecido para cada grupo. Esta correlación es más alta en intervenciones de duración menor a 2 horas, como sería el caso de la mayoría de las intervenciones dermatológicas3.
Un número relativamente reducido de descriptores TQE puede ser suficiente para definir la mayor parte de la actividad quirúrgica. En nuestro estudio se utilizaron 17 descriptores en total, pero 4 de ellos fueron suficientes para clasificar el 86,7% de las intervenciones. Aunque la agrupación en TQE posee ventajas evidentes de estandarización, y facilita la codificación de diagnósticos y procedimientos, no considera algunas intervenciones, que se incluyen de forma genérica como «resto TQE», ni valora la posibilidad de corregir los tiempos en el caso de hospitales universitarios o cirugías realizadas por residentes, que podrían necesitar un tiempo complementario2.
La asignación de TQE permite calcular los indicadores de adecuación quirúrgica AQ1 y AQ2. El índice AQ1 global en nuestro estudio es de 1,20, observándose una disminución progresiva, especialmente en la cirugía menor, con tendencia a aproximarse, e incluso llegando a disminuir por debajo del valor estándar de 1,06. La disminución del AQ1 se correlaciona, de forma estadísticamente significativa, con el aumento del número de pacientes/jornada, lo que indica una mejor programación quirúrgica a lo largo de los años.
El rendimiento de quirófano global mediante el indicador AQ2 fue del 96,46%. No existen otras series de datos publicados en cirugía dermatológica para poder comparar, pero este valor es superior al 85%, que se considera el estándar ideal3. A lo largo de los años del estudio se produce un aumento progresivo del rendimiento AQ2, tanto en CMA como en cirugía menor, que se correlaciona con el incremento del número de pacientes intervenidos por jornada quirúrgica. También existe una asociación estadísticamente significativa entre estas 2 variables. Los indicadores AQ1 y AQ2 reflejan mejor el esfuerzo realizado para aumentar la actividad quirúrgica del Servicio a lo largo de los últimos años.
Estudiando los indicadores AQ1 y AQ2 se obtiene una representación gráfica en la que el producto AQ1xAQ2=0,9 traza una curva de equilibrio, por encima de la cual se reduciría la LEQ, ya que las intervenciones superarían al 90% de las entradas, medido en TQE3. Representando los datos por años, se observa que en la mayoría de los años la CMA, y siempre la cirugía menor, se ha mantenido por encima de la línea de equilibrio, lo que indica una buena gestión de la LEQ. La relación entre los indicadores AQ1 y AQ2 se mantiene más estable a lo largo de los años en cirugía menor que en CMA, debido probablemente a la mayor complejidad y variabilidad de los procedimientos realizados en esta última.
La agrupación en descriptores TQE permite cuantificar la complejidad de los procesos incluidos en la LEQ y obtener indicadores para evaluar la actividad quirúrgica, mejorando la eficiencia en la gestión de los tiempos quirúrgicos. Además permite comparar la actividad llevada a cabo por distintos profesionales, servicios quirúrgicos y hospitales. Así se podría determinar qué cirujano es más eficiente, desde el punto de vista del rendimiento AQ2, valorando tanto la complejidad de los procedimientos realizados como el tiempo necesario para llevarlos a cabo.
El aumento en el número de pacientes intervenidos por jornada se sigue de la disminución del índice de ocupación de quirófano, especialmente en cirugía menor, debido al aumento de tiempos muertos entre pacientes. La aplicación de los TQE permite la comparación en «igualdad de condiciones» del rendimiento quirúrgico entre servicios de tradicional importancia, como Cirugía general o Traumatología, y otros de perfil quirúrgico muy distinto como Dermatología. La agrupación en descriptores TQE es una herramienta útil en gestión que necesita de revisiones y actualizaciones periódicas para adecuarse a la evolución de la práctica quirúrgica. La óptima funcionalidad de esta herramienta va a depender de la correcta codificación de tiempos y procedimientos previos y posteriores a la cirugía por parte de todos los profesionales implicados.
El conocimiento por parte de los cirujanos de estas herramientas básicas de gestión va a permitir una mejor organización de la actividad quirúrgica, lo que va a suponer una mejora de la calidad asistencial.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.