La parafenilendiamina (PPD) es una amina empleada en la actualidad principalmente como componente de tintes capilares y en tatuajes de henna. Se ha observado un incremento en la incidencia de la dermatitis alérgica de contacto por PPD, y en edades cada vez más tempranas. En el presente trabajo se realiza una revisión de las principales fuentes que contienen PPD, así como de las sustancias con las que puede interaccionar, y se propone un algoritmo de manejo diagnóstico y terapéutico desde un enfoque práctico, para los pacientes que presenten una clínica compatible con sospecha de alergia a PPD.
Paraphenylenediamine (PPD) is an amine that is mainly used as an ingredient in hair dyes and henna tattoos. The incidence of allergic contact dermatitis to PPD is increasing, particularly in younger patients. In this article, we review the main sources of PPD and the substances with which it can interact and present a practical algorithm for diagnosing and treating suspected cases of PPD allergy.
La parafenilendiamina (PPD) es una amina aromática1 que fue sintetizada en Alemania en 1883 por Hoffman, con el objetivo de conseguir una sustancia con buenas propiedades antioxidantes y de tinción2. Se encuentra en diversos productos, como gomas, tinta de impresión, productos fotográficos, calzado, etc., pero las fuentes de mayor relevancia actual son los tatuajes de henna y los tintes capilares. En estos últimos, debido a las características moleculares de la PPD, se obtiene muy buen resultado cosmético, pero también penetra con facilidad en la piel, favoreciendo la sensibilización y posterior desarrollo de dermatitis de contacto alérgica (DCA). Se estima una prevalencia de DCA a PPD en la población general de entre el 0 y el 1,5%, y entre los pacientes sometidos a pruebas epicutáneas, de en torno al 4%3. Debido al uso en edades cada vez más tempranas de tintes capilares y de tatuajes de henna en población infantil, la DCA a PPD está incrementando su incidencia en general, pero sobre todo en niños2,8, a pesar de que la PPD está legislada para ambas prácticas12. Esto nos hace reflexionar sobre la necesidad de concienciar a la población general sobre la potencialidad alergénica de la PPD, así como a la industria con el objetivo de modificar la composición de los tintes capilares, mediante la introducción de componentes menos alergénicos4. De esta manera, se lograría disminuir la prevalencia de la DCA a la PPD, considerada además una dermatosis ocupacional en el sector de la peluquería5.
En el presente artículo se hace una revisión de la PPD, las fuentes en las que se encuentra, las sustancias con las que interacciona, su epidemiología y aspectos sobre su legislación, así como una propuesta de manejo diagnóstico y terapéutico de los pacientes alérgicos a la misma, con el fin de mejorar su calidad de vida y disminuir el impacto que ocasiona en el plano profesional.
Fuentes de parafenilendiaminaLa PPD se ha identificado en numerosas fuentes. En la tabla 1 destacamos las más frecuentes y de mayor relevancia21,23.
De todas las descritas, las 2 fuentes en las que la PPD se encuentra con mayor frecuencia en la actualidad son los tintes capilares y los tatuajes de henna.
Tintes capilaresLos tintes capilares actuales comenzaron a emplearse en 1893 con fines estéticos, y desde entonces su uso se ha ido extendiendo a más usuarios2, sobre todo mujeres, aunque cada vez más también en hombres15, y a edades más tempranas.
La PPD se encuentra en los tintes permanentes, aunque también puede formar parte de los semipermanentes y de los vegetales.
Los tintes permanentes (2 tubos) contienen PPD y otras sustancias similares. Necesitan una base «colorante», en la cual se encuentra la PPD, y otra base «oxidante», siendo la más empleada el peróxido de hidrógeno. Ambas bases se mezclan y el producto obtenido se aplica en el cabello. Una adecuada mezcla conseguirá una polimerización de la PPD, que dificultará la absorción de la misma a través de la piel y, por tanto, la capacidad de sensibilización posterior37. La PPD, aunque no es la única ni la más empleada, sí es de las sustancias más utilizadas por su buen resultado estético y su duración, pero también es de las que mayor capacidad antigénica poseen. En un estudio realizado en Estados Unidos, se comprobó que el resorcinol y el m-aminofenol fueron encontrados con mayor frecuencia que la PPD. Otros componentes muy empleados en los tintes capilares son el p-aminofenol y la 2,5-toluendiamina. Yazar et al. realizaron un trabajo sobre la prevalencia de los principales sensibilizantes de 105 tintes capilares en España, y objetivaron que de ellos, el 90% contenían 4 o más alérgenos potentes y todos contenían al menos uno de dichos alérgenos12.
Tatuajes de henna negraLa henna natural tiene una coloración rojo-marronácea y un bajo poder sensibilizante22. Para conseguir una pigmentación más oscura y una mayor duración es mezclada con otras sustancias, principalmente PPD, a pesar de que esta práctica está prohibida por ley. Con la adición de la PPD se consigue un incremento de la duración del pigmento en la piel de 2-6h a 2-6 semanas23. Los tatuajes de henna en el mundo occidental son realizados en el ámbito recreacional, sobre todo en edad infantil y en adolescentes. Se ha objetivado una concentración de PPD en los tatuajes de henna que oscila del 4,28 al 27,24%24, habiéndose hallado en España concentraciones superiores al 10%25,26. Estas concentraciones tan elevadas inducen una intensa respuesta inmunológica que favorece la sensibilización concomitante a otras sustancias que entren en contacto con la piel durante la realización del tatuaje, como pueden ser la colofonia (adhesivo del apósito) o la mezcla de tiuram (guantes de goma del tatuador)23. Además de las elevadas concentraciones de PPD en los tatuajes, existen otros factores que favorecerían su penetración y sensibilización, por ejemplo, la utilización de agujas u objetos punzantes, que facilita el paso a través de la capa córnea; la oclusión realizada sobre el tatuaje; o el repaso del diseño días después de su realización, con reexposición al alérgeno23. Los tatuajes de henna con PPD pueden provocar reacciones graves, que precisen atención sanitaria urgente e, incluso, hospitalización23,27. Este tipo de reacciones pueden aparecer tras la aplicación de tintes capilares, incluso años después de haberse realizado el tatuaje28,29.
LegislaciónDebido a la elevada capacidad sensibilizante, la PPD ha sido sometida a legislación, que ha ido haciéndose más estricta con el tiempo. En 1976 se estableció una concentración máxima de PPD en tintes capilares del 6%20. Posteriormente, en 2009, se modificó esta normativa y se estableció que la máxima concentración tras ser mezclada con la base oxidante para ser aplicada directamente sobre el cabello fuera del 2%. En Estados Unidos no existe regulación respecto al límite de concentración de PPD en tintes capilares.
Por otra parte, la normativa europea vigente establece que la PPD no debe ser aplicada directamente sobre la piel, las cejas o las pestañas. Por tanto, está prohibido su empleo en tatuajes tanto temporales como permanentes.
Estructura molecular de la PPD. Reacciones cruzadasLa PPD es una amina aromática hidrofílica, de bajo peso molecular (108,1kDa) y alta adherencia a proteínas, que le confieren una gran capacidad de penetración a través de la piel, así como un elevado poder alergénico9, comparable al de la difenciprona o la metilcloroisotiazolinona1.
Existen otras sustancias con una estructura molecular similar a la de la PPD, que en pacientes sensibilizados a la misma pueden dar lugar a una reacción alérgica sin necesidad de exposición concomitante a la PPD (reacción cruzada)31.
Es importante conocer las sustancias que presentan reacción cruzada con la PPD (tabla 2) para poder realizar las recomendaciones oportunas a nuestros pacientes.
Reacciones cruzadas de la parafenilendiamina
| Reacciones cruzadas con PPD | Fuentes habituales |
|---|---|
| Sulfato de 2,5-toluendiamina p-aminofenol m-aminofenol | Tintes capilares |
| Mezcla de caínas | Anestésicos locales grupo éster |
| Disperso orange 3 | Tintes textiles |
| N-isopropil-N’-fenil-p-fenilendiamina | Gomas |
| Sulfamidas | Antibiótico |
| Sulfonas | Tratamiento de múltiples dermatosis inflamatorias |
| Antidiabéticos orales | Tratamiento de la diabetes mellitus |
| Fotoprotectores grupo paraaminobenzoico | Fotoprotección solar |
| Celecoxib (inhibidor COX-2) | Tratamiento antiinflamatorio |
La PPD es un prehapteno que por sus características moleculares atraviesa fácilmente la barrera cutánea. Se han detectado niveles de la misma en plasma, orina y heces tras la aplicación de un tinte capilar durante 5-30min. Además, tiene una rápida absorción, con un pico en plasma a las 2h de ser aplicado, siendo prácticamente indetectable 24h después de la aplicación9.
Es un compuesto muy inestable debido a la rápida autooxidación que sufre al entrar en contacto con el oxígeno. Se han descubierto varios derivados de la PPD con gran poder alergénico, pero los más importantes son la base de Brandowski y la benzoquinona1,9,10,14.
Estos derivados son capaces de estimular los linfocitos T CD8+ y CD4+, incrementando la secreción de citocinas dependientes de los linfocitos Th210.
Además de este fenómeno de oxidación que favorece la sensibilización, también sufre un proceso de acetilación por los queratinocitos, cuyos productos no son capaces de estimular las células dendríticas10. Se considera que el 80% de la PPD que penetra en la piel sufre este proceso de acetilación. Por tanto, aunque lo habitual es que la PPD se inactive, existe un porcentaje de pacientes en el que el equilibrio acetilación-oxidación va a favor de esta segunda y puede acabar desencadenando una reacción alérgica.
EpidemiologíaLa PPD es el componente de los tintes capilares relacionado con una mayor prevalencia de DCA tanto en usuarios como en profesionales de la peluquería11. En la población general europea, la DCA por PPD oscila del 0 al 1,5%16, aunque se considera que está infradiagnosticada27. En un estudio realizado en 5 países europeos en población general15, se objetivó una prevalencia del 0,8% y se observó una asociación significativa entre los sujetos usuarios de tatuajes de henna y el desarrollo de DCA. En los pacientes sometidos a pruebas epicutáneas, este porcentaje asciende al 4-5% en la población española, siendo similar en otros países de Europa o Asia y mayor en Norteamérica (6%)16,28. Se ha objetivado una prevalencia discretamente mayor en el sexo femenino frente al masculino9,17.
Factores de riesgo de desarrollo de DCA a PPDUna gran parte de la población es usuaria o está en contacto con tintes capilares de forma habitual, y solo un porcentaje de estos se sensibiliza a la PPD. Existen diversos factores que favorecen dicha sensibilización, tanto intrínsecos como extrínsecos.
Factores de riesgo intrínsecosSe postula que existe una base genética que puede predisponer a la sensibilización a PPD. Blömeke et al. observaron una mayor prevalencia del genotipo «factor de necrosis tumoral-α GA y AA» en pacientes alérgicos a la PPD. Además, este genotipo se ha asociado con una mayor tasa de polisensibilización17,18.
Por otra parte, se sabe que en los pacientes con dermatitis atópica existe una alteración de la barrera cutánea que facilita la penetración de antígenos3. Además, se ha observado que la producción de radicales libres de oxígeno es mayor en estos pacientes y, por tanto, existiría una mayor tasa de oxidación de la PPD y una mayor probabilidad de sensibilización19.
Factores de riesgo extrínsecos- •
Profesión: los trabajadores del sector de la peluquería presentan con mayor frecuencia este tipo de dermatosis profesional, por estar en contacto a diario con tintes3. Aún así, se considera que los casos de DCA de causa profesional son una minoría respecto al total de los afectados por la PPD17. Otras profesiones con mayor riesgo son los conductores de vehículos (goma del volante, cuero de la carrocería, etc.), trabajadores de la limpieza, así como profesionales de imprentas18.
- •
Usuarios de tintes capilares: la tonalidad del tinte capilar puede influir en el riesgo de sensibilización, ya que los tonos más oscuros contienen una mayor concentración de PPD. En un estudio se analizó dicha concentración en distintos tintes españoles y suecos, y se vio que esta se hallaba presente en el 50% de los tintes españoles, pero solo en el 16% de los analizados en Suecia. Los autores plantean que los tonos más oscuros suelen ser empleados con mayor frecuencia en países del sur de Europa, respecto a los del norte del continente13,32.
Se considera que la sensibilización a PPD es dependiente de tiempo y dosis1,35. La aplicación de un tinte capilar durante 5min ya tiene la potencialidad de desencadenar una reacción alérgica9. El empleo domiciliario de los tintes capilares por sujetos sin experiencia suele incrementar el tiempo de aplicación sobre el cuero cabelludo, y esto facilita el riesgo de desarrollo de DCA.
ClínicaLas manifestaciones cutáneas de la DCA a la PPD suelen aparecer 24-72h tras el contacto con la misma en los pacientes previamente sensibilizados, y a los 4-14 días en aquellos que se exponen por primera vez23.
Diferenciaremos la clínica derivada de la aplicación de los tintes capilares y la desencadenada por tatuajes.
- 1.
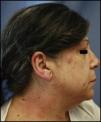
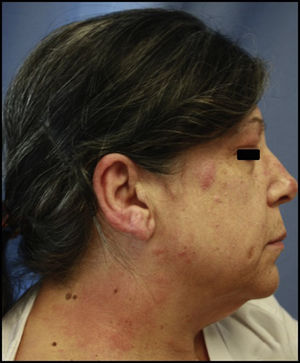
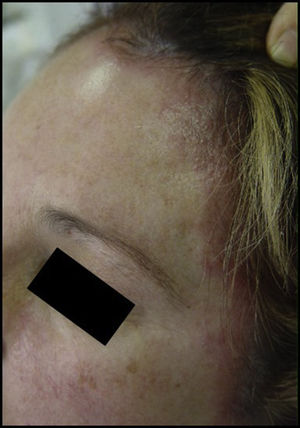
Usuarios de tintes capilares: suele ser muy aparatosa. En forma de eczema agudo que afecta el cuero cabelludo, la cara (la frente y los párpados, predominantemente) y el cuello (sobre todo la nuca y la región retroauricular). Se han comunicado casos excepcionales de caída del cabello (figs. 1 y 2).
- 2.
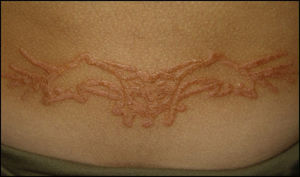
Usuarios de tatuajes de henna: eczema agudo, normalmente limitado a la zona tatuada, pero se han descrito casos de eczema generalizado y con menos frecuencia dermatitis de tipo eritema multiforme30. En niños es frecuente que provoque una hipopigmentación postinflamatoria, mientras que en adolescentes y adultos es más frecuente la hiperpigmentación. En ambos casos suele permanecer un mínimo de 6 meses y en ocasiones es permanente23 (fig. 3).
- 3.
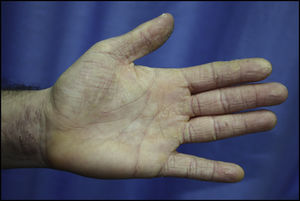
En profesionales de peluquería. Se presenta como un eczema crónico de manos (fig. 4).
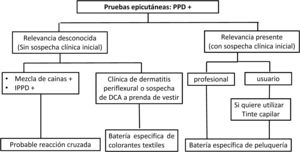
La anamnesis, la clínica y la localización de las lesiones es lo más importante para orientar el diagnóstico. Ante una sospecha de DCA por PPD hay que realizar siempre pruebas epicutáneas (fig. 5). La PPD es un buen marcador de alergia a tintes capilares y está incluida en las baterías estándar y en el TRUE-test. La concentración de PPD en la batería estándar es al 1% en vaselina y en el TRUE-test es algo menor (90μg/cm2)2. Se cree que una concentración del 0,3% sería suficiente34, sobre todo en niños y en reacciones graves tras un tinte o tatuaje. Se han comunicado casos aislados de sensibilización activa tras la realización de pruebas epicutáneas31.
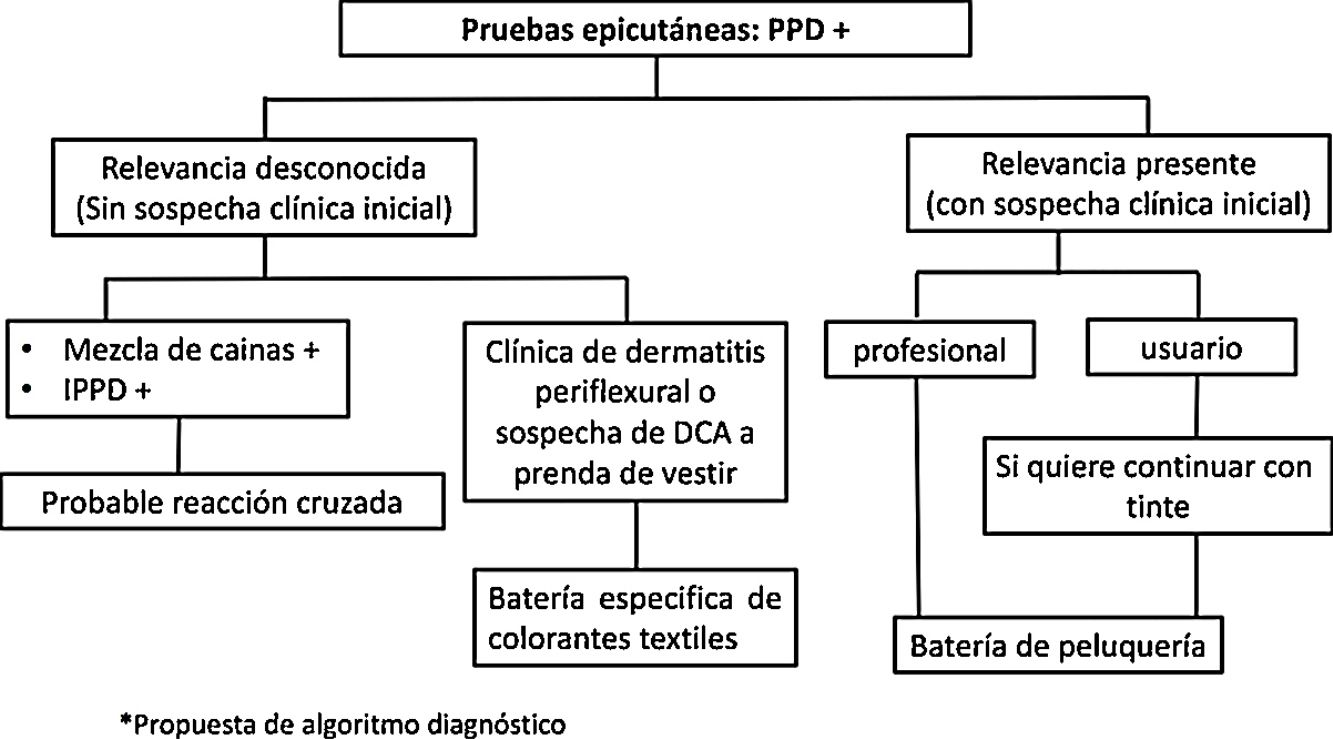
En el algoritmo (fig. 6) se plantea el manejo diagnóstico de los pacientes que presentan positividad a PPD en las pruebas epicutáneas. En caso de que exista sospecha clínica inicial de DCA a tintes y las pruebas epicutáneas sean negativas, se deberá interrogar de nuevo al paciente o valorar la posibilidad de que se trate de un eczema irritativo u otra enfermedad con presentación clínica similar, como psoriasis o eczema seborreico2,7.
Los pacientes alérgicos a la PPD, sobre todo los casos profesionales y crónicos, suelen estar sensibilizados a múltiples sustancias, la mayoría presentes en sus herramientas de trabajo (guantes, tijeras) o en productos de higiene y cosméticos. En la tabla 3 se muestran las cosensibilizaciones más frecuentemente halladas con la PPD6.
Principales cosensibilizaciones de la parafenilendiamina
| Cosensibilización con PPD | Fuentes habituales |
|---|---|
| Mezcla de carbas | Adhesivos y artículos de goma |
| Colofonia | Adhesivos |
| Cloruro de cobalto | Artículos metálicos, prótesis, vitamina B12, pinturas |
| Resina de p-terc-butilfenol-formaldehído | Adhesivos |
| Formaldehído | Conservante en productos de higiene, cosméticos, de limpieza, medicamentos, etc. |
| Mezcla de fragancias | Perfumes y cosméticos, productos de higiene y limpieza doméstica, alimentos y bebidas, etc. |
| Mezcla de parabenos | Conservante de medicamentos, cosméticos, alimentos, etc. |
| Metilisotiazolinona | Conservante de productos de higiene, cosméticos, limpieza doméstica, etc. |
Fuente: Vogel et al.6
- 1.
Tratamiento del cuadro agudo: en función de su gravedad, se pautará corticoterapia tópica y/o sistémica. Será recomendable aconsejar al paciente que evite el contacto del cabello con la piel, con medidas como cortarse el pelo o lavárselo hacia atrás.
- 2.
Medidas de prevención: en ocasiones no es sencillo concienciar al paciente de la importancia de la evitación del alérgeno, sobre todo ante reacciones leves3. En la tabla 4 se exponen medidas preventivas tanto para usuarios como para profesionales38,39. En la tabla 5 se aporta una lista de tintes que no contienen PPD, útil para aquellos pacientes sensibilizados o alérgicos a dicha sustancia.
Tabla 4.Recomendaciones a usuarios de parafenilendiamina y profesionales de peluquería
Recomendaciones usuario domiciliario con DAC a PPD Recomendaciones profesional de peluquería con DAC a PPD 1. Medidas específicas 1. Medidas específicas de usuario domiciliario 1.a. Tintes sin PPD (ver tabla 5) 1.b. Guantes nitrilo 1.c. Sustitución frecuente de guantes 2. Notificación como dermatosis profesional (Real Decreto 1299/2006) 1.d. No testar tintes previo uso 1.e. No realizarse tatuajes de henna 2. Medidas generales 3. Medidas de prevención desde el inicio de su actividad profesional 2.a. Pelo corto y/o recogido 2.b. Lavado capilar con cabeza hacia atrás Tabla 5.Tintes sin parafenilendiamina
Hairwonder (Holanda) Light Mountain hair colour range (Lotus Brands Twin Lakes, Estados Unidos) Farmatint (España) Napro Palette (Schwarzkopf, Alemania) Colour Cream (Hennaplus, Holanda) Original mineral (Botany, Australia) Keune (Holanda) Sanotint Light and Sanotint reflex natural temporary hair dye (Cosval, Milán, Italia) Palette by Nature (Estados Unidos) Sante Herbal Hair Colours (Alemania) Brillance Schwarzkopf (Alemania) Surya Henna Cream and Surya Henna Powder (Brasil) Martine Mahé (España) Oalia Montibello (España) Colour Safe (Naturvital, España) Nature's Hair Color (Apivita, Grecia) Symbio (L’Oreal, Francia) Elumen (Goldwell, Alemania) Fuente: Jenkins y Chow17.
En la actualidad se están investigando tintes con metoximetil-parafenilendiamina (derivado de la PPD), que provoca una menor activación de la respuesta inmune innata y adaptativa con muy buen resultado cosmético36. Por otra parte, el ácido ascórbico se ha propuesto como pretratamiento a la exposición a la PPD por sus propiedades antioxidantes33.
ConclusionesLa PPD es un potente alérgeno implicado sobre todo en la DCA en relación con tintes capilares y tatuajes. Es importante conocer la entidad para así diagnosticarla precozmente y concienciar a nuestros pacientes sobre la necesidad de las medidas de prevención. De esta manera, se logrará disminuir el impacto que esta afección puede llegar a generar sobre la calidad de vida de los usuarios y en el ámbito profesional, en el caso del sector de la peluquería.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.