En el presente artículo de la serie «Seguridad en procedimientos dermatológicos» se aborda la reanimación cardiopulmonar básica (sin empleo de ningún dispositivo), instrumentalizada (usando un desfibrilador externo automático) y farmacológica (haciendo uso de adrenalina). Se plantean las recomendaciones actualizadas en 2021 del Consejo Europeo de Resucitación de forma resumida, con material gráfico que las sistematiza de forma estructurada.
This article in the series on safety in dermatologic procedures covers the delivery of basic cardiopulmonary resuscitation (using no devices), instrumental resuscitation (using an automated external defibrillator), and pharmacological resuscitation (using adrenaline). We provide a brief overview of the updated 2021 European Resuscitation Council guidelines and offer an algorithm and visual aids to support recommended practices.
La mortalidad de la parada cardiaca ha permanecido estable durante más de 30 años, con tasas de supervivencia al alta hospitalaria del 10% (aunque existe disparidad regional, con una tasa que oscila entre el 1 y el 25%). También es causa de morbilidad, ya que genera el 4,5% de los años de vida ajustados por discapacidad1–5.
El Consejo Europeo de Resucitación elaboró en 2021 unas directrices denominadas Systems Saving Lives, basadas en el Consenso Internacional de 2020 sobre la Ciencia de la Resucitación Cardiopulmonar6.
En el presente artículo se abordarán las maniobras de reanimación cardiopulmonar (RCP) que podemos aplicar: RCP básica, RCP instrumental y RCP avanzada.
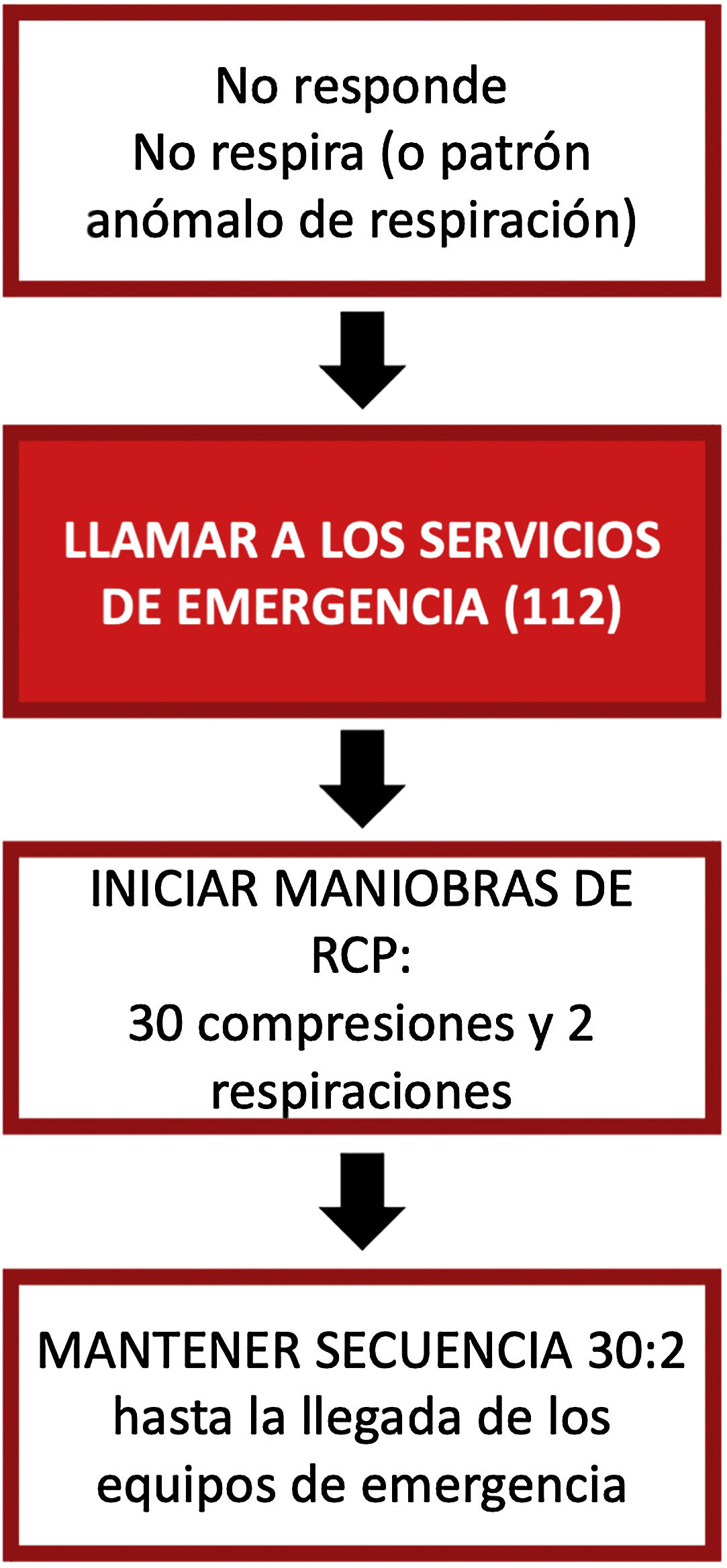
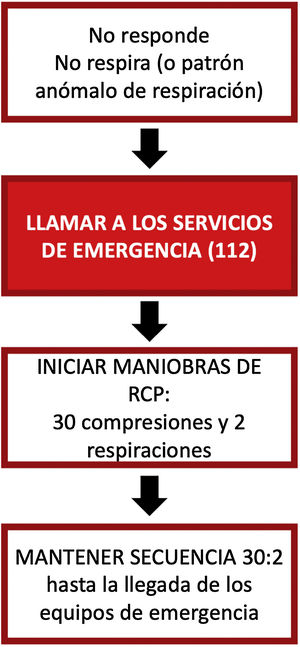
Reanimación cardiopulmonar básicaLa RCP básica (fig. 1) debe iniciarse en cualquier persona que «no responda, con respiración ausente o anormal», recordando que la respiración lenta y dificultosa (respiración agónica) debe considerarse un signo de parada cardiaca. En caso de estar ante un paciente que no responda, pero cuyo patrón respiratorio sea considerado normal, se colocará al paciente en posición lateral de seguridad (siempre hacia el lado izquierdo en embarazadas), recordando valorar de forma continua la respiración.
Una vez detectada la parada cardiaca, debemos alertar inmediatamente a los servicios médicos de emergencias (SME). Aun siendo la única persona disponible para reanimar, esto es lo primero que debe hacerse antes de iniciar la RCP.
Debemos iniciar las compresiones torácicas (preferiblemente sobre una superficie firme):
- •
lo antes posible,
- •
en la mitad inferior del esternón,
- •
comprimiendo hasta una profundidad de al menos 5cm pero no más de 6cm,
- •
a un ritmo de 100-120 veces por minuto,
- •
con el menor número de interrupciones posibles,
- •
asegurando una completa recuperación del tórax tras cada compresión.
Tras las primeras 30 compresiones, es deseable la realización de 2 ventilaciones de rescate (realizando para ello una maniobra de apertura de vía aérea mediante la extensión cervical y tracción mandibular) y proseguir después con las compresiones. Si por algún motivo no es posible proporcionar las ventilaciones, se efectuarán compresiones torácicas continuas.
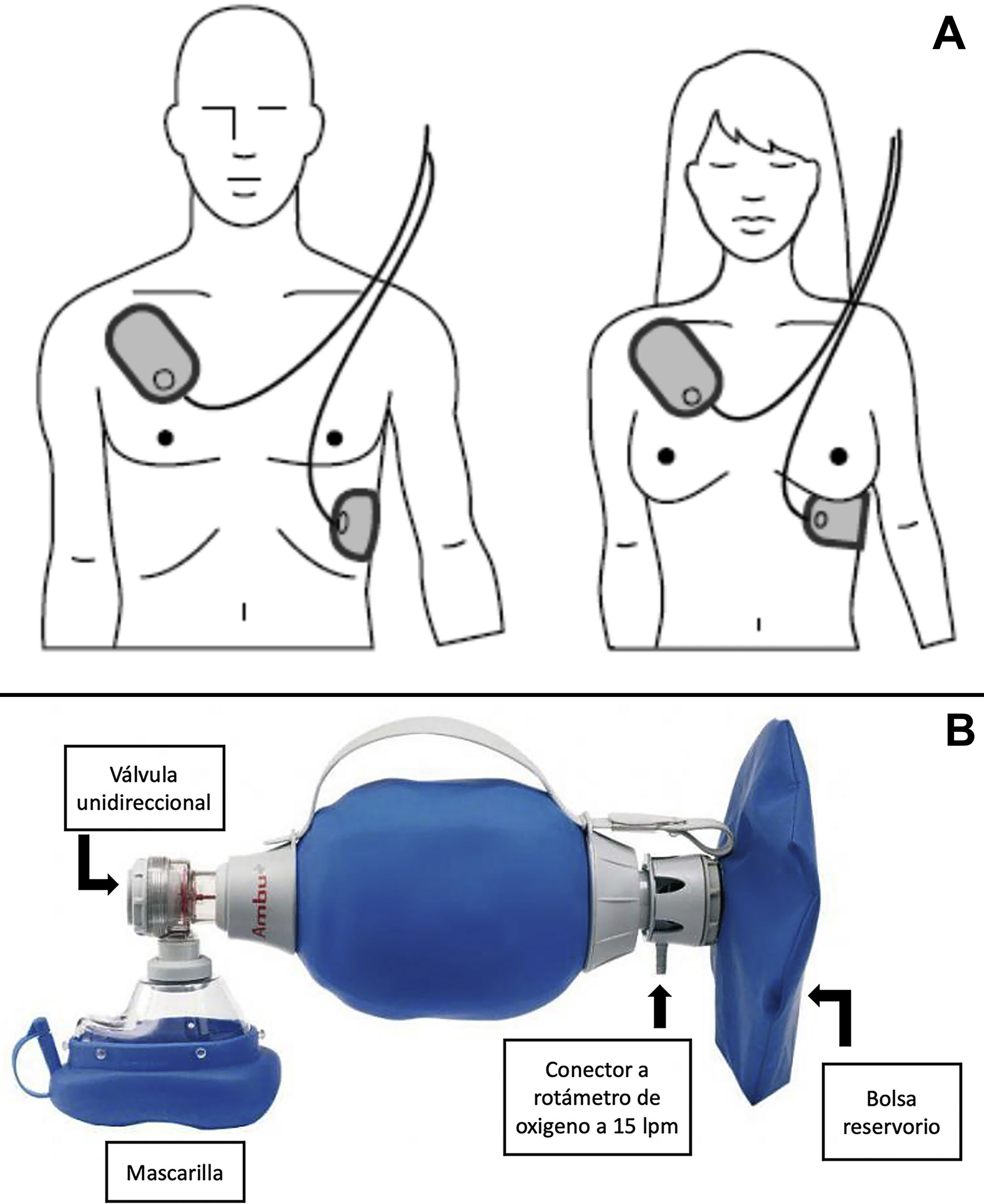
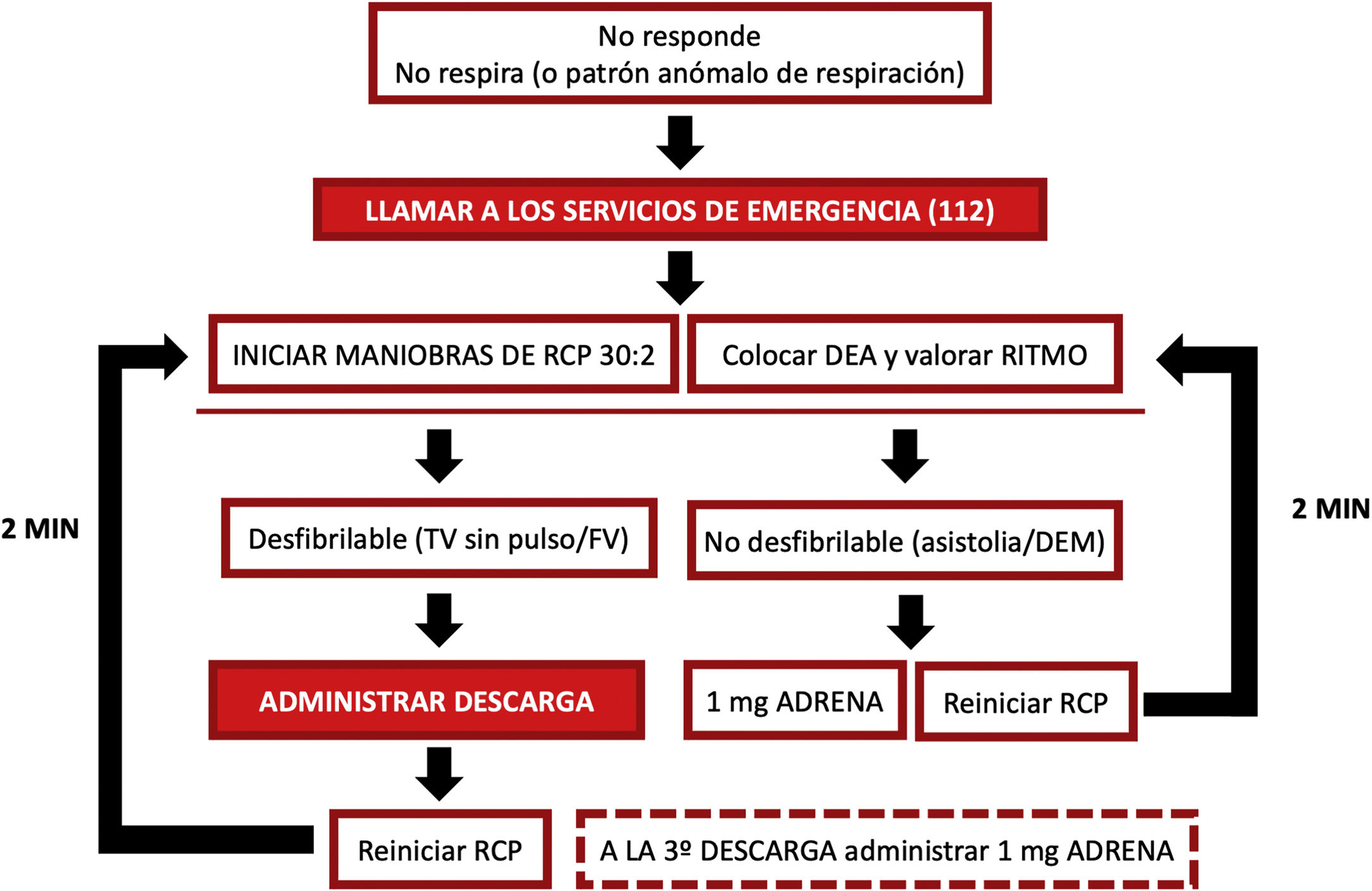
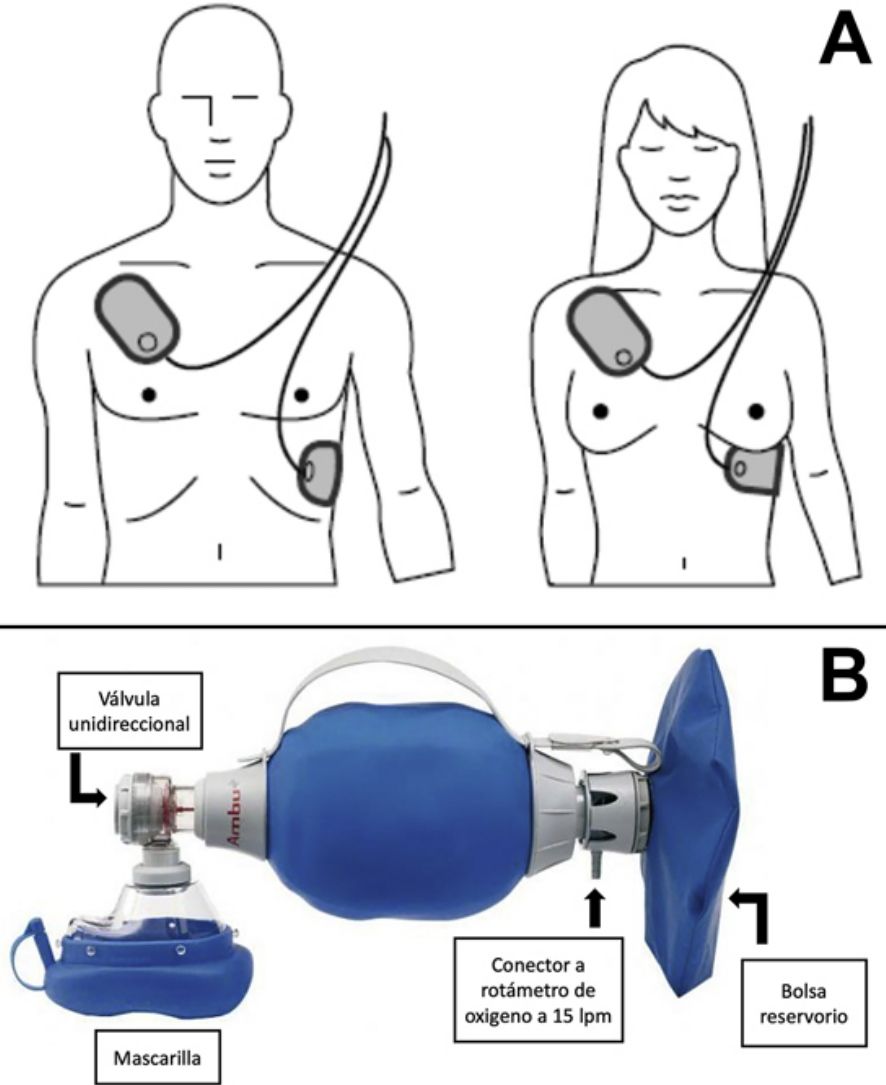
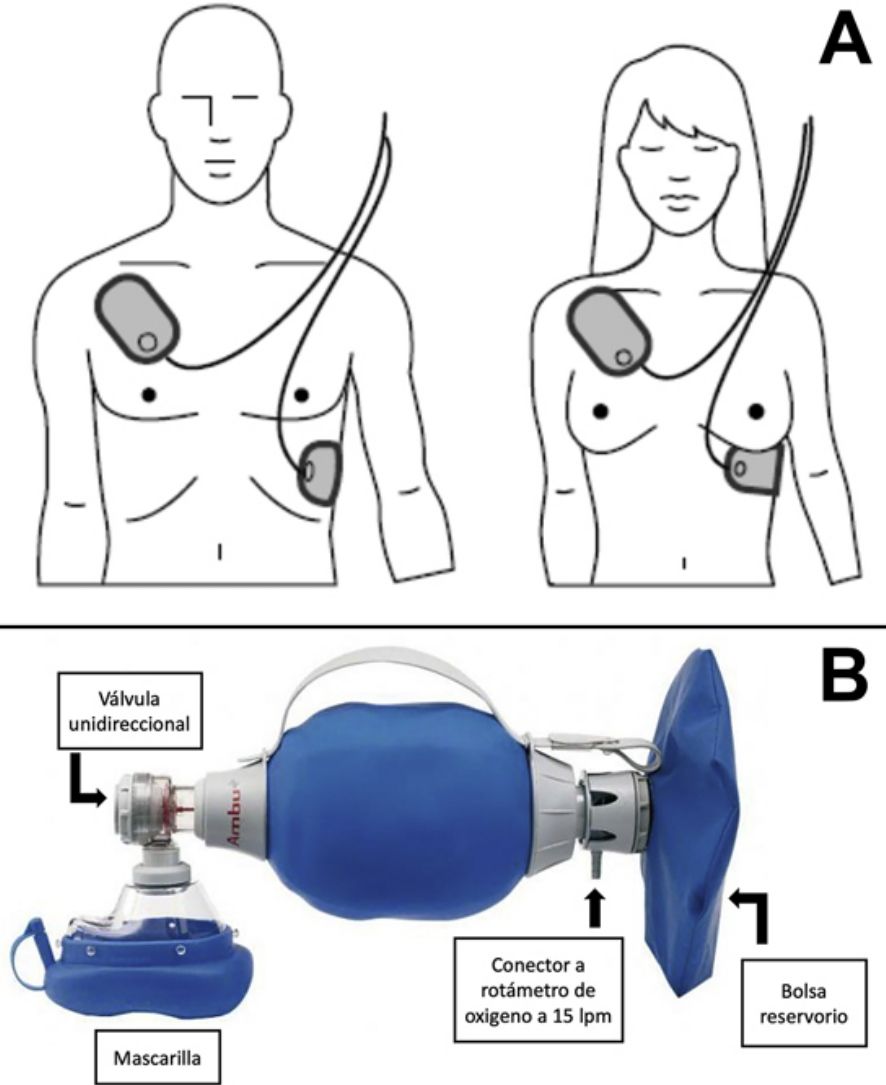
Reanimación cardiopulmonar instrumentalSi se dispone de un desfibrilador externo automático (DEA), una vez iniciada la RCP básica se han de colocar los electrodos en el tórax del paciente según la posición indicada en el DEA (fig. 2A), mientras —si hay más de un reanimador presente— se continúa con la RCP. Aunque la RCP se ha de mantener hasta que el DEA se conecte al paciente y se ponga en funcionamiento, no debe retrasarse la desfibrilación en cuanto esté listo el DEA.
Una vez encendido, el DEA iniciará unas indicaciones verbales y/o visuales. En el momento del análisis del ritmo cardiaco es fundamental asegurar que nadie está en contacto con el paciente.
Si está indicada la descarga, se podrán seguir realizando maniobras de RCP mientras el dispositivo se prepara. En el momento de la descarga (que precisa de activación mediante pulsación del botón) nadie debe tocar al paciente.
En caso de no tener un ritmo que requiera descarga, e inmediatamente después de la descarga del DEA, se han de reiniciar inmediatamente las maniobras de RCP, tal y como indica el DEA. Tras 2 minutos de RCP, el DEA solicitará una nueva pausa para analizar el ritmo cardiaco y valorar si precisa o no una descarga.
En caso de disponer de toma de oxígeno y bolsa autoinflable (comúnmente conocido por sus siglas AMBU, air mask bag unit) conectado a una mascarilla, las insuflaciones se harán con dicho dispositivo conectado al oxígeno con el rotámetro en 15 litros por minuto (máximo de oxígeno) y, si es posible, con bolsa reservorio (fig. 2B). La RCP instrumental con bolsa autoinflable puede ser complicada en caso de haber un solo reanimador. Si existe personal disponible, se recomienda que un reanimador selle la máscara con dos manos y el otro, que realiza las compresiones torácicas, comprima la bolsa durante la pausa para las ventilaciones.
Se han elaborado directrices individualizadas para la reanimación de pacientes con sospecha o confirmación de síndrome respiratorio agudo por SARS-CoV-2. Dichas recomendaciones se pueden consultar en www.erc.edu/covid. En este caso, el manejo de la vía aérea y valoración de la respiración es diferente al indicado anteriormente:
- •
Evaluación de la respiración de forma visual, sin llegar a abrir la vía aérea ni acercarse a la nariz o boca del paciente.
- •
Antes de iniciar RCP, cubrir la nariz y la boca del paciente con una mascarilla quirúrgica o un paño, y realizar las maniobras de RCP siempre protegidos con mascarilla FFP2/3 y/o equipo de protección individual (siempre y cuando estén disponibles).
- •
En el caso de RCP del paciente con COVID-19, estarían indicadas compresiones torácicas continuas sin respiraciones, salvo que se disponga de bolsa autoinflable y mascarilla a través del cual se pueda administrar 100% de oxígeno (colocando, si se dispone de ello, una válvula especial de filtrado antivírico).
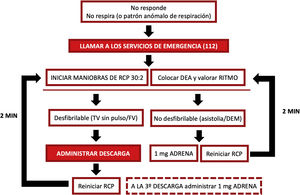
El algoritmo de RCP instrumental y farmacológica (que se explica en el siguiente apartado) se resume en la figura 3.
Reanimación cardiopulmonar farmacológicaPor último, en caso de tener acceso vascular (idealmente intravenoso, aunque se puede considerar acceso intraóseo si el acceso intravenoso no es factible) se ha de considerar la administración de adrenalina 1mg intravenosa (o intraósea) según las siguientes indicaciones:
- •
Lo antes posible a los pacientes adultos en PCR con un ritmo no desfibrilable.
- •
Después de la tercera descarga en pacientes adultos en PCR con ritmo desfibrilable.
- •
Cada 3-5 minutos (repetición de administración de adrenalina 1mg) mientras duren las maniobras de RCP.
Estas directrices, basadas en las últimas guías publicadas en 2021, hacen hincapié en varios puntos que vamos a resumir a continuación:
- •
Fomentar el reconocimiento precoz de los pacientes con parada cardiaca.
- •
Lograr unas compresiones torácicas de alta calidad con una interrupción mínima.
- •
Asegurar la desfibrilación temprana.
- •
Administrar adrenalina lo antes posible cuando el ritmo de la parada cardiaca no sea desfibrilable, así como después de 3 intentos de desfibrilación en el caso de un ritmo de parada cardiaca desfibrilable.
Los autores declaran no tener ningún conflicto de intereses con respecto a lo reflejado en el artículo.
Al Dr. D. José Luis Azpiazu por su excelente ponencia en el grupo de las conferencias sobre seguridad en procedimientos dermatológicos. A todos los miembros del foro dermatológico Dermachat.