Varón de 87 años que acudió a consulta con historial de 2 meses de lesiones pruriginosas en la zona del escroto. Desarrolló un episodio similar un año antes, que había durado un par de semanas y había mejorado espontáneamente. No hubo síntomas cutáneos o extracutáneos asociados.
Estuvo en tratamiento crónico con enalapril y alopurinol, pero rechazó la introducción de nuevos fármacos sistémicos o la aplicación de productos para la piel en esa zona.
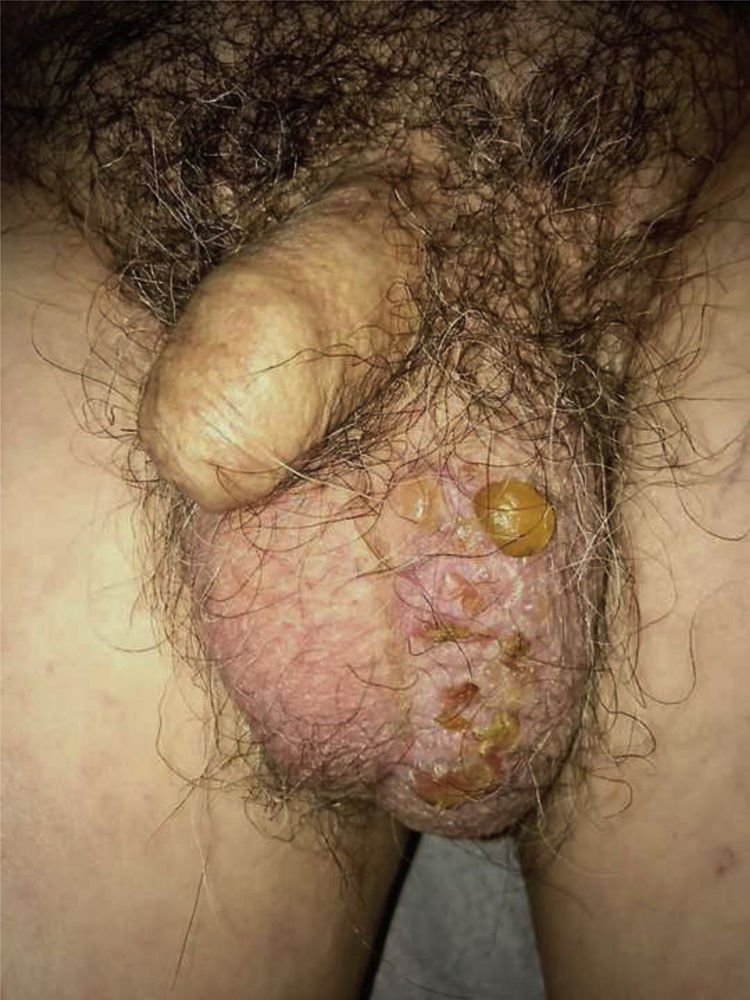
Exploración físicaEn la exploración observamos diversas ampollas tensas y vesículas localizadas en el área escrotal, rellenas con un líquido cítrico claro, agrupadas sobre parches eritematosos (fig. 1). Algunas lesiones ya se habían abierto, dejando zonas erosionadas y costrosas. No presentaba ninguna otra lesión en piel o mucosas. Los signos de Nikolsky y Asboe-Hansen fueron negativos.
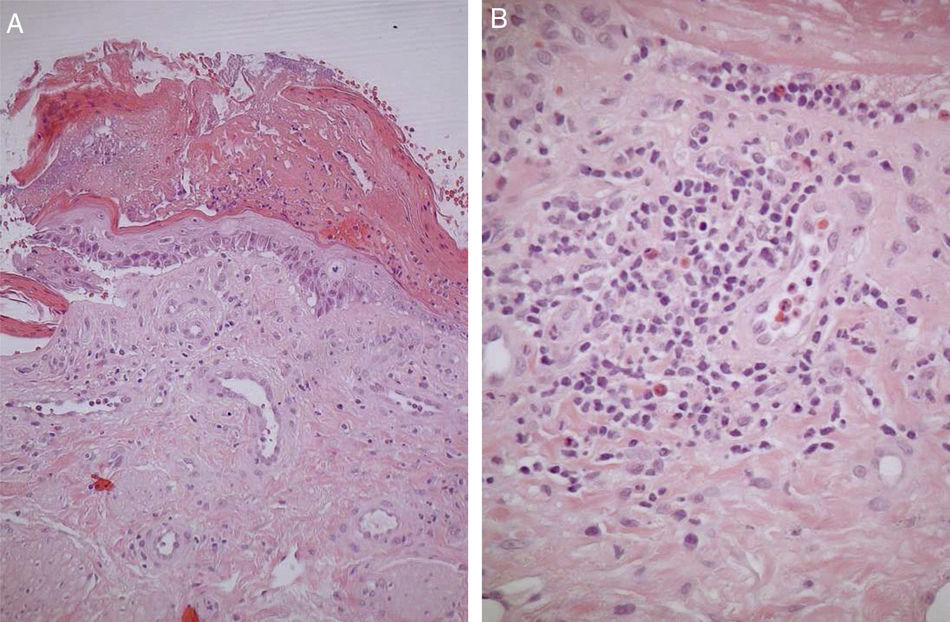
HistopatologíaEn el estudio histopatológico se obtuvo una muestra de biopsia con sacabocados. El análisis reveló la presencia de una ampolla subepidérmica (fig. 2A) acompañada de un infiltrado inflamatorio compuesto de células mononucleares y eosinófilos (fig. 2B).
Otras pruebas complementariasDurante un tiempo no pudimos disponer de la inmunofluorescencia directa; sin embargo, la inmunofluorescencia indirecta y el ELISA pusieron de manifiesto la presencia de anticuerpos IgG dirigidos contra el antígeno 230 del penfigoide bulloso (BP), en un título de 56,9U/ml (N<20).
¿Cuál es el diagnóstico?
DiagnósticoPenfigoide bulloso genital (PBG).
Evolución y tratamientoEl paciente inició tratamiento con corticoesteroides tópicos ultrapotentes (pomada de propionato de clobetasol al 0,05% una vez al día), que dio lugar a la resolución completa de las lesiones de la piel en el transcurso de 4 semanas. En los 6 meses de seguimiento no se observó ninguna recurrencia.
ComentarioEl PB es una enfermedad ampollosa subepidérmica autoinmune común, que se presenta típicamente en pacientes ancianos como una erupción bullosa pruriginosa generalizada. Esta entidad es un ejemplo de enfermedad inmunomediada asociada a una respuesta humoral y celular dirigida contra dos autoantígenos: el antígeno BP 180 y el antígeno BP 2301,2. La presentación clínica puede ser bastante polimórfica, especialmente en etapas tempranas de la enfermedad o en variantes atípicas de la misma.
El PB localizado es una variante clínica del PB y su patogenia exacta aún no se ha dilucidado, si bien se han propuesto algunos factores como son los traumatismos, la luz ultravioleta y la presión hidrostática3. El PBG es un subtipo localizado, del que se ha informado pocas veces4,5, y que afecta en especial a las mujeres y a los pacientes pediátricos. En varones adultos, el PBG es excepcionalmente raro y, según nuestro conocimiento, solo se han publicado previamente 3 casos6.
El diagnóstico clínico diferencial del PBG incluye otras enfermedades como el eccema agudo, las infecciones herpéticas y fúngicas, la epidermólisis bullosa y la dermatosis IgA lineal. La correlación clínico-patológica resulta esencial, pudiendo distinguir dichas entidades sobre la base de los hallazgos inmunopatológicos típicos y el contexto clínico. El diagnóstico temprano ayudará a evitar tratamientos innecesarios y costosos para afecciones no relacionadas.