La llegada de los fármacos biológicos ha supuesto un cambio notable en el tratamiento de los pacientes con psoriasis moderada-grave en la última década.
Tradicionalmente, los pacientes trasplantados han sido excluidos de los ensayos clínicos por motivos de seguridad (riesgo de infecciones, riesgo de cáncer secundario o riesgo de inducción de autoinmunidad), por lo que existe muy poca evidencia acerca del uso de estos fármacos en pacientes trasplantados, y lo publicado hasta el momento en la literatura se resume a casos clínicos aislados o series de casos1. Consecuentemente, la experiencia de su uso en este grupo de pacientes es escasa.
Se describe, a continuación, el caso clínico de un paciente trasplantado renal, con una psoriasis grave y una buena respuesta al tratamiento con etanercept.
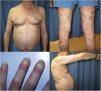
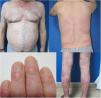
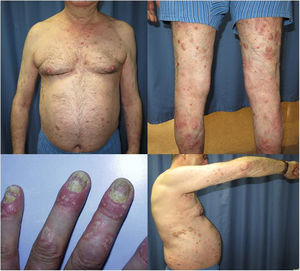
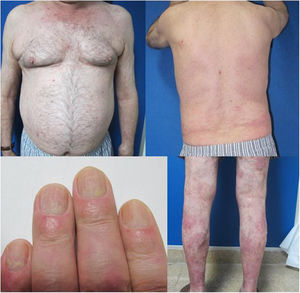
El paciente era un varón de 67 años con psoriasis grave que, desde la adolescencia, había recibido diversos tratamientos: corticoides tópicos, acitretino, fototerapia ultravioleta B de banda estrecha (UVB-be), ciclosporina A y metotrexato oral. Entre sus antecedentes personales destacaba una hipertensión e hiperlipidemia bien controladas con tratamiento. El paciente era portador de un injerto renal por una nefritis tubulointersticial crónica desde agosto de 2003. Desde entonces se encontraba en tratamiento con esteroides a dosis variables (10-20mg/día) y corticoides tópicos, junto con su régimen inmunosupresor (tacrolimus 3mg/12h y micofenolato de mofetilo 1g/24h). Además, en 2012 fue intervenido de un carcinoma vesical de alto grado (pT1G2) mediante resección transuretral y posterior instilación de mitomicina C intravesical; actualmente en remisión completa. Debido al escaso control de sus lesiones de psoriasis, con un Psoriasis Area and Severity Index (PASI) 15 y un Body Surface Area (BSA) del 8%, con alteración de su calidad de vida, se inició tratamiento con etanercept a dosis de 50mg/semanales en agosto de 2017, suprimiéndose el micofenolato y continuando con tacrolimus oral (fig. 1). A las 12 semanas del inicio de etanercept, se consiguió una mejoría significativa de las lesiones cutáneas, bajando a un PASI 2 y un BSA<1% (fig. 2). Actualmente, tras un año de seguimiento, el paciente continúa en tratamiento con etanercept 50mg/semanales con muy buen control de la enfermedad (PASI 0, BSA 0%), y sin evidencia de efectos adversos ni signos de rechazo (estimación del filtrado glomerular FGECKD>60ml/min/1,73m2, urea 38mg/dl y creatinina 1,15mg/dl [0,70-1,30]).
Hasta el momento son muy pocos los casos descritos en la literatura de pacientes trasplantados en tratamiento con fármacos biológicos. En la mayoría de ellos, el uso de fármacos biológicos en estos pacientes ha sido empleado para el control de enfermedad inflamatoria intestinal (enfermedad de Crohn o colitis ulcerosa) o de enfermedades reumatológicas (artritis reumatoide o espondilitis anquilosante)1.
Solo hemos encontrado 4 casos descritos en la literatura de pacientes con trasplante de órgano sólido en tratamiento con fármacos biológicos para el control de la psoriasis, los cuales se recogen en la tabla 1. En todos los casos, el fármaco utilizado fue etanercept, probablemente debido a la gran experiencia de uso y a su buen perfil de seguridad, que permitió un buen control clínico, una buena tolerancia y sin evidencia de rechazo; si bien en todos los casos el tiempo de seguimiento ha sido limitado (5-24 meses)2–4. Únicamente en un caso, el fármaco tuvo que ser interrumpido en varias ocasiones a causa de episodios recurrentes de colangitis3.
Pacientes con trasplante de órgano sólido y psoriasis tratados con anti-TNFα para el control de la psoriasis
| Referencia | Órgano trasplantado | Régimen inmunosupresor | Fármaco biológico | Respuesta clínica | Complicaciones | Tiempo del seguimiento |
|---|---|---|---|---|---|---|
| Hoover et al., 2007 | Hígado | Tacrolimus/sirolimus | Etanercept | Sí | Ninguna | 6 meses |
| Collazo et al., 2008 | Hígado | Tacrolimus/MMF/esteroides | Etanercept | Sí | Ninguna | 5 meses |
| Brodakali et al., 20124 | Páncreas-riñón | Tacrolimus/MMF/esteroides | Etanercept | Sí | Ninguna | 2 años |
| Madankumar et al., 20153 | Hígado | Tacrolimus/everolimus/esteroides | Etanercept | Sí | Colangitis recurrente | Un año |
| García-Zamora et al., 20188,9 | Riñón | Tacrolimus/MMF/esteroides | Etanercept | Sí | Ninguna | 10 meses |
MMF: micofenolato de mofetilo.
En la mayor serie publicada hasta el momento de pacientes trasplantados renales en tratamiento con fármacos anti-TNFα, los autores describen una alta tasa de infecciones graves (50%), hecho que no ha sido descrito en otras series de casos1. Garrouste et al.1, describen un riesgo de infección particularmente elevado en pacientes con tratamiento inmunosupresor combinado con esteroides a dosis mayores de 10mg/al día durante los primeros 3 meses del inicio del fármaco anti-TNFα.
No hemos encontrado descritos en la literatura casos de pacientes con trasplante de órgano sólido en tratamiento con fármacos biológicos no anti-TNFα para el control de la psoriasis. Únicamente existe descrito un caso de un varón de 44 años con enfermedad de Crohn y portador de un trasplante hepático por una cirrosis criptogenética que fue tratado con ustekinumab para el control de la enfermedad inflamatoria intestinal, con buena respuesta y sin efectos adversos tras 12 meses de seguimiento5.
Respecto a la necesidad o no de modificar el régimen inmunosupresor en estos pacientes al introducir el fármaco biológico, no existe mucha evidencia en la literatura. Muchos de los casos descritos no nombran modificación alguna del tratamiento inmunosupresor; en nuestro caso decidimos suspender el micofenolato de mofetilo y mantener tacrolimus 3mg/12h junto con etanercept. Además, fuera de ficha técnica, los fármacos anti-TNFα se están empleando como fármacos inmunosupresores en trasplantes de órganos sólidos6,7.
En conclusión, con este nuevo caso aportamos información adicional sobre el uso de fármacos biológicos en pacientes trasplantados. Los fármacos biológicos podrían ser utilizados en este tipo de pacientes siempre de manera seleccionada y vigilando de manera estrecha la posible aparición de infecciones; si bien creemos que son necesarios un mayor número de casos y/o estudios para corroborarlo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.